Cannabis: Fakten, Gefahren, Erfahrungen aus dem klinischen Alltag
Autor:
Dr. Christoph Silberbauer
Facharzt für Psychiatrie und Neuologie
Psychotherapeut
Praxisgemeinschaft Mentale Gesundheit
Wels
E-Mail: psy.silberbauer@aon.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Vor dem Hintergrund eines stetigen Anstiegs des Cannabiskonsums, der Forderung von Cannabislobbyisten nach Legalisierung und der per 1.Jänner 2024 geplanten Einführung des „Gesetzes zum kontrollierten Umgang mit Cannabis und zur Änderung weiterer Vorschriften“ (CanG) in Deutschland sollen hier faktenbasiert die Gefahren v.a. des häufigen und chronischen Cannabiskonsums diskutiert werden.
Keypoints
-
Der frühe (vor dem 18. Lebensjahr), hochfrequente Gebrauch von Cannabis birgt das Risiko für schwerwiegende negative psychischeund somatische Folgen.
-
Cannabiskonsum der Eltern führt zu erhöhtem Risiko für ADHS, Autismus-Spektrum-Störungen, Spontanaborte, vermindertes Geburtsgewicht und plötzlichen Kindstod.
-
Chronischer Cannabiskonsum erhöht das Risiko für Organschäden, v.a. mit bronchopulmonaler Beteiligung, bis hin zum Auftreten von Karzinomen und entzündlichen Veränderungen in diversen Organen.
-
Die viel diskutierte, z.T. vehement geforderte kontrollierte Freigabe bzw. Legalisierung von Cannabis wirft eine Reihe offener Fragen auf, deren Klärung vorab geschehen sollte.
Botanische und historische Aspekte der Hanfpflanze
Die Verwendung von Hanfpflanzen zu religiösen und medizinischen Zwecken, aberauch wegen ihrer euphorisierenden und entspannenden Wirkung reicht tausende von Jahren zurück. Die Hanfpflanze ist wohl auch die älteste Nutzpflanze des Menschen, die nicht ausschließlich der Ernährung dient (Abb.1–3). Die Hanfpflanze enthält über 500 Substanzen und davon weit über 100 Cannabinoide. Cannabinoide interagieren mit dem sogenannten Endocannabinoidsystem (ES). Es dient der Vermittlung der psychoaktiven und therapeutischen Effektedes Cannabis. Tetrahydrocannabinol (THC) und Cannabidiol (CBD) sind die prominentesten und am besten untersuchten Cannabinoide. Die Hanfpflanze enthält auch Nicht-Cannabinoide wie Terpenoide, Flavonoide und Stickstoffverbindungen.
Darreichungsformen
Cannabis wird in verschiedenen Darreichungsformen auf dem Markt bzw. Schwarzmarkt angeboten:
-
Marihuana ist ein Gemisch aus getrockneten und zerkleinerten Blättern und Blüten der weiblichen Pflanze und wird auchals „Gras“ oder „Weed“ bezeichnet. Marihuana wird meist zusammen mit Tabak zu einer Art Zigarette, dem Joint, gedreht.
-
Haschisch hat einen höheren THC-Gehalt als Marihuana, es ist das Harz der Cannabispflanze, das zu Platten gepresst und je nach der Herkunft als „Schwarzer Afghane“ oder „Roter Libanese“ bezeichnet wird. Einzelne Krümel der Haschischplatten werden dem Tabak zugegeben und ebenfalls im Joint geraucht.
-
Cannabisöl ist ein Konzentrat des Harzes der Cannabispflanze und hat einen THC-Gehalt bis zu 80%. Sinsemilla ist eine spezielle Züchtung mit hohem THC-Gehalt aus den unbefruchteten, samenlosen weiblichen Blütenständen.
Der Konsum von Cannabis erfolgt meistens über Inhalation, in Joints bzw. Zigaretten sowie in Bongs (Wasserpfeifen), Chillums (Tonkopfpfeifen), aber auch über Vaporisation oder über eine perorale Aufnahme, etwa in Form von Keksen.
Der Konsum von Marihuana bzw. Haschisch gilt in der Regel hinsichtlich einer schwerwiegenden somatischen Gesundheitsschädigung als wenig gefährlich. Allerdings kann es durch Konsum hochpotenter, synthetisch hergestellter Cannabinoide zu schwerwiegenden gesundheitlichen Komplikationen, bspw. zu epileptischen Krampfanfällen, kommen.
Das Endocannabinoidsystem
Das Endocannabinoidsystem ist ein wichtiger Neuromodulator des zentralen Nervensystems (ZNS). Es beeinflusst die Aktivität anderer Neurotransmittersysteme und erhält im Nervensystem die Homöostase aufrecht. Das ES ist phylogenetisch sehr alt und im Tierreich weit verbreitet, es kommt bei allen Säugern sowie bei Vögeln, Amphibien und Fischen vor.
Cannabinoide wirken über spezifische Bindungsstellen im ZNS, dieCannabinoid-Rezeptoren. CB1-Rezeptoren kommen hauptsächlich im ZNS vor, vermitteln v.a. die psychoaktiven Wirkungen des Cannabis, sind aber auch für Motorik, Schmerzempfinden und Lernen mitverantwortlich. Sie sind in geringer Dichte in Gehirnarealen mit Relevanz für lebenserhaltende Prozesse, etwa in der Medulla oblongata, vorhanden. Der Konsum von Cannabispräparaten ist daher im Vergleich zu anderen Drogen mit einer geringen Mortalität verbunden, da es zu keiner Atemdepression wie bei Opioiden kommt. Weiters kommen CB1-Rezeptoren in der Körperperipherie, z.B. der Nebennierenrinde, in Fettzellen, Herz, Lunge und anderen Geweben vor.
CB2-Rezeptoren finden sich hauptsächlich in Zellen des Immunsystems und in der Mikroglia und können dort Entzündungs- und Degenerationsprozesse modulieren. Körpereigene Liganden des ES, sogenannte Endocannabinoide, sind das Anandamid (Ananda bedeutet in Sanskrit Glückseligkeit), ein Partialagonist am CB1 und CB2 sowie ein TRPV1-Agonist, und das 2-Arachidonylglycerol (2-AG), ein Agonist für CB1 und CB2.
Cannabiswirkung
Δ9-Tetrahydrocannabinol (THC) ist eine lipophile Substanz mit einer terminalenHalbwertszeit (HWZ) von 24–36 Stunden und daher im Körper von Konsumenten relativ lange nachweisbar. Der Abbau des THC erfolgt in der Leber zu THC-COOH. THC hat eine ausgeglichene CB1- und CB2-Aktivität und ist für die meisten psychotropen Effekte verantwortlich. Der Wirkeintritt bei Inhalation liegt bei wenigen Minuten, die Wirkdauer bei etwa 2–3 Stunden, die übliche Einzeldosis ist etwa 10–20mg THC. Cannabidiol (CBD) hat eine geringe CB1- und CB2-Affinität. CBD wirkt antiemetisch, antikonvulsiv, antiiflammatorisch und wohl auch antipsychotisch. Hinsichtlich der antipsychotischen Wirksamkeit bei schizophrenen Patient:innen gibt es widersprüchliche Ergebnisse.
Der Cannabisrausch verläuft in drei Phasen:
-
1. Phase der Unruhe, bei Erstkonsumenten oftmals mit Übelkeit und Erbrechen verbunden;
-
2. Phase der Euphorie und
-
3. entspannte, ausgeglichene und gelassene Stimmung mit Antriebsminderung und körperlichem Wohlbefinden.
Während des Cannabisrausches kommt es zum Verlust des Zeitgefühls, zur Verminderung spontaner Aktivität, zu Reizoffenheit und gesteigerter Sensualität mit Verminderung des Gedächtnisses, der Konzentration und der Aufmerksamkeit. Es treten Evidenzerlebnisse mystischer und religiöser Art auf. Die vorherrschende Stimmung wird in der Regel verstärkt. Bei höheren Dosen (>20mg THC) können Intoxikationpsychosen mit Halluzinationen, Wahnerleben, formalen Denkstörungen, Ich-Störungen und „bad trips“ auftreten. Es besteht keine Kreuztoleranz zu anderen Halluzinogenen, wohl aber mit Alkohol.
Epidemiologie des Cannabisgebrauchs
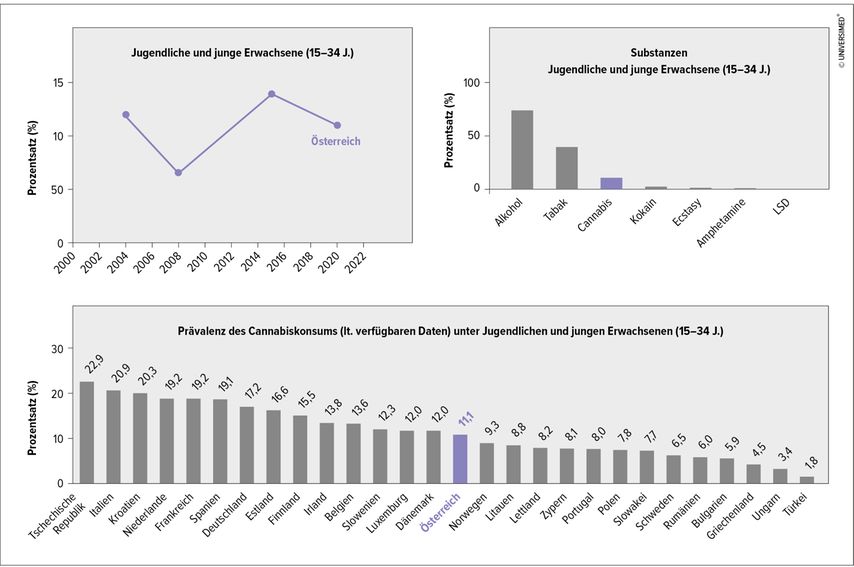
Die Prävalenz des Cannabisgebrauchs ist im Steigen begriffen. In den letzten Jahren betrug die 12-Monats-Prävalenz für junge Erwachsene (15–34 Jahre) zwischen 6 und 14%. Österreich liegt mit einer Prävalenz (Stand 2020) unter den jungen Erwachsenen mit 11,1% im Mittelfeld der europäischen Länder (Abb. 4). Die legalen Drogen Alkohol und Tabak übertreffen den Cannabisgebrauch um ein Vielfaches.
Abb. 4: Prävalenz des Cannabiskonsums: Österreich liegt mit einer Prävalenz (Stand: 2020) unter den jungen Erwachsenen mit 11,1% im Mittelfeld der europäischen Länder (modifiziert nach EMCDDA 2023)
Besorgniserregend ist der Anstieg der 12-Monats-Prävalenz in Deutschland bei jungen Erwachsenen (18–24 Jahre) von knapp 15% im Jahr 2012 auf 24% im Jahr 2021. Der Anstieg in den höheren Altersgruppen war deutlich geringer.
Nebenwirkungen, Komplikationen
Cannabis-Entzugssyndrom
Das Cannabis-Entzugssyndrom tritt innerhalb von 48 Stunden nach dem letzten Cannabiskonsum ein, es betrifft 47% der regelmäßigen bzw. täglichen Cannabisuser.
Für die Diagnosestellung sind mindestens zwei psychische Beschwerden erforderlich: Reizbarkeit, Unruhe, Ängstlichkeit, Depressivität, Aggressivität, Appetitverlust, Schlafprobleme bzw. ungewöhnliche Träume. Darüber hinaus ein weiteres vegetatives Symptom: Schmerzen, Zittern, Schwitzen, erhöhte Körpertemperatur und Kälteschauer. Die Dauer beträgt bis zu einem Monat, der Verlauf ist in der ersten Woche am intensivsten, aber meist komplikationslos. Eine spezifische Therapie für das Entzugssyndrom existiert derzeit noch nicht. Die Therapie der Wahl sind die Herbeiführung und Aufrechterhaltung der Abstinenz.
Psychiatrische Folgen des Cannabiskonsums
Nach akutem Konsum treten oft Intoxikationen, evtl. verbunden mit Panikattacken, Intoxikationspsychosen und Intoxikationsdelirien, auf. Nach regelmäßigem und chronischem Cannabiskonsum können psychotische Zustände wie eine Cannabispsychose, -halluzinose oder -manie, aber auch persistierende kognitive Störungen, amotivationales Syndrom, Flashbacks sowie soziale Entwicklungs- und Anpassungsstörungen auftreten.
Der Einfluss von Cannabis auf die Kognition, das Verhalten und die Entwicklung von schizophrenen Störungen wurde umfangreich untersucht. Cannabisgebrauch in der frühen Adoleszenz vor dem 16. Lebensjahr kann zu andauernder Beeinträchtigung der Aufmerksamkeit im Erwachsenenalter mit weiteren kognitiven Beeinträchtigungen führen.
Umweltfaktoren wie Urbanizität, Migration, physischer oder sexueller Missbrauch sowie Cannabis und Alkohol erwiesen sich als Risikofaktoren, die zu einem deutlich geringeren Erstmanifestationsalter für Schizophrenie – um etwa 10 Jahre – führen können, wenn sie kumuliert vor dem 18. Lebensjahr auftreten. Hierbei wurde auch eine Dosisabhängigkeit für Cannabis nachgewiesen. Darüber hinaus ist Substanzmissbrauch vor dem Erwachsenenalter ein wichtiger Prädiktor für spätere gewalttätige Aggression und Einweisung in forensische Maßnahmen. Auch hier konnte eine „dosisabhängige“ Prädiktion von Umwelteinflüssen für eine „Lifetime“-Polytoxikomanie beim Vorhandensein von 0 vs. ≥3 Risikofaktoren mit einer hohen Odds Ratio (OR) von 227 nachgewiesen werden. Für Cannabis als sogenannte „starter drug“ wurde hierbei ein hoher Risikoanteil mit einer OR von knapp 170 ausgewiesen.
Da die Reifung des Gehirns erst mit etwa 25 Jahren abgeschlossen ist, sind Schädigungen durch Cannabis und andere Suchtmittel bis zur Erreichung dieses Alters durch geeignete Maßnahmen (Jugendschutz) hintanzuhalten. Erfahrungsgemäß hat etwa die Hälfte der jungen Erwachsenen mit Kontakt zu psychiatrischen Einrichtungen zumindest Erfahrungen mit Cannabis, ein kleiner Teil der Konsumenten raucht regelmäßig Joints und ist als abhängig zu bezeichnen. Für die meisten (jungen) Menschen spielt Cannabis glücklicherweise nur in einer vorübergehenden Lebensphase eine Rolle.
Somatische Folgeschäden
Nach akutem Konsum kann eine unkomplizierte Intoxikation mit Tachykardie, Blutdruckschwankungen, konjunktivaler Injektion und Mydriasis auftreten. Als Komplikation kann es zu Übelkeit, Erbrechen, Stürzen und Unfällen kommen. Regelmäßiger, chronischer Cannabiskonsum kann bronchopulmonale Folgeerscheinungen wie chronische Bronchitis, Lungenemphysem, Pneumothorax sowie Karzinome im respiratorischen System begünstigen. Darüber hinaus wurde eine Verschlechterung der Fibrose und Steatose bei chronischer Hepatitis C beschrieben. Gelegentlich kommt es nach chronischem Konsum zu zyklischer Hyperemesis, aber auch zu Fertilitätsstörungen, in seltenen Fällen zu Gynäkomastie und sehr selten auch zu Herz- und Hirninfarkten. Vereinzelt wurden Fälle von Pankreatitis, Arteriitis und Glomerulonephritis beschrieben. Infolge des Cannabiskonsums kam es auch zu Kontaminationen mit Blei und Pflanzenschutzmitteln sowie zu Aspergillose bei transplantierten Patient:innen.
Bemerkenswert ist der Einfluss des mütterlichen Cannabiskonsums während der Schwangerschaft. Hier konnten neben vermindertem Geburtsgewicht und Intensivpflichtigkeit des Neugeborenen Autismusspektrumstörung, ADHS und psychoseähnliche Zustände der Kinder beschrieben werden. Besonders bemerkenswert sind die Auswirkungen des väterlichen Cannabisgebrauchs auf die Nachkommenschaft. Neben Spontanaborten und vermindertem Geburtsgewicht wurde ein erhöhtes Risiko für plötzlichen Kindstod beobachtet. Für die väterlichen Effekte des Cannabiskonsums wird u.a. eine veränderte Methylierung der Spermien-DNA diskutiert.
Medizinisches Cannabis
THC und Hanf mit einem Wirkstoffgehalt von mehr als 0,3% THC sind in Österreich verboten, die Abgabe fällt unter das Suchtmittelgesetz. Konsum von CBD-Produkten ist gesetzlich nicht geregelt und daher grundsätzlich nicht verboten. Es existieren jedoch Verkaufsbeschränkungen. CBD-haltige Extrakte (z.B. Tropfen) oder CBD in Lebensmitteln dürfen nicht in Verkehr gebracht werden.
Epidiolex® (CBD) kann in der Indikation als Antikonvulsivum zur Behandlung des Lennox-Gastaut- und Dravet-Syndrom verordnet werden. Allerdings gilt die Zulassung in Österreich nur für die Kombination mit Frisium® (Clobazam), einem Benzodiazepin. Clobazam ist ein CYP-2D6-Inhibitor und kann zu ausgeprägter Sedierung führen, weshalb seitens neurologischer Experten die Monotherapie dieser seltenen, aber schweren Epilepsiesyndrome mit Epidiolex® befürwortet wird.
Dronabinol ist das natürliche Stereoisomer des Trans-Δ9-THC und weist ein breites Wirkspektrum mit analgetischer, antiemetischer, muskelrelaxierender, appetitanregender und stimmungsaufhellender Komponente auf. Es kann bei entsprechender Indikation mit Suchtgift(SG)-Vignette verordnet werden.
Ein weiteres Beispiel für den medizinischen Einsatz von Cannabinoiden stellt das rezeptpflichtige Canemes® (Nabilon) dar. Es kommt bei chemotherapiebedingter Emesis und Nausea zur Anwendung, wenn auf konventionelle Antiemetika kein Ansprechen erfolgt.
Sativex®-Spray wird bei mittelschwerer bis schwerer Spastik bei Multipler Sklerose verwendet. Ein Sprühstoß von 100µL dieses Sprays enthält jeweils 2,7mg THC und 2,5mg CBD. Auch dieses Präparat ist nur mit SG-Vignette verordenbar.
Cannabis im Straßenverkehr
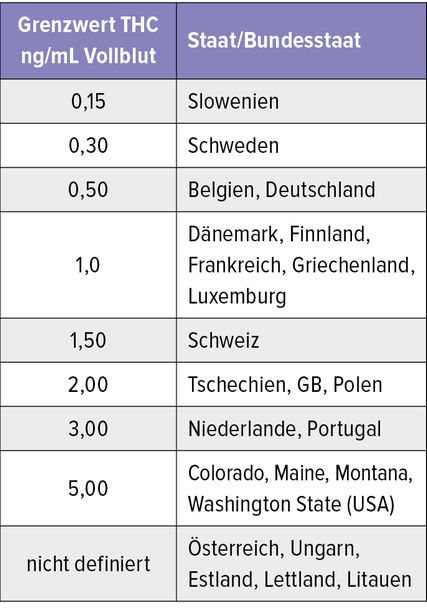
Fahrzeuglenker unter Drogen- und Alkoholeinfluss stellen ein zunehmendes Problem im Straßenverkehr dar. Diese Situation wirft in Ländern, in denen Cannabis zum Freizeitgebrauch freigegeben ist, die Frage auf, welche THC-Konzentration im Blut noch keine Beeinträchtigung der Fahrtauglichkeit nach sich zieht. Zahlreiche Länder haben bereits Grenzwerte für THC-Blutkonzentrationen eingeführt, die allerdings eine erhebliche Bandbreite aufweisen (Tab. 1). In Slowenien wurde etwa ein Grenzwert von 0,15ng/mL definiert, während in Colorado und weiteren US-amerikanischen Bundesstaaten ein Grenzwert von 5,0ng/mL Vollblut gilt. Bislang haben sechs europäische Staaten (Deutschland, Luxemburg, Malta, Niederlande, Tschechien und die Schweiz) neue Konzepte zur Regulierung des Angebots von Cannabis für den Freizeitkonsum eingeführt bzw. planen dies. Damit wird sich wohl auch in Österreich eines Tages die Frage stellen, welche THC-Konzentration mit Fahrtüchtigkeit kompatibel ist.
Es ist zu erwarten, dass der Cannabiskonsum auch ohne Legalisierung weiter steigen wird. Die Frage, ob eine Legalisierung zu einem weiteren Anstieg von Verkehrsunfällen führt, wird kontrovers diskutiert. In einem kürzlich erschienenen Review über 29 Arbeiten aus Kanada (2), Uruguay (1) und den USA (26) mit dem Vergleich der Verkehrsunfälle unter Cannabiskonsum vor und nach Legalisierung ergaben 15 Studien eine erhöhte Unfallrate, während nur 5 keine Erhöhung fanden.
Literatur:
● Apothekerverlag: Austria Codex Online. https://austria-codex.at ● Bahji A et al.: Prevalence of cannabis withdrawal symptoms among people with regular or dependent use of cannabinoids. asystematic review and meta-analysis. JAMA Network Open 2020; 3(4): 202370 ● Bucher B et al: Bericht THC-Grenzwerte im Strassenverkehr. Eine Literaturanalyse. Institut für Rechtsmedizin der Universität Basel, 2020 ● Deutsche Beobachtungsstelle für Drogen und Drogensucht: Cannabis-Fact-Sheet. https://www.dbdd.de/fileadmin/user_upload_dbdd/05_Publikationen/PDFs_Reitox-Bericht/REITOX_BERICHT_2022/Cannabis_Fact_Sheet_15.03.2023.pdf ; zuletzt aufgerufen am 30.10.2023 ● Ehrenreich H: Vortrag am DGPPN-Hauptstadtkongress „Recht auf Rausch und Schutz vor Sucht“ am 3.7.2023 ● Ehrenreich H et al.: Specific attentional dysfunction in adults following early start of cannabis use. Psychopharmacology 1999; 142(3): 295-301 ● The European Monitoring Centre for Drugs and Drug Addiction (EMCDDA): European Drug Report 2023. https://www.emcdda.europa.eu/publications/european-drug-report/2023_en ; zuletzt aufgerufen am 30.10.2023 ● Freeman TP et al.: Changes in delta-9-tetrahydrocannabinol (THC) and cannabidiol (CBD) concentrations in cannabis over time: systematic review and meta-analysis. Addiction 2020; 116(5): 1000-10 ● González-Sala F et al.: Effects of cannabis legalization on road safety: a literature review. Int J Environ Res Public Health 2023; 20(5): 4655 ● Havemann-Reineke U: Vortrag am DGPPN-Hauptstadtkongress „Recht auf Rausch und Schutz vor Sucht“ am 3.7.23 ● Hoch E, Friemel CM, Schneider M (Hrsg.): Cannabis: Potenzial und Risiko. Eine wissenschaftliche Bestandsaufnahme. Heildelberg: Springer, 2019 ● Hoch E et al.: Risiken bei nichtmedizinischem Gebrauch von Cannabis. Dt Ärztebl 2015; 112: 271-8 ● Institut für Suchtprävention: Cannabis. www.suchtvorbeugung.net ; zuletzt aufgerufen am 6.11. 2023 ● Lo JO et al.: Cannabis use and perinatal health research. JAMA 2023; 330(10): 913-4 ● Mitjans M et al.: Violent aggression predicted by multiple pre-adult environmental hits. Mol Psychiatry 2019; 24(10): 1549-64 ● Neu P: Cannabislegalisierung in Deutschland-Implikationen aufgrund der Erfahrungen aus Uruguay, Kanada und den USA. Fortschr Neurol Psychiatr 2023; 91(10): 397-403 ● Rauschert C et al.: Konsum psychoaktiver Substanzen in Deutschland. Ergebnisse des Epidemiologischen Suchtsurvey 2021. Dt. Ärtzteblatt 2022; 119: 527-34 ● Riggs P, Thant Th (eds.): Cannabis in Psychiatric Practice. A Practical Guide. Heidelberg: Springer, 2022 ● Scherbaum N et al.: Das Drogentaschenbuch. Stuttgart: Thieme 2017 ● Steixner-Kumar AA et al.: Preadult polytoxicomania-strong environmental underpinnings and first genetic hints. Mol Psychiatry 2021; 26: 3211-22 ● Stepniak B et al.: Accumulated environmental risk determining age at schizophrenia onset: a deep phenotyping-based study. Lancet Psychiatry 2014; 1(6): 444-53
Das könnte Sie auch interessieren:
Long-Covid-Rehabilitation 2025 – von der klinischen Erfahrung zur Evidenz
Seit 2020 hat sich die Rehabilitation bei Covid-19 und Long Covid von ersten Erfahrungsberichten hin zu einer evidenzbasierten Maßnahme entwickelt. Aktuelle Studien belegen, dass ...
Asthma bronchiale: Herausforderungen bei Kindern und Jugendlichen
Asthma bronchiale ist eine chronische Krankheit, die im Kindesalter andere Herausforderungen mit sich bringt als bei Erwachsenen. Die physikalische Untersuchung sowie die Therapie sind ...