«Mind Body Medicine»: un programme en oncologie ambulatoire
Auteure:
Anja Kröner, PhD
Advanced Practice Nurse Onkologie Kantonsspital Glarus
E-mail: anja.kroener@ksgl.ch
La «Mind Body Medicine» (MBM), composante de l’oncologie intégrative, est un concept qui relie le corps et l’esprit et transmet des compétences d’auto-prise en charge. Dans le cadre du «Certificate of Advanced Studies in MBM», l’auteure a développé un programme tenant compte des besoins des patient·es, abordant les problématiques survenant pendant et après un traitement oncologique, fondé sur des données scientifiques et reposant sur le «temple de la santé» comme modèle de base.
Keypoints
-
Les personnes concernées par un cancer souhaitent des interventions complémentaires fondées sur des données probantes, tenant compte en particulier du stress, de la charge symptomatique et de la qualité de vie.
-
La MBM, en tant que composante de l’oncologie intégrative, combine des modèles issus des sciences comportementales, des approches «mind-body», des interventions sur le mode de vie et des stratégies d’auto-prise en charge issues de la médecine complémentaire.
-
Des charges psychosociales existent souvent déjà avant le diagnostic de cancer, ce qui souligne l’importance d’offres de soutien précoces et globales.
-
Le programme MBM présente une forte acceptation et est associé à une réduction significative du stress subjectif ainsi qu’à des effets positifs pertinents pour la vie quotidienne.
L’intérêt pour les méthodes complémentaires et leur utilisation est plus élevé chez les personnes concernées par un cancer.1L’expérience clinique montre que les patient·es atteint·es d’une maladie oncologique ne recherchent pas un traitement alternatif au cancer, mais s’intéressent à des interventions complémentaires visant à améliorer l’efficacité du traitement conventionnel, à augmenter les chances de survie et/ou à réduire la charge symptomatique liée à la tumeur ou à son traitement.2L’oncologie intégrative est une approche globale du traitement du cancer, centrée sur les patient·es et fondée sur les données probantes, qui associe modifications du mode de vie, pratiques mind-body et produits naturels issus de différentes traditions au traitement oncologique conventionnel.3
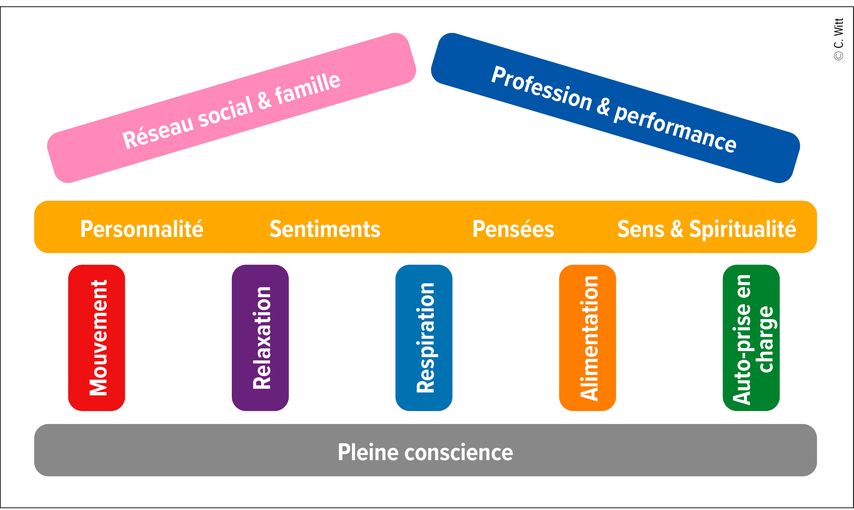
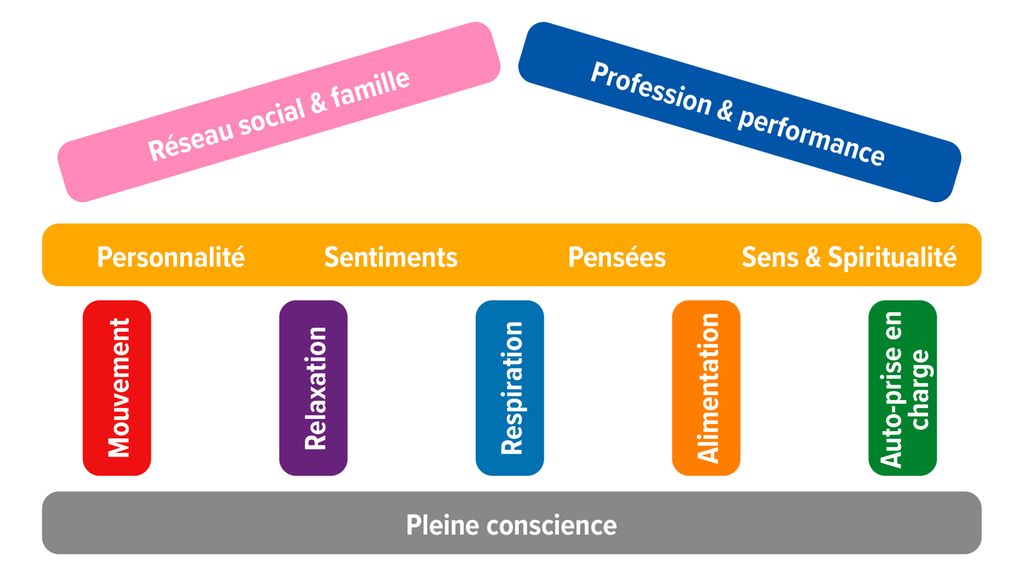
La «Mind Body Medicine» (MBM) recourt à des méthodes intégrées dans un concept d’intervention multimodal, reposant sur des bases scientifiques et provenant majoritairement de la psychologie, des sciences de la nutrition et du sport ainsi que de la médecine complémentaire. Le temple de la santé (Fig.1) est utilisé pour illustrer la MBM.4
La communication en MBM s’appuie souvent sur l’attitude thérapeutique de «l’entretien motivationnel», une approche centrée sur la personne, directive et non conflictuelle, fondée sur la coopération, la compassion, l’acceptation et l’évocation.5,6 L’élément central est l’évocation de l’ambivalence, considérée comme un obstacle majeur au changement de comportement et se manifestant par le «change talk» et le «sustain talk». Pour expliquer et promouvoir les changements de comportement liés à la santé, le modèle transthéorique, décrivant cinq stades de changement, est utilisé.7 En complément, le «health action process approach» est appliqué; il définit l’auto-efficacité comme un facteur clé, dépendant des phases, du changement comportemental.8
La mise en œuvre des changements est soutenue par une planification structurée des actions et des objectifs définis selon les critères SMART (spécifiques, mesurables, attractifs, réalistes et temporellement définis).9
Détente et pleine conscience
Différentes études montrent que les techniques de relaxation peuvent réduire significativement l’anxiété, les états d’angoisse et le stress.10 Pour introduire le thème de la détente et de la pleine conscience, les patient·es analysent leurs symptômes individuels de stress aux niveaux physique, émotionnel, cognitif et comportemental à l’aide de la liste de contrôle «Signaux d’alerte du stress».11 En complément, un modèle explicatif permet d’aborder les réactions au stress ainsi que les effets du stress aigu et chronique. L’influence de la respiration et des évaluations cognitives sur la perception subjective du stress y est également thématisée.
Pour la gestion du stress, différentes techniques de relaxation sont enseignées, pouvant être pratiquées tant durant les séances qu’à domicile de manière autonome. Il s’agit notamment d’exercices respiratoires, corporels et d’imagination, ainsi que de courtes méditations. Un lien vers des exercices correspondants est mis à la disposition des patient·es afin d’approfondir la pratique.12
Comportement alimentaire
L’alimentation joue un rôle central chez les patient·es atteint·es d’une maladie oncologique, car elle constitue un domaine dans lequel il est possible d’agir activement pour soutenir l’organisme. Il convient de distinguer la phase pendant le traitement de la période suivant son achèvement.
Sur la base du guide S3 relative à la nutrition clinique en oncologie13, un apport quotidien en protéines/acides aminés de 1,2–1,5g/kg de poids corporel est recommandé pendant le traitement; en cas d’inflammation marquée, les besoins peuvent être plus élevés (jusqu’à 2g/kg). La part des lipides devrait représenter 35% de l’apport énergétique total. Il est également important de souligner que les «régimes anticancer» ne sont pas recommandés. Les smoothies constituent une bonne alternative pendant le traitement, car les patient·es tolèrent souvent plus facilement les aliments liquides ou semi-liquides. Ils peuvent être préparés selon les préférences individuelles et devraient toujours être enrichis en protéines ou en lipides.
Après la fin du traitement, les patient·es ont souvent tendance à ne pas respecter les recommandations destinées aux survivant·es du cancer, ce qui peut favoriser une récidive et influencer la survie.14 Selon les recommandations, une alimentation aussi équilibrée que possible devrait être instaurée. Les 10 règles de la Société allemande de nutrition peuvent servir de repère. L’objectif après la fin du traitement est d’atteindre ou de maintenir un poids corporel normal.
Comportement en matière d’activité physique
L’activité physique peut réduire l’impact du stress sur la santé. Une étude britannique a montré qu’un meilleur niveau de condition physique est associé à une diminution de la sécrétion de cortisol en situation de stress psychosocial.15 De plus, l’activité physique améliore la qualité de vie et réduit la fatigue liée au cancer.16
Des recommandations à ce sujet figurent également dans la directive S3.13 Afin de préserver ou d’augmenter la masse musculaire pendant le traitement, des mesures de thérapie par l’exercice physique devraient être proposées parallèlement à la thérapie nutritionnelle et encadrées par du personnel formé. La prescription de physiothérapie est particulièrement adaptée à cet effet.
Après un traitement tumoral curatif, des mesures visant à réduire ou prévenir un syndrome métabolique devraient être mises en place. Cela inclut une activité physique régulière correspondant à 10–20 heures d’équivalent métabolique par semaine ainsi qu’un apport énergétique n’excédant pas les besoins. Il est toutefois souvent plus pertinent de discuter avec les personnes concernées d’offres concrètes ou de les mettre en œuvre ensemble.
Stratégies d’auto-prise en charge en médecine naturelle
Les stratégies d’auto-prise en charge issues de la médecine naturelle soutiennent la régulation des tensions de l’organisme en cas de stress et de surcharge.17 Sont utilisées des méthodes sélectionnées, adaptées aux patient·es oncologiques et sans interaction avec les traitements conventionnels. Il s’agit notamment d’enveloppements hydrothérapeutiques, en particulier de l’application cardiaque à la lavande.
En phytothérapie, l’huile de menthe est employée en cas de céphalées de tension,18 l’huile de lavande en capsules en cas d’agitation intérieure19 et le thé au gingembre contre les nausées.20 En complément, le point d’acupression P6 est utilisé en cas de nausées induites par la chimiothérapie.20
Structures cognitives et émotionnelles
Pour le travail sur les pensées, la thérapie émotivo-rationnelle (TRE) selon Albert Ellis est utilisée.21 A. Ellis a développé le modèle dit ABCDE («activating event, beliefs, consequences, disputation, effect»). Il a souligné que ce sont nos convictions ou évaluations concernant un événement déclencheur qui déterminent les conséquences, c’est-à-dire les réactions émotionnelles. Celles-ci peuvent, selon l’évaluation, être favorables à l’atteinte des objectifs ou dysfonctionnelles. Dans la phase de dissertation (discussion), il s’agit de remettre en question de manière critique les croyances irrationnelles afin d’aboutir à une restructuration cognitive.
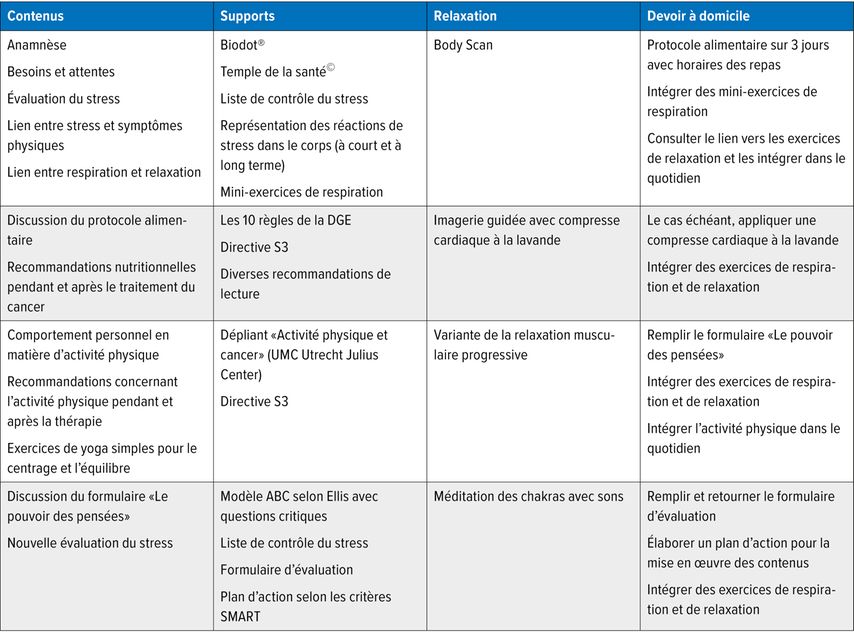
Le programme MBM (Tab.1) repose sur ces thématiques ainsi que sur les données scientifiques correspondantes. Il comprend quatre séances d’une durée de 90 minutes. À la fin de chaque séance, un exercice de relaxation est proposé.
Résumé
À ce jour, 23 participant·es (18 patientes, 5 patients) ont achevé le programme MBM, sans que tous aient suivi les quatre séances prévues. Les motifs d’interruption étaient des contraintes familiales ou liées à la maladie, ainsi qu’une faible disposition à s’engager dans des techniques de relaxation et des modifications du mode de vie. Les pathologies de base étaient hétérogènes; environ la moitié des participant·es suivaient un traitement curatif, l’autre moitié un traitement palliatif. Indépendamment de l’étendue de la maladie et de l’objectif thérapeutique, presque tous·tes les participant·es présentaient déjà, avant le diagnostic de cancer, des charges psychosociales importantes, notamment dans les contextes professionnel et familial. La maladie cancéreuse elle-même a rarement été thématisée, mais a souvent été décrite comme un déclencheur d’une réflexion nécessaire et de changements du mode de vie.
Les exercices de relaxation ont été perçus comme particulièrement marquants par les participant·es et se sont accompagnés d’une réduction constamment observable du stress subjectif. En outre, certain·es participant·es ont entrepris de nouvelles activités créatives. L’évaluation globale du programme est uniformément positive, raison pour laquelle le concept actuel est poursuivi sans modification.
Littérature:
1 Lopez G et al.: Integrative oncology. Med Clin North Am 2017; 101(5): 977-85 2 Witt C et al.: A comprehensive definition for integrative oncology. JNCI Monogr 2017; 52: 3-8 3 Latte-Naor S et al.: Putting integrative oncology into practice: concepts and approaches. J Oncol Pract 2019; 15: 7-14 4 Witt C et al.: Mind Body Medicine als Basis für die Arbeit des Instituts für komplementäre und integrative Medizin des UniversitätsSpitals Zürich. In Paul A, Dobos G (Hrsg.): Mind Body Medizin. München: Elsevier, 2019; pp. 239 5 Miller W et al.: Motivierende Gesprächsführung. Freiburg im Breisgau: Lambertus Verlag, 2015; 6 Rogers C: Die klientenzentrierte Gesprächspsychotherapie. Frankfurt; Fischer 2005 7 Prochaska J et al.: Stages and processes of self-change of smoking: toward an integrative model of change. JConsult Clin Psychol 1983; 51(3): 390-95 8 Schwarzer R et al.: Health action process approach. In Conner M, Norman P (Eds.): Predicting health behaviours. Maidenhead, UK: McGraw Hill Open University Press, 2015; 252-78 9 Weiderpass E: Lifestyle and cancer risk. JPrev Med Public Health 2010; 43(6): 459-71 10 Goessl V et al.: The effect of heart rate variability biofeedback training on stress and anxiety: a meta-analysis. Psychol Med 2017; 47(15): 2578-86 11 Kaluza G: Stressbewältigung. Berlin Heidelberg: Springer Verlag, 2011 12 Institut für komplementäre und integrative Medizin; Universitätsspital Zürich: www.mbm-usz.ch/krebs/?_ga=2.255804673.808407480.1576819991-1692063000.1576819991 (Zugriff 22.12.2025) 13 Arends J et al: S3-Leitlinie der Deutschen Gesellschaft für Ernährungsmedizin. AEM 2015; 40(5): e1-e174 14 Greenlee H et al.: Helping patients eat better during and beyond cancer treatment. Cancer J 2019; 25(5): 320-28 15 Wood C et al.: Physical fitness and prior physical activity are both associated with less cortisol secretion during psychosocial stress. ASC 2018; 31(2): 135-45 16 Rüffer J: Fatigue – das unterschätzte Syndrom. Im Focus Onkologie 2006; 10: 49-52 17 Saha F: Naturheilkundliche Selbsthilfestrategien. In Paul A, Dobos G (Hrsg.): Mind Body Medizin. München: Elsevier, 2019; 205-9 18 Göbel H et al: Oleum menthae piperitae (Pfefferminzöl) in der Akuttherapie des Kopfschmerzes vom Spannungstyp. Der Schmerz 2016; 30(3): 295-310 19 Volz H: Spezielles Lavendelöl für die Behandlung subsyndromaler Angststörungen. Erfahrungsheilkunde 2011; 60(04): 212-8 20 Greenlee H et al.: Clinical practice guidelines on the use of integrative therapies as supportive care in patients treated for breast cancer. JNCI Monogr 2014; 2014(50): 346-58 21 Ellis A et al: The practice of rational emotive behaviour therapy. New York: Springer Publishing Company, 1997
Das könnte Sie auch interessieren:
Nouvelles options thérapeutiques pour quatre organes
Les tumeurs urologiques font partie des tumeurs solides les plus fréquentes dans le monde. Leur traitement dépend du stade, de la classification du risque correspondante, des marqueurs ...
Normes thérapeutiques: développements actuels
Les standards thérapeutiques du lymphome à cellules du manteau (MCL) sont actuellement en pleine évolution: récemment, des inhibiteurs de la tyrosine kinase de Bruton (BTKi) ont été ...
Des avancées modifiant la pratique et des signaux déterminants pour l’avenir
Le congrès SOHC 2025 a illustré de manière impressionnante la diversité des dynamiques actuelles du progrès thérapeutique en oncologie. Le programme de la session «Highlights of the Year ...