Alternative zur Pille: Kupfer, Gold oder Hormone
Bericht:
Dr. med. Felicitas Witte
Welchen Frauen kann man zur Empfängnisverhütung die Spirale empfehlen, wie lernt man das Einlegen und worauf muss man achten? In deutschsprachigen Fachzeitschriften findet man dazu keine aktuelle Übersicht. Gut verständlich und nützlich für den Praxisalltag ist aber eine neue Arbeit aus den Vereinigten Staaten.1
Die Familienmediziner Dr. med. Loren Colson und Dr. med. Stephanie Long (Family Medicine Residency of Idaho und Abteilung für Allgemeinmedizin der Universität Washington in Seattle) haben kürzlich eine gut verständliche Zusammenfassung über Spiralen geschrieben.1 Drei ihrer Fazits:
-
Es gibt nur wenige Frauen, für die sich die Spirale nicht eignet.
-
Eine patientinnenzentrierte Beratung ist wichtig, damit die Frau über Nebenwirkungen und Entfernung der Spirale ausreichend aufgeklärt wird und sie sich für die passende Methode entscheiden kann.
-
Spiralen einlegen und sie zu entfernen ist ein sicheres und einfaches Prozedere.
In einer deutschsprachigen Fachzeitschrift lässt sich keine vergleichbare aktuelle Übersicht finden. Hilfreich und übersichtlich ist aber das Kapitel «Kontrazeption» im kürzlich erschienenen Klinikleitfaden Gynäkologie und Geburtshilfe.2
Anfänge der modernen Spirale
Die ersten T-förmigen Spiralen aus Kunststoff entwickelte der Gynäkologe Dr. med. Howard Tatum aus den USA Ende der 1960er-Jahre. Die Frauen vertrugen sie gut, aber gut jede fünfte wurde trotzdem schwanger. Nachdem in Tierversuchen mit Kaninchen gezeigt wurde, dass ein Kupferdraht in der Gebärmutter eine Schwangerschaft verhindern kann, kam Tatum auf die Idee, in seine T-Spirale einen Kupferdraht einzubauen. So sank die Schwangerschaftsrate von 18% auf 1%.
Anfang der 1970er-Jahre erschien eine erste Hormonspirale mit Progesteron. Die Verhütungsmethode konnte sich aber nie richtig durchsetzen. Vermutlich lag das an den Komplikationen des «Dalkon Shield», das 1971 auf den Markt kam. Das war ein Intrauterinpessar, bei dem vermehrt Unterleibsentzündungen auftraten, was offenbar an dem kräftigen Faden lag, mit dem das Pessar entfernt wurde. In dem Faden nisteten sich Bakterien ein, die dann in den Uterus hochstiegen. Die Komplikationen wurden dann generell den intrauterinen Spiralen angelastet. In den USA wurden alle Spiralen bis auf eine Progesteronspirale vom Markt genommen, und Spiralen wurden für einige Jahre deutlich weniger verwendet.
1988 wurde eine neue Kupferspirale herausgebracht, 2001 Mirena® mit Levonorgestrel und in den folgenden Jahren weitere Spiralen mit diesem Gestagen. Diese neuen Spiralen erwiesen sich als sicher und wirksam. In den USA stieg der Einsatz von Spiralen als Verhütungsmethode von 2% im Jahr 2002 bis 12% im Jahr 2014.
Zunehmende Beliebtheit in zwei Altersgruppen
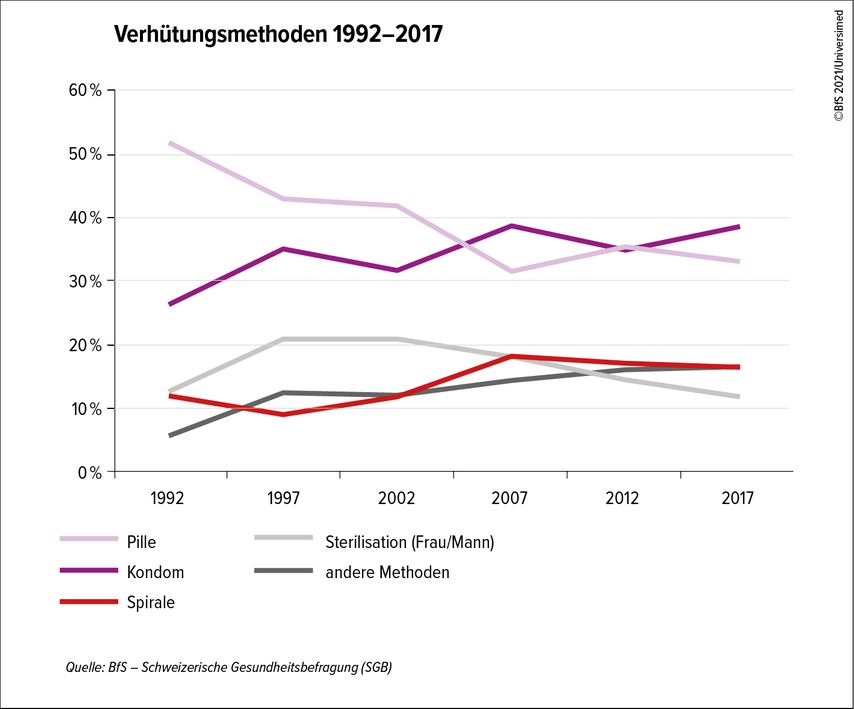
Gemäss der Schweizerischen Gesundheitsbefragung vom Bundesamt für Statistik (BfS) zum Thema Verhütung3 setzen heute mehr Frauen kontrazeptive Methoden ein als früher: 1992 waren es 54%, 2017 (neuere Daten gibt es nicht) 72%. Frauen zwischen 25 und 34 Jahren verwenden immer seltener die Pille: 1992 waren es 6 von 10, 2017 knapp 4 von 10. Bei den Frauen ab 35 scheint die Pille seit 2007 dagegen wieder beliebter zu sein.
Dass jüngere Frauen seltener mit der Pille verhüten, führt das BfS darauf zurück, dass neue Verhütungsmethoden auf den Markt kamen: Verhütungsstäbchen, Hormonpflaster, Intrauterinpessare, Kupfer- und Hormonspiralen.
Am häufigsten verhüten Männer und Frauen heute mit dem Kondom (42%), am zweithäufigsten mit der Pille (31%). Die dritthäufigste Methode ist bei Männern die Sterilisation (15%) und bei Frauen die Hormonspirale (12%).
Vor allem in zwei Altersgruppen verzeichneten die Experten eine Zunahme der Spiralenverwendung: Von den 15- bis 24-Jährigen nutzten im Jahr 1992 nur 2% die Spirale, 2017 waren es 8%. Bei den 45- bis 49-Jährigen stieg der Anteil von 11% auf 23%. Mögliche Gründe für den Anstieg in diesen beiden Altersgruppen: Für jüngere Frauen könnte die Spirale eine bequeme Alternative zur Pille geworden sein, und es sind Spiralen auf den Markt gekommen, die für Nulliparae gut geeignet sind. Für ältere Frauen könnte die Spirale beliebter geworden sein, weil sie eine Alternative zur Sterilisation ist und weil sie Symptome der Menopause lindern kann.
Sicherer Schutz vor Schwangerschaft
Hierzulande gibt es die Hormonspiralen Mirena® und Generika wie Levosert®, daneben Jaydess® und Kyleena®. Am häufigsten werden Mirena®, Jaydess® und Kyleena® eingesetzt. Daten vom Hersteller (Bayer) und von IQVIA, einem globalen Anbieter von Dienstleistungen für Life-Science-Unternehmen, zeigen, dass sich die Anwendung in den vergangenen 9 Jahren geändert hat, als Jaydess® 2014 und Kyleena® 2017 auf den Markt kamen. Während 2014 bereits ein Viertel der Frauen Jaydess® eingesetzt bekam, nahm dieser Anteil parallel zur Einführung mit Kyleena® deutlich ab. Möglicherweise liegt das daran, dass eine Jaydess® nur 3 Jahre liegen kann. Heute ist nur noch jede zehnte Spirale eine Jaydess®, knapp jede dritte ist eine Kyleena® und zwei Drittel sind Mirena®.
Abb. 1: Verhütungsmethoden nach Angaben von Frauen. Befragt wurden verhütende Frauen im Alter von 15–49 Jahren in Privathaushalten, Mehrfachantworten waren möglich – die Gesamtsumme der Prozentsätze übersteigt 100%
In den Fachinformationen der Spiralen finden sich nützliche Informationen, unter anderem Zeichnungen des Produktes und davon, wie es im Uterus zu liegen hat, und Beschreibungen, wie man die Spirale einsetzt. Mirena® enthält 52mg Levonorgestrel, Kyleena® 19,5mg und Jaydess® 13,5mg. Das Levonorgestrel wird kontinuierlich freigesetzt. Der verhütende Effekt kommt durch verschiedene Mechanismen zustande. Unter anderem führen die Gestagene dazu, dass der Zervikalschleim zäher wird, sodass die Spermien nicht aufsteigen können. Es wird die Motilität der Spermien in Uterus und Tuben gehemmt und verhindert, dass sich ein befruchtetes Ei im Endometrium einnistet.
Metallspiralen bestehen aus Kupfer und/oder Gold. Sie unterscheiden sich unter anderem in Aufbau, Grösse und Liegedauer. Auf den Webseiten der Hersteller lassen sich auch hier nützliche Informationen finden.
Die Hormonspiralen haben einen Pearl-Index von 0,1–0,2 und sind damit so wirksam wie die Pille. Metallspiralen schützen mit einem Pearl-Index von 0,3–2 ebenfalls gut vor Schwangerschaft.
Lohnt sich die Spirale finanziell?
In einem Aufklärungsgespräch über die Spirale sollten verschiedene Punkte angesprochen werden, empfehlen die amerikanischen Familienmediziner.1 Das ist zum einen die Tatsache, dass die Frau die Verhütung nicht selbst beenden kann, wie es bei der Pille der Fall ist, sondern dass der Arzt die Spirale entfernen muss. Zum anderen muss man die Auswirkungen auf den Zyklus besprechen. Mit einer Kupferspirale bekommt die Frau weiterhin ihre Periode. Mit den Hormonspiralen hört der Zyklus bei einigen Frauen auf, andere haben einen unregelmässigen Zyklus oder Zwischenblutungen. Die höher dosierte Mirena® wirkt sich mehr auf die Menstruation aus als die geringer dosierten Kyleena® oder Jaydess®.
Ernst nehmen sollte man auch die allfällige Sorge der Frau, ob sie nach Entfernung der Spirale problemlos schwanger werden kann. Die Frau ist theoretisch sofort fruchtbar, wenn die Spirale herausgenommen wird. Andererseits lässt die Fruchtbarkeit natürlich mit zunehmendem Alter nach, daher ist es wichtig, der Frau zu vermitteln, dass es nicht an der Spirale liegt, wenn sie nicht sofort schwanger wird.
Ein Thema sind zudem die Kosten. Zwar ist das Einsetzen mit mehreren hundert Franken zunächst ein recht hoher Betrag, aber die Spirale könnte günstiger sein als beispielsweise die Pille, wenn die volle Liegedauer ausgenützt wird. Der Schweizer Online-Vergleichsdienst Comparis hat sich kürzlich bei den jeweiligen Anbietern – also Apotheken- und Ärzteverbänden – erkundigt beziehungsweise ihre Tarife und Preise verglichen und die Kosten für die gängigen Verhütungsmethoden aufgeschrieben.4 Bezahlen muss die Frau die Spirale inklusive Nachkontrolle nämlich selbst. Nur die Mirena® kann in bestimmten Fällen der Krankenkasse in Rechnung gestellt werden, nämlich bei idiopathischer Hypermenorrhö und zum Schutz vor Endometriumhyperplasie während einer Östrogentherapie in der Menopause.5 Gemäss Comparis kostet eine Hormonspirale zwischen 500 und 700 Franken inklusive Einlegen und Nachkontrolle, und sie kann 5–6 Jahre liegen. Nimmt man einen Preis von 600 Franken an, sind das auf 5 Jahre berechnet 120 Franken pro Jahr und damit 10 Franken pro Monat. Die Pille und die Minipille kosten gemäss Comparis 15–25 Franken pro Monat. Der finanzielle Vorteil besteht aber natürlich nicht, wenn die Spirale auf Wunsch der Patientin oder wegen Komplikationen vorzeitig entfernt wird.
Kontraindikationen und Aufklärung
Gemäss Verhütungsreport nutzt über alle Altersgruppen verteilt jede 8. Frau die Hormonspirale zur Kontrazeption, jede 16. die Kupferspirale und jede 3. die Pille. Deutlich mehr Frauen bevorzugen also die Pille, obwohl sich die Spirale prinzipiell für jede Frau eignen würde, so die amerikanischen Studienautoren.1 Natürlich gibt es Kontraindikationen, etwa eine mögliche Schwangerschaft, die man deshalb vorab ausschliessen muss, eine aktuell bestehende sexuell übertragene Infektion, akute oder rezidivierende entzündliche Erkrankung des kleinen Beckens, im Falle von Kupferspiralen eine Allergie gegen Kupfer oder eine deutliche Anämie und im Falle der Hormonspiralen akute Lebererkrankungen oder Gestagen-abhängige Tumoren.
So wie eine Frau sorgfältig über mögliche Komplikationen der Pille aufgeklärt werden sollte, muss man ihr auch erklären, was bei der Spiraleneinlage in seltenen Fällen passieren kann: Ohnmacht im Sinne einer vasovagalen Reaktion, Uterusperforation, Entzündungen des oberen Genitaltrakts, Extrauteringravidität und Abstossung der Spirale.
In der Übersichtsarbeit der amerikanischen Ärztinnen1 sind die Häufigkeiten aufgeführt, nachlesen lässt sich dies auch in den Fachinformationen. Ob und wie detailliert man der Frau diese Zahlen berichtet oder ob man eher von «leicht erhöhtem» Risiko oder von «zwar häufiger Nebenwirkung, die aber gut beherrschbar ist» spricht, muss jede Ärztin und jeder Arzt selbst entscheiden. Nützlich ist es sicherlich, auch hier wieder einen Vergleich mit anderen Verhütungsmethoden und deren Nebenwirkungen anzusprechen.
Einlegen und Entfernen
Im zweiten Abschnitt beschreiben die Familienmediziner detailliert, welche Instrumente man für die Einlage braucht (mit Fotos), wie man die Patientin vorbereitet und wie man Schritt für Schritt vorgeht. In übersichtlichen Listen werden die Bullet-Points zusammengefasst, z.B. für die Vorbereitung der Patientin:1
-
Schwangerschaft ausschliessen
-
Überlegen, ob noch andere Untersuchungen durchgeführt werden sollten, etwa Pap-Abstrich oder Screening auf sexuell übertragbare Krankheiten.
-
Ultraschall ist nicht erforderlich, kann aber hilfreich sein im Falle von Komplikationen.
-
Lagerung der Patientin in Steinschnittlage mit Fuss- oder Kniestützen
-
Schmerzmedikation mit nichtsteroidalen Antiphlogistika, z.B. 800mg Ibuprofen oder 1000mg Paracetamol
-
Anästhesie: para- oder intrazervikaler Block, falls zusätzliche Schmerzstillung erforderlich ist
-
Topische Anästhetika wie Benzocain-Spray
-
Vorbereitung der Zervix: keine Evidenz für Misoprostol. Es führt zu Nebenwirkungen, ohne dass dadurch die Einlage erleichtert wird. Nur wenn die erste Einlage nicht klappt, kann Misoprostol möglicherweise die zweite Einlage erleichtern.
-
Wenig Evidenz, dass die Desinfektion der Zervix intrauterine Infektionen vermeiden kann. Wenn man eine benutzen möchte, dann besser Chlorhexidin als Providon-Iod.
-
No-touch-Technik: Instrumente und Spirale nicht berühren
Im Weiteren ist dann genau beschrieben, wie die Spirale eingelegt wird. Natürlich ersetzt selbst die detaillierteste Anleitung nicht das Üben und Lernen in der Praxis. Aber wenn man sich die Schritte immer wieder durchliest, kann man sich das Vorgehen einprägen. Bevor man dann das erste Mal einer Frau eine Spirale einlegt, bietet es sich an, die Videos der amerikanischen Gynäkologengesellschaft ACOG anzuschauen.6 Hier gibt es einen Überblick über die verschiedenen Spiralen, Filme zur Einlage und Entfernung und auch Videos mit Szenen, wie man auf die Sorgen und Fragen von Patientinnen antwortet.
Nach der Einlage sollte die Frau 24 Stunden lang keinen Sex haben und in dieser Zeit auch keinen Tampon einführen. Sollte sie noch Schmerzen haben, kann sie weiterhin nichtsteroidale Antiphlogistika nehmen. Eindringlich sollte man sie noch einmal darauf hinweisen, sofort einen Arzt aufzusuchen, sollte sie eine Schwangerschaft feststellen. Denn dann besteht die Gefahr, dass es sich um eine Extrauteringravidität handelt.
Nähert sich das Ende der Liegedauer oder möchte die Frau die Spirale nicht mehr, kann man mit ihr den besten Zeitpunkt für die Entfernung diskutieren. Möchte die Frau nicht schwanger werden, empfiehlt sich die Entfernung während der Menstruation – vorausgesetzt natürlich, die Frau hat noch regelmässige Blutungen. Soll die Spirale zu einem anderen Zeitpunkt des Zyklus entfernt werden, empfehlen die amerikanischen Autorinnen, eine Woche vor dem Entfernen eine neue kontrazeptive Methode parallel zu starten, weil sich sonst das Risiko für eine Schwangerschaft erhöht.
Im letzten Abschnitt ihrer informativen Übersicht erwähnen die Kolleginnen nochmals die häufigsten Komplikationen und Nebenwirkungen der Einlage und geben konkrete Tipps, wie man damit umgeht. Ist die Spirale beispielsweise schwierig einzulegen, weil der Zervikalkanal zu eng ist, kann der Einsatz eines Dilatators sinnvoll sein. Sind die Fäden zum Herausziehen auf Anhieb nicht sichtbar, empfehlen die Autorinnen, eine Abstrichbürste im Zervixeingang hin- und herzudrehen, um so die Fäden zu fassen und sichtbar zu machen. Klappt das nicht, bietet sich ein Ultraschall an und man könnte die Spirale dann mit einer Krokodilzange fassen. Zur Vermeidung einer vasovagalen Synkope hilft präventiv, vor der Einlage genügend zu trinken und zu essen. Fühlt sich die Frau nach der Einlage schwindelig oder benommen, sollte sie in Rückenlage liegen bleiben und überwacht werden, bis sie sich besser fühlt.
Weiterführende Artikel dazu finden Sie online:
Literatur:
1 Long S, Colson L: Intrauterine device insertion and removal. Prim Care 2021; 48(4): 531-44 2 Goerke K: Kontrazeption. In: Goerke K et al.: Klinikleitfaden Gynäkologie Geburtshilfe (11. Ausgabe). Urban & Fischer 2021 3 www.bfs.admin.ch/bfs/de/home/aktuell/neue-veroeffentlichungen.gnpdetail.2021-0248.html 4 www.comparis.ch/krankenkassen/leistungen/verhuetung-pille-spirale 5 www.swissmedicinfo.ch 6 www.acog.org/programs/long-acting-reversible-contraception-larc/video-series
Das könnte Sie auch interessieren:
Von Impfung bis Kontrazeption: aktuelle Empfehlungen für den Praxisalltag
Wie ist die beste Vorgehensweise in der Beratung impfskeptischer Schwangerer, worauf ist bei der Behandlung vaginaler Dysbiosen zu achten und welche Faktoren beeinflussen die Wahl der ...
Von der Rolle des Mikrobioms bis zur Umsetzung der Vakzinierungsprogramme
Im Rahmen des diesjährigen EUROGIN-Kongresses wurde ein Fazit über 20 Jahre HPV-Impfung gezogen und ausführlich über die Implementierung von Screeningmaßnahmen und ...
Ein geschützter Raum für Freude, Frust und Trauer
Viele Menschen mit Kinderwunsch fühlen sich mit ihren Emotionen oft allein gelassen. Um dieser Einsamkeit entgegenzuwirken, hat fertisuisse das kostenlose Online-Angebot «fertisuisse ...