
Transition – wenn das Behandlungsteam ausgetauscht wird
Medizinische Universität Innsbruck<br> Abteilung für Pädiatrie I<br> Medizinische Universität Innsbruck<br> E-Mail: Sabine.E.Hofer@i-med.ac.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Ein Wechsel des Behandlungsteams ist immer eine Herausforderung und für Betroffene stets mit gewissen Unsicherheiten und Fragen verbunden. Menschen mit chronischen Erkrankungen, insbesondere jenen Erkrankungen, die sich bereits sehr früh im Leben manifestieren und eine langjährige Betreuung durch immer dasselbe Team erfahren, begegnen neuen Betreuungsteams oftmals besonders kritisch. Bei jungen Menschen mit Typ-1-Diabetes, einer Krankheit mit massivem Einfluss auf den Lebensalltag, gilt die Transition an internistische Abteilungen als besondere Herausforderung.
Keypoints
-
Maßnahmen der Vorbereitung auf die Transition brauchen Zeit.
-
Diabetes-Selbstmanagement stärken und fördern
-
Gute Kommunikation zwischen Pädiatern und Internisten ist eine wichtige vertrauensbildende Maßnahme für junge Menschen mit Diabetes, die das Betreuungsteam wechseln müssen.
-
Betreuungslücken sollten unbedingt minimiert werden, da diese mit einem hohen Komplikationsrisiko einhergehen.
Transitionsprozess: Übergabe verbessert Adhärenz
Die Manifestation eines Typ-1-Diabetes im Kindesalter bedingt eine jahre-, manchmal jahrzehntelange Betreuung durch ein pädiatrisches Behandlungsteam. Die schöne Aufgabe, Kinder in ihrer Entwicklung beobachten und unterstützen zu dürfen, fördert die Entwicklung einer emotionalen Bindung zwischen den betroffenen Familien und dem Behandlungsteam. Das Verlassen dieser vertrauten Betreuungseinheit findet meist im Lebensalter von 16–20 Jahren statt und fällt somit in eine an sich schon dynamische Entwicklungsphase. In dieser Zeit erfahren junge Menschen gravierende Veränderungen ihres täglichen Lebens – sowohl physischer als auch psychischer und emotionaler Natur. In welchem Zeitraum und ab welchem Alter die notwendigen Reifungsprozesse und die Persönlichkeitsentwicklung ablaufen,die es dem jungen Menschen ermöglichen, für die bevorstehenden Herausforderungen ausreichend gerüstet zu sein, unterliegt starken individuellen Schwankungen.
Das Erlangen der Unabhängigkeit von den Eltern, die schulischen Herausforderungen (Beendigung der Schulpflicht, Matura), die Berufsorientierungsphase (Wahl eines Lehrberufs, Beginn eines Studiums), die Änderung der Wohnsituation (eigene Wohnung) oder gar ein Wohnortwechsel fordern junge Heranwachsende.

Das Vorliegen einer chronischen Grunderkrankung wie beispielsweise Diabetes, bei der der junge Menschweitgehenddie volle Verantwortung für das Erkrankungsmanagement übernimmt, birgt besondere Herausforderungen. Im Prozess der Transition verschieben sich die Grenzen der Zuständigkeiten, wie in Abbildung 1 dargestellt. Im Rahmen des Transitionsprozesses ist die Stärkung und Förderung des Diabetes-Selbstmanagements eine Grundvoraussetzung und ein essenzieller Schritt zum erfolgreichen Wechsel in die Erwachsenenmedizin. Der Transfer mit Übergabe einer strukturierten Epikrise vom Pädiater an den Internisten ist der finale und bürokratische Schritt der Transition.
Metaanalysen zum Thema Transition bei jungen Menschen mit Typ-1-Diabetes zeigen hinsichtlich der Outcomeparameter keine einheitlichen Ergebnisse.
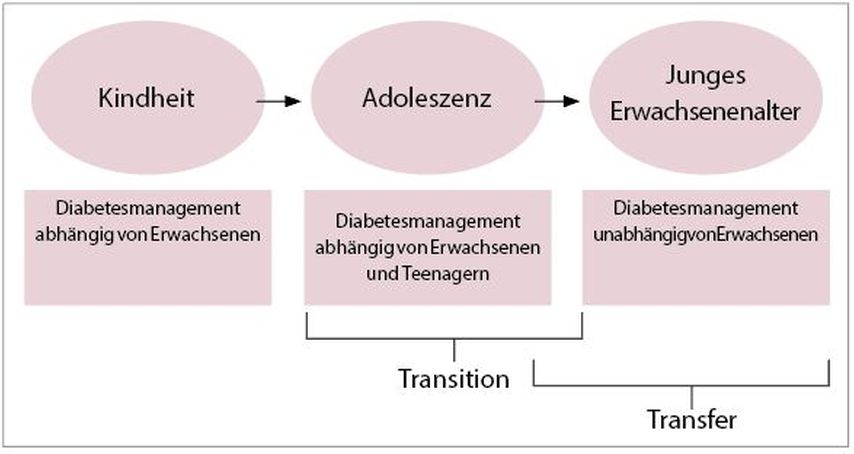
Abb. 1: Abhängigkeiten des Diabetesmanagements (nach Garvey K, Laffel L)3
Bezogen auf die metabolische Kontrolle vor und nach der Transition sind die Studienergebnisse heterogen. Es stellt sich jedoch die Frage, ob der Parameter HbA1c in dieser Phase ein geeignetes Maß für eine erfolgreiche Transition darstellt. Zahlreiche Studien in unterschiedlichen Nationen zeigen einheitlich, dass die HbA1c-Werte in der Gruppe der Adoleszenten bis ins junge Erwachsenenalter die höchsten im Verlauf des Lebens sind.
Jene Studien, die die Frequenz der klinischen Kontrollen vor und nach Transition untersuchten, zeigten allesamt eine deutliche Reduktion der Zahl der Klinikbesuche nach der Transition. Im direkten Vergleich zwischen Zentren mit und ohne strukturierte Transitionsprogramme war die Adhärenz zum neuen Behandlungsteam besser, wenn eine geplante Übergabe stattgefunden hatte.
Verbesserung und Stabilisierung des Diabetes-Selbstmanagements
Die Patientenautonomie kann durch verstärkte Diabetesschulungen und Unterstützung durch Diabetesberaterinnen und -berater verbessert werden. Maßnahmen und Vereinbarungen, die darauf abzielen, die Selbstständigkeit junger Menschen mit Diabetes zu fördern, sind wichtige Bausteine für eine gut vorbereitete Transition.
In Studien zeigte sich, dass die Diabetesberater mit ihrem humanistischen Ansatz zur Begleitung und Unterstützung von jungen Menschen mit Diabetes gerade in Phasen des Übergangs in die Erwachsenenmedizin als vertrauter Vermittler eine wesentliche Rolle spielen können. Neben den erwähnten empathischen Fähigkeiten sind Diabetesberater mit großer fachlicher und technischer Kompetenz (Diabetesmanagement, Glukosemessungen, technische Diabetestherapie) ausgestattet, um die Stärkung junger Menschen mit Diabetes hinsichtlich ihres Selbstmanagements zu fördern. Sogenannte „Transitionsberater“ bzw. „Case Manager“ könnten beispielsweise in Zukunft eine gute Einrichtung sein, um die Transition von jungen Menschen mit Typ-1-Diabetes zu erleichtern. Transitionsprogramme, in denen Diabetesberater eine führende Rolle haben, zeigten eine hohe Patientenzufriedenheit und die fachlich kompetenten therapeutischen Schulungsmaßnahmen komplettierten die medizinische Transition.
Auch wenn in Metaanalysen die Transitionsmodelle in den untersuchten Studien unterschiedlich waren, so zeigte das Vorhandensein einer Transitionsstruktur per se potenzielle positive Effekte. Diese Daten sind geradezu eine Aufforderung an alle Diabetesambulanzen, für pädiatrische ebenso wie für internistische Zentren, eine Struktur für die notwendigen Abläufe im Rahmen einer Transition zu schaffen. Wünschenswert wären strukturierte, geplante Transitionskonzepte in allen pädiatrischen Diabeteszentren mit konkreten Ansprechpartnern auf internistischer Seite der Versorgungsstruktur.
Wie kann Transition gelingen?
Das Bestreben, Jugendliche in ihrer Autonomie und ihrem Diabetes-Selbstmanagement zu stärken, ist essenziell für eine gelungene Transition. Diese Stärkung benötigt Zeit, daher sollte darauf geachtet werden, ausreichend Zeit – mindestens 1–2 Jahre – für die Transition einzuplanen, bevor ein tatsächlicher Transfer an die Erwachsenenmedizin erfolgt. Die Bereitschaft aufseiten internistischer Zentren, die Sprechstunden den Bedürfnissen junger Menschen mit Typ-1-Diabetes anzupassen, sollte verbessert und im Ambulanzalltag ebenso wie im Behandlungsteam fix verankert werden. Programme, welche Diabetesberater als Brückenbauer zwischen pädiatrischen und internistischen Einrichtungen einsetzen (eventuell auch als sogenannte Case Manager), scheinen in Pilotprojekten ein Erfolgversprechender Ansatz zu sein.
Literatur:
1 Cameron FJ et al.: ISPAD clinical practice consensus guidelines 2018: Diabetes in adolescence. Pediatr Diabetes 2018; 19(Suppl. 27): 250-61 2 Kellett J et al.: Young people‘s experiences of managing Type 1 diabetes at university: a national study of UK university students. Diabet Med 2018; 35: 1063- 71 3 Garvey K, Laffel L: Transitions in care from pediatric to adult health care providers: ongoing challenges and opportunities for young persons with diabetes. Endocr Dev 2018; 33: 68-81 4 Łuczyński W et al: Empowerment in the treatment of diabetes and obesity. J Diabetes Res 2016: 5671492 5 Garnica P: Transition of care for patients with diabetes. Curr Diabetes Rev 2017; 13: 263
6 Wafa S, Nakhla M.: Improving the transition from pediatric to adult diabetes healthcare: aliterature review. Can J Diabetes 2015; 39(6): 520-8 7 Iyengar J et al.: Transition from pediatric to adult care in emerging adults with type 1 diabetes: a blueprint for effective receivership. Clin Diabetes Endocrinol 2019; 5: 3 8 Sheehan AM et al.: The experiences and impact of transition from child to adult healthcare services for young people with type 1 diabetes: a systematic review. Diabet Med 2015; 34: 440-58 9 Monaghan M et al.: Type 1 Diabetes in young adulthood. Curr Diabetes Rev 2015; 11(4): 239-50 10 Zoni S et al.: Patient perspectives on nurse-led consultations within a pilot structured transition program for young adults movinig from an academic tertiary setting to community based type 1 diabetes care. J Pediatric Nurs 2018; 38: 99-105
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...


