Risikoorientiertes Lipidmanagement: früh erkennen, konsequent behandeln
Autoren:
Dr. Julian Fill
OA Dr. Florian Höllerl
Lipidambulanz der 1. Med. Abteilung mit Diabetologie, Endokrinologie und Nephrologie
Klinik Landstraße, Wien
Cholesterin Allianz
E-Mail: florian.hoellerl@gmail.com
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das moderne Lipidmanagement orientiert sich mehr denn je am individuellen Risiko der Patient:innen. Anhand einer genauen Risikostratifizierung wird das Therapieziel bestimmt und eine entsprechende Therapie eingeleitet. Dafür werden eine ausführliche Anamnese sowie ein vollständiges Lipidprofil inklusive Lp(a) herangezogen. Entscheidend sind eine frühe Diagnostik, konsequente Zielverfolgung und klare therapeutische Schritte.
Keypoints
-
Ein konsequent risikoadaptiertes Lipidmanagement ist essenziell, um atherosklerotisch bedingte kardiovaskuläre Ereignisse zu reduzieren.
-
Evidenzbasierte, stufenweise Therapiekonzepte mit Lebensstilmodifikation, Statinen plus frühzeitiger Kombinationstherapie (Ezetimib, Bempedoinsäure, PCSK9) ermöglichen LDL-C-Senkungen bis zu 85%.
-
Hypertriglyzeridämien erfordern eine konsequente Lebensstilmodifikation, die Optimierung behandelbarer Komorbiditäten und eine stufenweise Pharmakotherapie.
-
Die familiäre Hypercholesterinämie ist mit einem hohen kardiovaskulären Risiko assoziiert und erfordert eine frühzeitige, konsequente, intensive Kombinationstherapie.
-
Lp(a) ist ein lebenslanger Risikofaktor für atherosklerotische kardiovaskuläre Erkrankungen mit einer Prävalenz von 1:5, sodass erhöhte Werte ein entsprechendes intensiviertes Risikofaktormanagement erfordern.
Systematische Reviews zeigten wiederholt, dass die Senkung von erhöhten LDL-C-Werten eine der effektivsten Strategien in der Prävention atherosklerotisch bedingter kardiovaskulärer Erkrankungen ist. Dieser Effekt ist unabhängig von der Methode der LDL-C-Senkung.1
Bei einer weltweiten Prävalenz einer Hyperlipidämie von circa 24% unter Erwachsenen ergibt sich die große Bedeutung eines effektiven Lipidmanagements.2 In den vergangenen Jahren hat sich das Konzept des Lipidmanagements entscheidend weiterentwickelt: weg von statischen Grenzwerten, hin zu einer risikoadaptierten und dynamischen Behandlung. Neue Biomarker, evidenzbasierte Therapiekombinationen und individuelle Zielwerte prägen den aktuellen Standard. Das Ziel hingegen bleibt unverändert – kardiovaskuläre Ereignisse zu verhindern.
Was soll bestimmt werden?
Basis jeder Risikoeinschätzung ist ein vollständiges Lipidprofil mit Gesamtcholesterin, LDL-C und HDL-C sowie Triglyzeriden. Diese Parameter werden zur Diagnostik sowie auch zur weiteren Therapiekontrolle bestimmt. Seit 2019 ist eine einmalige Bestimmung von Lipoprotein(a), kurz Lp(a), im Erwachsenenalter in den Leitlinien empfohlen. Apolipoprotein B (ApoB), ein zentrales, nicht austauschbares Strukturprotein aller atherogenen Lipoproteine, kann in bestimmten Situationen, etwa bei erhöhten Triglyzeriden oder diskrepanten Lipidwerten, als genaueres Maß für atherogene Partikel dienen. In der klinischen Praxis ist die Bestimmung von ApoB jedoch noch nicht niederschwellig möglich. Im Rahmen eines metabolischen Syndroms bzw. eines Diabetes mellitus stellt sich LDL-C als ein ungenauer Marker heraus. Somit gewinnt Non-HDL-C (Gesamtcholesterin minus HDL-C) als Surrogatmarker für ApoB zunehmend an Bedeutung.3
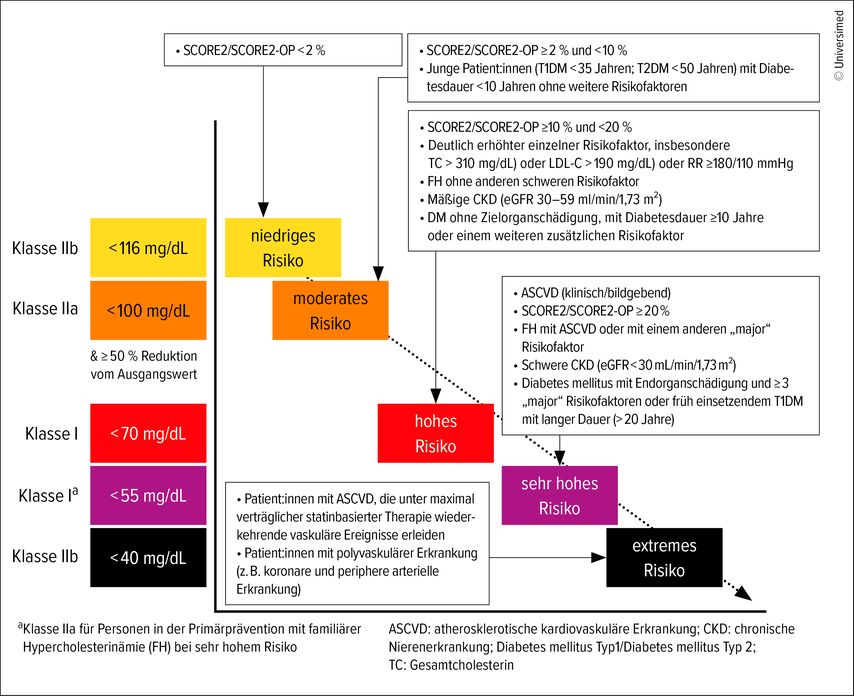
Zielwerte
Das zentrale therapeutische Ziel bleibt das LDL-C und Therapieziele werden anhand des individuellen Risikos der Patient:innen bestimmt. Dafür werden eine ausführliche Anamnese, das vollständige Lipidprofil sowie die Bestimmung gemäß SCORE2, SCORE2-OP bzw. SCORE2-Diabetes herangezogen. Im Endeffekt ergeben sich folgende fünf Risikogruppen: niedriges, moderates, hohes, sehr hohes und seit 2025 extrem hohes Risiko (Abb.1). Ab einer hohen Risikoeinschätzung ist weiters zu beachten, dass eine LDL-C-Reduktion um mindestens 50% vom Ausgangswert erreicht werden soll. Die Zielwerte für Non-HDL-C ergeben sich durch die entsprechenden LDL-C-Zielwerte plus 30mg/dl.3,4 Der „Lp(a) Clinical Guidance“-Rechner veranschaulicht die Wahrscheinlichkeit eines kardiovaskulären Events bis zum 80. Lebensjahr. Hierbei können die Effekte eines erhöhten Lp(a) sowie die Auswirkung einer LDL-C-Senkung miteinberechnet werden.
Therapieoptionen
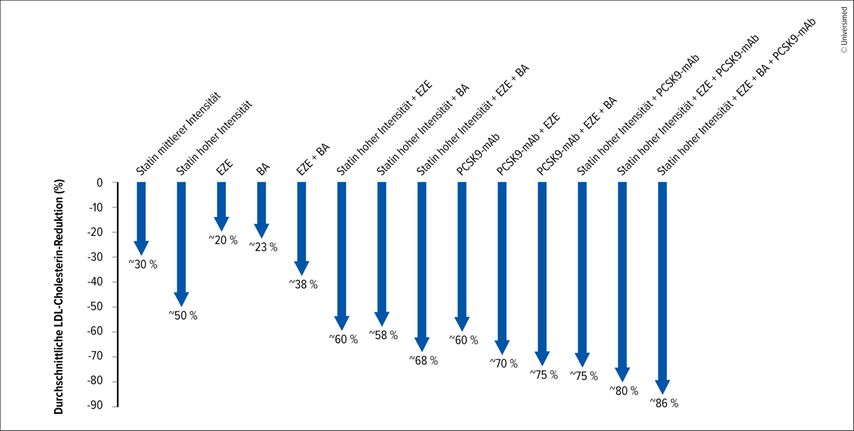
Der Grundpfeiler bleibt der Lebensstil: ausgewogene, pflanzenbetonte Ernährung, regelmäßige Bewegung, Gewichtsoptimierung und Nikotinverzicht. Diese Maßnahmen bilden die Basis jeder Intervention – auch unter medikamentöser Therapie. Statine sind weiterhin Erstlinientherapie. Bei unzureichender Wirksamkeit oder Unverträglichkeit wird Ezetimib ergänzt. Alternativ oder additiv steht mit Bempedoinsäure ein evidenzbasierter Wirkstoff zur Verfügung, bei dem muskuläre Nebenwirkungen aufgrund des Wirkmechanismus umgangen werden. Eine frühzeitige Etablierung einer Kombinationstherapie aus Statin und Ezetimib hat sich bei Patient:innen nach einem akuten Koronarsyndrom als vorteilhaft erwiesen.5 Reichen diese Schritte nicht aus, kommen PCSK9-Inhibitoren zum Einsatz. PCSK9-Antikörper ermöglichen eine zusätzliche LDL-C-Reduktion von bis zu 60% und sind insbesondere bei sehr hohem Risiko indiziert. Zusätzlich existiert eine siRNA-basierte Therapie mit Inclisiran, die eine lang anhaltende Senkung des LDL-C über Injektionen im Abstand von sechs Monaten erlaubt. Diese Kombinationen senken LDL-C um bis zu 85% (Abb.2).3,4
Abb. 2: Durchschnittliche Senkung der LDL-Cholesterinspiegel mit unterschiedlichen pharmakologischen Therapien mit nachgewiesenem kardiovaskulärem Nutzen. BA: Bempedoinsäure; EZE: Ezetimib; LDL-C: LDL-Cholesterin; PCSK9-mAb: monoklonaler Antikörper gegen Proproteinkonvertase Subtilisin/Kexin Typ 9
Hypertriglyzeridämie (HTG)
Die globale Prävalenz von HTG beträgt ca. 28%.2 Erhöhte Triglyzeridwerte (TG) stehen in Zusammenhang mit einem erhöhten Risiko für kardiovaskuläre Erkrankungen. Sie sind in Form von TG-reichen Lipoproteinpartikeln Teil des Non-HDL-C-Komplexes. Eine moderate HTG wird in der klinischen Praxis häufig übergangen, ohne behandelbare Komorbiditäten zu optimieren. Die HTG wird in eine moderate (150–500mg/dl), schwere (500–880mg/dl) sowie sehr schwere Form (>880mg/dl) klassifiziert. Ab Werten von über 500mg/dl steigt das Risiko für eine akute Pankreatitis deutlich an.
Der Grundpfeiler der Therapie ist wiederum eine Lebensstilmodifikation. Alle behandelbaren Komorbiditäten sollten optimiert werden. Hierbei ist eine Ernährungsberatung unabdingbar. Die Vermeidung von Übergewicht, ausreichende sportliche Aktivität und strikte Alkoholkarenz sind ebenfalls wesentliche Faktoren. Sollte dies nicht ausreichen, ist bei Patient:innen mit moderater HTG und kardialen Risikofaktoren sowie bei Patien:in-nen mit einer schweren HTG eine Pharmakotherapie indiziert. Zur Senkung des kardiovaskulären Risikos sind Statine Therapie der ersten Wahl. Geht es primär um die Vermeidung von Pankreatitiden, ist eine Therapie mit Fibraten indiziert. Fibrate zeigen keinen Effekt auf das kardiovaskuläre Risiko, da sie keine Senkung von ApoB-haltigen Partikeln bewirken. Eine hoch dosierte Therapie mit Icosapentethyl (Omega-3-Fettsäure) hat bei einer moderaten HTG bei Hochrisikopatient:innen in Kombination mit Statinen eine zusätzliche Reduktion des relativen Risikos für kardiovaskuläre Events um ca. 25% gezeigt (REDUCE-IT-Studie). Zur Therapiekontrolle bei Patient:innen mit einer HTG werden die TG sowie das Non-HDL-C herangezogen, da bei TG-Werten von mehr als 400mg/dl die übliche Methode der Bestimmung des LDL-C mittels Friedewald-Formel zu verfälschten Ergebnissen führt.3,4,6
Familiäre Hypercholesterinämie
Die familiäre Hypercholesterinämie (FH) ist eine häufige monogenetische Fettstoffwechselstörung, die durch eine lebenslang erhöhte Konzentration von LDL-C – typischerweise >190mg/dl – gekennzeichnet ist. Unbehandelt führt sie aufgrund der kumulativen Cholesterinlast zu einer massiven Beschleunigung der Atherosklerose und zu vorzeitigen kardiovaskulären Erkrankungen. Mit einer Prävalenz von etwa 1:200 bis 1:250 ist die heterozygote Form der FH eine der häufigsten genetischen Stoffwechselstörungen weltweit. Die Erkrankung basiert meist auf „Loss of function“-Mutationen im LDLR-Gen (95% der Fälle) oder im ApoB-Gen oder einer „Gain of function“-Mutation im PCSK9-Gen. Im Diagnoseprozess wird vorerst nach klinischen Kriterien gescreent, die auf eine FH hinweisen können, wie z.B. die Familienanamnese sowie stark erhöhte LDL-C-Werte. Der Dutch Lipid Clinic Network (DLCN) Score kann zur Identifikation von möglicherweise Erkrankten herangezogen werden. Ein Nachweis einer Mutation mittels molekulargenetischer Tests wird verwendet, um die Diagnose zu sichern. Patient:innen mit einer gesicherten FH werden grundsätzlich in die hohe, Patient:innen mit bereits dokumentierten atherosklerotischen Herz-Kreislauf-Erkrankungen in die sehr hohe Risikoklasse eingestuft. Die Erstlinientherapie ist wiederum eine hoch dosierte Kombinationstherapie mit Statinen und Ezetimib. Bei Nichterreichen der Zielwerte werden PCSK9-gerichtete Therapien hinzugezogen. Bei Patient:innen mit einer gesicherten FH sollte jährlich ein vollständiges Lipidprofil bestimmt und ein Screening auf atherosklerotische Herz-Kreislauf-Erkrankungen durchgeführt werden.3,4
Lipoprotein(a)
Lipoprotein(a), kurz Lp(a), ist ein LDL-ähnliches Partikel, das ebenso ein ApoB-Protein besitzt und als eigenständiger Risikofaktor für atherosklerotische Herz-Kreislauf-Erkrankungen gilt. Lp(a) fördert die Atherosklerose durch drei Wege: Es ist proatherogen (Ablagerung in der Arterienwand), prothrombotisch (Ähnlichkeit mit Plasminogen) und proinflammatorisch. Die Lp(a)-Konzentration im Blut ist zu über 90% genetisch determiniert und schwankt im Laufe des Lebens kaum.
Werte von über 105nmol/l bzw. 50mg/dl gelten als klinisch relevant, bei Werten von >430nmol/l (180mg/dl) ist das Lebenszeitrisiko mit dem beim Vorliegen einer heterozygoten FH vergleichbar.
Eine einmalige Messung im Erwachsenenalter, vor allem bei positiver Familienanamnese oder bereits bestehenden Risikofaktoren, wird mittlerweile in den Leitlinien empfohlen. Eine wiederholte Messung kann bei Frauen nach der Menopause erwogen werden, da es hier zu einem moderaten Anstieg von Lp(a) kommen kann.
Eine zielgerichtete Therapie zur Senkung von Lp(a) ist aktuell noch nicht verfügbar, es befinden sich jedoch mehrere Substanzen in der klinischen Testung. Bei der Anwendung PCSK9-gerichteter Therapien wurde eine Lp(a)-Senkung von bis zu 30% beobachtet. Bei einer relevanten Lp(a)-Erhöhung ist jedenfalls ein intensiveres Risikofaktormanagement sinnvoll.
Anmerkung:
Die beiden verwendeten Einheiten nmol/L und mg/dL sind nicht direkt umrechenbar und führen im klinischen Alltag häufig zu Verunsicherung. nmol/l gilt als besseres Maß, da es die Anzahl der atherogenen Partikel bzw. ApoB-Partikel angibt.3,4
Literatur:
1 Silverman MG et al.: Association between lowering LDL-C and cardiovascular risk reduction among different therapeutic interventions: a systematic review and meta-analysis. JAMA 2016; 316(12): 1289-97 2 Ballena-Caicedo J et al.: Global prevalence of dyslipidemias in the general adult population: a systematic review and meta-analysis. J Health Popul Nutr 2025; 44(1): 308 3 Mach F et al.: 2019 ESC/EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: the task force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). Eur Heart J 2020; 41(1): 111-88 4 Mach F et al.: 2025 focused update of the 2019 ESC/EAS guidelines for the management of dyslipidaemias: developed by the task force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). Eur Heart J Volume 2025; 46(42): 4359-78 5 Oyama K et al.: Baseline low-density lipoprotein cholesterol and clinical outcomes of combining Ezetimibe with statin therapy in IMPROVE-IT. J Am Coll Cardiol 2021; 78(15): 1499-507 6 Gurevitz C et al.: Benefit of Icosapent Ethyl across types and sizes of myocardial infarction in REDUCE-IT. Eur J Prev Cardiol 2025; doi: 10.1093/eurjpc/zwaf602
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...