Osteoporosetherapie bei Hochbetagten
Autoren:
Prof. Dr. med. Robert Theiler
Leiter Sarkopenie und Osteologie-Sprechstunde Dr. med. univ. Gregor Freystätter
Oberarzt meV/Stv. Klinikdirektor
Klinik für Altersmedizin
Universitätsspital Zürich
E-Mail: robert.theiler@usz.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Ausser bei einer akuten Fraktur verursacht die Osteoporose keine direkten Beschwerden. Bei Hochbetagten kommen jedoch zunehmend die sekundären Beschwerden durch den progredienten Haltungszerfall zum Tragen. Zusammen mit anderen altersbedingten Abbauprozessen erhöht sich dadurch das Sturzrisiko. Neben der medikamentösen Osteoporosetherapie ist deshalb auch die Bewegungstherapie mit besonderem Augenmerk auf die Stärkung der Rumpfmuskulatur wichtig.
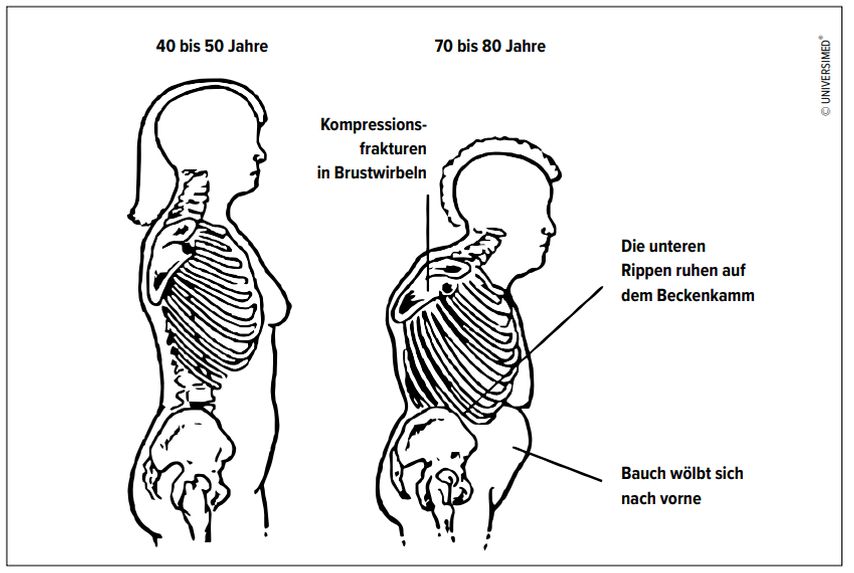
Die Osteoporosetherapie bei Hochbetagten stellt eine Herausforderung dar. Die Osteoporose verursacht aus Sicht der Patienten ausser bei der akuten Fraktur keine direkten Beschwerden. Die Patienten verspüren häufig sekundäre Beschwerden aufgrund des progredienten Haltungszerfalls im hohen Alter. Dieser äussert sich schleichend vorwiegend im Bereich der Wirbelsäule, sodass es neben der ungünstigen Schwerpunktverlagerung nach ventral zu weiteren Beschwerden aufgrund der muskulären Insuffizienz und zu Überlastungssymptomen an Sehnen und Bändern kommt (Abb.1). Akute Sturzereignisse aufgrund von Defiziten der Sinnesorgane wie in Bezug auf Seh- und Hörfähigkeit sowie der Verminderung des Gleichgewichtssinns führen schliesslich zu invalidisierenden Frakturen, die die Lebensqualität in der letzten Lebensdekade negativ beeinflussen.
Abb. 1: Progredienter Haltungszerfall bei Osteoporose. Durch muskuläre Dekonditionierung sowie das Zusammensintern von osteoporotischen Wirbelkörpern kommt es neben der Abnahme der Körpergrösse sekundär zu einer Thoraxdeformierung und zur Bildung eines sogenannten Kugelbauchs
Fallbeispiele
Zwei Beispiele sollen die klinische Entscheidungsfindung illustrieren.
1. Fall: Die Patientin entscheidet
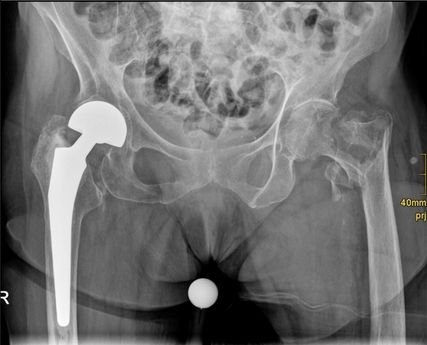
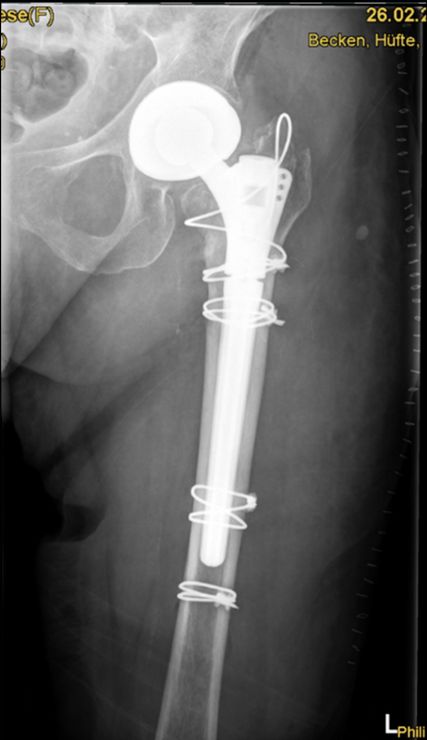
Eine 93-jährige kognitiv nicht eingeschränkte und mit Rollator gut mobile Altersheimbewohnerin stürzt im Speisesaal und zieht sich eine proximale Femurtrümmerfraktur links (Abb.2) zu, die operativ mit einer Hüfttotalendoprothese mit Femurcerclagen (Abb.3) versorgt wird. Postoperativ wird eine Teilbelastung des linken Beines mit 15kg für 6 Wochen verordnet. Die Patientin erhält eine einwöchige geriatrische Akutrehabilitation und anschliessend eine 10-tägige stationäre muskuloskelettale Rehabilitation. Die Teilbelastung kann von der Patientin jedoch nicht eingehalten werden, im Rahmen der Rehabilitation kommt es zu keiner Verbesserung der Mobilität. Auch nachdem die Teilbelastung bei der Verlaufskontrolle 6 Wochen nach der Operation aufgehoben wird, bleibt die Patientin rollstuhlmobil.
Der Patientin wird bei guter Nierenfunktion eine antiresorptive medikamentöse Osteoporosetherapie mit Zoledronat (Infusion 1x/Jahr) empfohlen. Die Patientin entscheidet sich, nachdem sie sich über Wirkung und mögliche Nebenwirkungen von Zoledronat erkundigt hat, gegen diese antiresorptive Therapie mit der Begründung, dass sie nun rollstuhlmobil sei und somit in Zukunft nicht mehr stürzen sollte.
2. Fall: Schmerzreduktion ungenügend
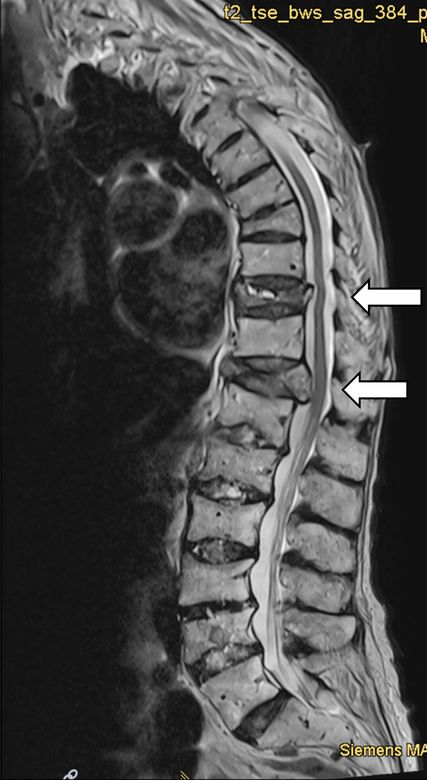
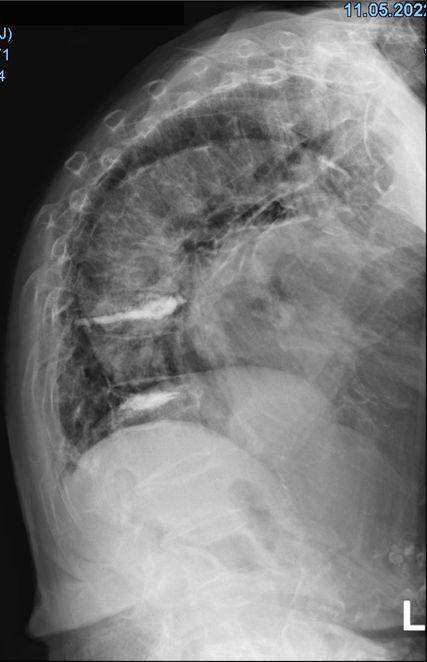
Eine 88-jährige Patientin mit bekannter postmenopausaler Osteoporose präsentiert sich mit spontanen Wirbelkörperfrakturen von BWK9 und BWK11 (Abb.4) und damit assoziierten stärksten Schmerzen im Bereich der unteren Brustwirbelsäule. Die bisherige Osteoporosetherapie bestand aus einer jährlichen Zoledronat-Infusion für insgesamt 3 Jahre, die letzte Infusion war vor zwei Jahren verabreicht worden. Das 3-Punkte-Korsett, das aufgrund der Wirbelkörperfrakturen verordnet wird, verstärke die Schmerzen und wird deshalb von der Patientin nicht getragen. Zudem gelingt keine adäquate Schmerzreduktion mit Paracetamol, Metamizol und Oxycodon/Naloxon. Unter der oralen analgetischen Therapie kommt es zu einem Appetitverlust und einem Gewichtsverlust von insgesamt 6 Kilogramm in 6 Monaten. Aufgrund der ungenügenden analgetischen Einstellung und der Nebenwirkungen der analgetischen Therapie erfolgt interdisziplinär die Entscheidung für eine Vertebroplastie von BWK9 und BWK11. Nach dem Eingriff kommt es zu einem deutlichen Rückgang der Schmerzen, die Analgetika können reduziert werden, Appetit und Lebensfreude kehren zurück. Bei der ambulanten Verlaufskontrolle 6 Wochen später zeigen sich klinisch und radiologisch (Abb.5) stabile Befunde.
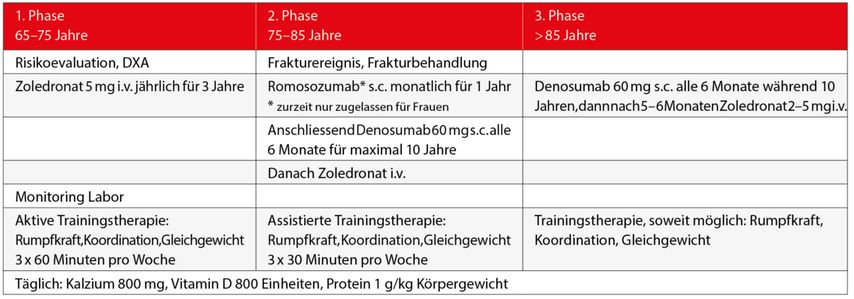
Tab. 1: Schema der geriatrischen Osteoporosetherapie
Diskussion
Der geriatrisch orientierte Arzt versucht die Entscheidungsfindung beim multimorbiden älteren Patienten gemeinsam mit dem Patienten («shared decision») durchzuführen. Dabei kann, wie im ersten Fall geschildert, eine medikamentöse Therapie zwar gemäss den geltenden Leitlinien (Tab.1) angezeigt sein, doch dies kann im Widerspruch zur Vorstellung des Patienten von der Lebensqualität in den letzten Lebensjahren stehen.
Abb. 4: MRI der Wirbelsäule mit frischen Frakturen der Brustwirbelkörper 9 und 11 mit Hinterkantenbeteiligung (Pfeile)
Ein häufiges Problem besteht in der optimalen Schmerzeinstellung bei anhaltenden quälenden Schmerzen wie im 2. Fallbeispiel. Gerade bei progredienten Wirbelfrakturen sollten die Grundsätze der Frakturbehandlung nicht ausser Acht gelassen werden. Dabei wird eine Schmerzreduktion vorwiegend durch eine Immobilisation mittels angepasster Orthesen und durch eine korrekte Instruktion zur Anpassung der Bewegungsabläufe im Alltag erreicht.1 Begleitend wird eine aufsteigende medikamentöse Schmerztherapie durchgeführt, in der Regel mit einer Kombination von NSAR und Opiaten.2
Abb. 5: Radiologische Verlaufskontrolle 6 Wochen nach Vertebroplastie der Brustwirbelkörper 9 und 11
Eine interventionelle Schmerztherapie (Kyphoplastie/Vertebroplastie) ist nur angezeigt, falls sich die konservative Therapie, die in der Regel für 6 bis 8 Wochen durchgeführt wird, nach 2 bis 3 Wochen als unwirksam erweist.3 Halten die Schmerzen eine Woche nach der Fraktur trotz medikamentöser Therapie an, sollte erneut eine stehende Röntgenaufnahme (evtl. CT) der Wirbelsäule durchgeführt werden.4 Diese kann eine akute Veränderung der Frakturkonstellation aufzeigen, mit möglicher Beteiligung der Wirbelhinterkante und des Spinalkanals.5
Geriatrische Osteoporosetherapie
Die derzeitige geriatrische medikamentöse Therapie lässt sich als ein Phasenmodell darstellen, wobei die 1. von 3 Phasen circa mit dem 65. Lebensjahr beginnt (Tab.1). Optional kann bei Frauen ab dem 50. Lebensjahr auch eine risikobasierte Hormontherapie erfolgen. Ab dem 65. Lebensjahr steigt die Inzidenz von Wirbelfrakturen deutlich. Eine Risikoevaluation kann jedoch bereits früher, typischerweise beim Auftreten von frischen Frakturen, stattfinden. Dabei wird heute das sogenannte FRAX-Tool nach Kanis benützt, das die 10-Jahres-Wahrscheinlichkeit für eine Indexfraktur berechnet.6–9 Noch dieses Jahr soll ein angepasster Algorithmus publiziert werden, der auch das Risiko für frische Frakturen (imminentes Frakturrisiko) adäquat abbilden kann.
In der ersten Phase der medikamentösen Osteoporosetherapie wird eine i.v. Bisphosphonat-Therapie für drei Jahre durchgeführt. Diese Therapie reduziert das Risiko für ein Rebound-Phänomen nach einer späteren Denosumab-Therapie deutlich.10 Beim Auftreten einer frischen Fraktur kann später während eines Jahres eine monatliche osteoanabole Therapie mit Romosozumab durchgeführt werden (osteoanabole Kur für ein Jahr).11 Dieses Therapiemodell wird zurzeit an unserer Klinik klinisch evaluiert, da der Stellenwert der osteoanabolen Therapie mit Romosozumab noch nicht abschliessend geklärt ist.12
Anschliessend wird eine antresorptive Denosumab-Therapie fortgeführt. Diese kann während 10 Jahren appliziert werden, wobei das 6-monatliche Therapieintervall strikt eingehalten werden muss.14,15
Neben der medikamentösen Therapie ist begleitend unbedingt eine muskuläre Übungstherapie zur Sturzprävention angezeigt. Neben der Sturzprävention dient die Übungstherapie der Prävention der muskulären Dekonditionierung und des Haltungszerfalls sowie der Verbesserung von Koordination und Gleichgewicht.
Dabei soll ein besonderes Augenmerk auf die Stärkung der Rumpfmuskulatur durch einfache Übungen gelegt werden (Abb. 6). Zusätzlich ist ein angepasstes kardiovaskuläres Training sinnvoll.
Abb. 6: Bei der Übungstherapie soll ein besonderes Augenmerk auf die Stärkung der Rumpfmuskulatur gelegt werden
Literatur:
1 Theiler R et al.: Postoperative physiotherapy in acute care--when, what and how much? Orthopäde 2007; 36: 552, 554-9 2 Theiler R et al.: Gezielte Trainingstherapie zur Sekundärprävention von Stürzen und Hüftfrakturen. Praxis 2017; 106: 701-4 3 Theiler R et al.: High bone turnover in the elderly. Arch Phys Med Rehabil 1999; 80: 485-9 4 Theiler R, Dudler J: [Drug therapy of pain: reason overwhelmed by emotion?] Rev Med Suisse 2013; 9: 1846-53 5 Theiler R: [Strategies of early rehabilitation in acute care of patients with vertebral fractures.] Ther Umsch 2012; 69: 197-205 6 Kanis JA et al.: FRAX and ethnicity. Osteoporos Int 2020; 31(11): 2063-7 7 Kanis JA et al.: FRAX and fracture prediction without bone mineral density. Climacteric 2015; 18 Suppl 2: 2-9 8 Kanis JA et al.: FRAX Update. J Clin Densitom 2017; 20: 360-7 9 Kanis JA et al.: A decade of FRAX: how has it changed the management of osteoporosis? Aging Clin Exp Res 2020; 32: 187-96 10 Burckhardt P et al.: Fractures after denosumab discontinuation: a retrospective study of 797 cases. J Bone Miner Res 2021; 36: 1717-28 11 Saag KG et al.: Romosozumab versus alendronate and fracture risk in women with osteoporosis. N Engl J Med 2018; 378: 195-6 12 Ferrari SL: Osteoporosis: Romosozumab to rebuild the foundations of bone strength. Nat Rev Rheumatol 2018; 14: 128 13 Ferrari S et al.: 2020 recommendations for osteoporosis treatment according to fracture risk from the Swiss Association against Osteoporosis (SVGO). Swiss Med Wkly 2020; 150: w20352 14 Ferrari S et al.: Favorable skeletal benefit/risk of long-term denosumab therapy: A virtual-twin analysis of fractures prevented relative to skeletal safety events observed. Bone 2020; 134: 115287
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...