Osteoanabole Therapie: welche Medikamente, wann und wie lange?
Bericht:
Regina Scharf, MPH
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Aktuell sind in der Schweiz drei osteoanabole Wirkstoffe zur Behandlung bei schwerer Osteoporose zugelassen. Anschaulich und praxisnah präsentierte Prof. Dr. med. Christian Meier vom Universitätsspital Basel an der Jahrestagung der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie die wichtigsten Aspekte der Therapie mit diesen Substanzen.
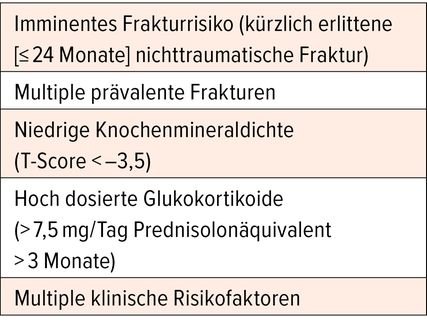
Während bei einer Osteoporose mit einem moderaten bis hohen Frakturrisiko vor allem antiresorptive Medikamente wie eine Hormonersatztherapie, orale Bisphosphonate und Denosumab eingesetzt werden, kommen bei einem sehr hohen oder imminenten Frakturrisiko (Tab. 1) osteoanabole Medikamente zur Anwendung.1 Aktuell sind drei osteoanabole Medikamente zur Therapie bei Osteoporose zugelassen: Teriparatid, Abaloparatid und Romosozumab. Sie haben einen unterschiedlich hohen Effekt auf die Knochenmineraldichte («bone mineral density», BMD), die ein wichtiger Surrogatmarker für das Frakturrisiko ist und zur Beurteilung der Wirksamkeit einer Osteoporosetherapie verwendet werden kann.2
Teriparatid und Abaloparatid sind PTH-Analoga. Diese führen zu einer Stimulation von Osteoblasten und Osteoklasten, wobei die knochenaufbauende Wirkung die resorptiven Effekte überwiegt. Vor allem Abaloparatid zeigt wegen seiner geringeren resorptiven Eigenschaften eine ausgeprägte osteoanabole Wirkung.3 Der monoklonale Antikörper gegen Sklerostin, Romosozumab, verfügt über einen dualen Wirkungsmechanismus: Er steigert den Knochenaufbau, während er gleichzeitig den Knochenabbau hemmt.
Sequenzielle Anwendung empfohlen
«Osteoanabole Medikamente werden heute sequenziell eingesetzt», sagte Prof. Dr. med. Christian Meier. Das hat damit zu tun, dass die Anwendung zeitlich limitiert ist. «Mit einer sequenziellen Therapie lässt sich zudem die Wirkung langfristig verstärken.»
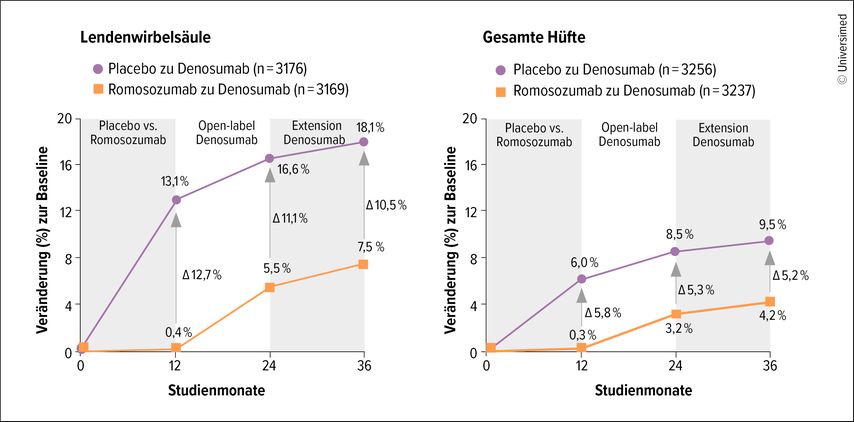
Demonstriert wurde das unter anderem in der FRAME-Studie. Diese zeigte, dass die BMD bei Patienten, die zunächst für 12 Monate mit Romosozumab behandelt wurden, stark anstieg und unter der anschliessenden Behandlung mit Denosumab weiter zunahm, während die BMD-Zunahme unter der Therapie mit Denosumab alleine deutlich geringer ausfiel (Abb. 1).4,5 In der ARCH-Studie konnte das Risiko für neue Wirbelkörperfrakturen durch eine sequenzielle Therapie mit Romosozumab gefolgt von Alendronat während der 24-monatigen Behandlungsdauer um 48% reduziert werden, verglichen mit einer Alendronat-Monotherapie.6
Abb. 1: Ein Jahr Romosozumab gefolgt von zwei Jahren Denosumab reduziert das Frakturisiko anhaltend (adaptiert nach Lewiecki EM et al. 2019)4
«Wegen der vorteilhaften Wirkung einer initialen osteoanabolen Behandlung empfehlen wir, die Medikamente bei Patienten mit Osteoporose und einem sehr hohen Frakturrisiko als Therapie der 1. Wahl einzusetzen.» Eine vorhergehende antiresorptive Therapie schwäche zudem die Wirkung von Romosozumab auf die BMD. Dieser Effekt zeigte sich nach der Behandlung mit Alendronat und sei noch stärker ausgeprägt, wenn die Patienten zuvor mit Denosumab behandelt wurden.7
Trotzdem ist bei einer Umstellung von Denosumab auf eine osteoanabole Therapie Romosozumab dem PTH-Analogon Teriparatid vorzuziehen. Wie die DATA-Switch-Studie zeigte, führte der Wechsel zu Teriparatid aufgrund eines Reboundeffekts zu einer Abnahme der BMD am Oberschenkelhals und an der Wirbelsäule.8 Nach der Umstellung auf Romosozumab blieb die BMD an der Wirbelsäule erhalten, während sie an der Hüfte vorübergehend abnahm.9
Meier erinnerte daran, dass für die sekundäre Knochenmineralisierung nach der Therapie mit einem osteoanabolen Wirkstoff ein antiresorptives Medikament eingesetzt werden muss. «Machen wir das nicht, geht der zuvor erreichte Zuwachs an Knochendichte wieder verloren.»
Die Wahl des geeigneten Medikaments
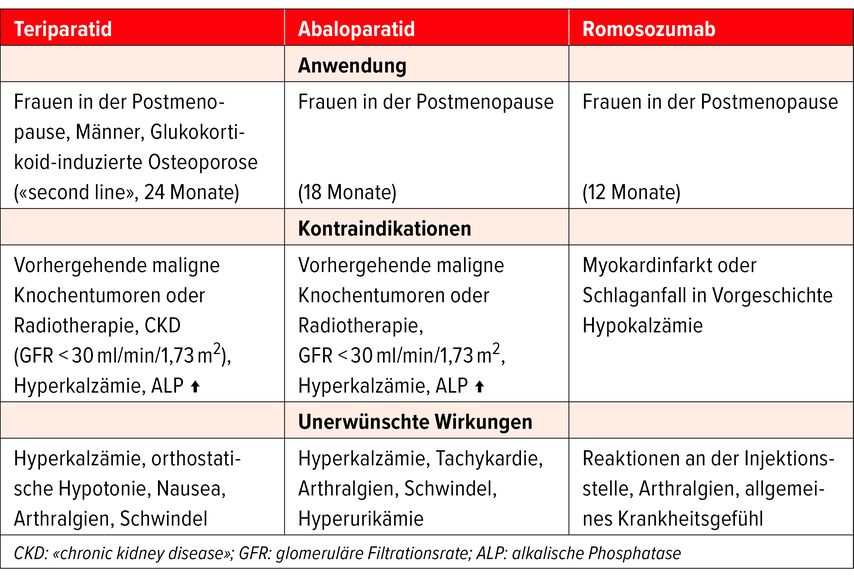
Romosozumab und Abaloparatid sind zur First-Line-Therapie bei schwerer Osteoporose mit einem imminenten Frakturrisiko oder sehr hohen Frakturrisiko oder einer Vorgeschichte von mindestens zwei osteoporotischen Frakturen zugelassen. Die Behandlung mit Romosozumab ist auf maximal 12 Monate, jene mit Abaloparatid auf maximal 18 Monate beschränkt. Für beide Medikamente ist eine Kostengutsprache durch einen Facharzt für Endokrinologie oder Rheumatologie oder einen Spezialisten für Knochenerkrankungen erforderlich. Gemäss dem Spezialisten sprechen Kriterien wie z.B. eine Hyperkalzämie, Hyperkalziurie oder Tachykardie bevorzugt für eine Behandlung mit Romosozumab. Das Gleiche gelte bei hohem Hüftfrakturrisiko oder bei Patienten, die zuvor mit Denosumab behandelt wurden. Bei einem hohen kardiovaskulären Risiko sollten hingegen bevorzugt Teriparatid oder Abaloparatid eingesetzt werden. Auch für Erkrankungen, die mit einem niedrigen Knochenumsatz einhergehen, wie die Glukokortikoid- oder Diabetes-induzierte Osteoporose, sind PTH-Analoga das Mittel der Wahl (Tab. 2).
Tab. 2: Anwendung, Kontraindikationen und unerwünschte Begleiterscheinungen aktueller anaboler Wirkstoffe
Quelle:
SGED-SSED-Jahrestagung, 13. bis 14. November 2025, Luzern
Literatur:
1 Ferrari S et al.: 2020 recommendations for osteoporosis treatment according to fracture risk from the Swiss Association against Osteoporosis (SVGO). Swiss Med Wkly 2020; 150: w20352 2 Black D et al.: Bone mineral density as a surrogate endpoint for fracture risk reduction in clinical trials of osteoporosis therapies: an update on SABRE. Lancet Diab Endocrinol 2024 ; 12: 371-73 3 Tabacco G, Bilezikian JP: Osteoanabolic and dual action drugs. Br J Clin Pharmacol 2019; 85: 1084-94 4 Cosman F et al.: FRAME Study: The foundation effect of building bone with 1 year of romosozumab leads to continued lower fracture risk after transition to denosumab. J Bone Miner Res 2018; 33: 1219-26 5 Lewiecki EM et al.: One year of romosozumab followed by two years of denosumab maintains fracture risk reductions: results of the FRAME extension study. J Bone Miner Res 2019; 34: 419-28 6 Saag KG et al.: Romosozumab or alendronate for fracture prevention in women with osteoporosis. N Engl J Med 2017; 377: 1417-27 7 Cosman F et al.: Romosozumab and antiresorptive treatment: the importance of treatment sequence. Osteoporos Int 2022; 33: 1243-56 8 Leder BZ et al.: Denosumab and teriparatide transitions in postmenopausal osteoporosis (the DATA-Switch study): extension of a randomised controlled trial. Lancet 2015; 386: 1147-55 9 Langdahl BL et al.: Romosozumab (sclerostin monoclonal antibody) versus teriparatide in postmenopausal women with osteoporosis transitioning from oral bisphosphonate therapy: a randomised, open-label, phase 3 trial. Lancet 2017; 390: 1585-94
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...