Wahrheit oder Mythos?
Bericht: Regina Scharf, MPH
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das klinische Konzept der «metabolic healthy obesity» wird immer wieder hinterfragt. Was wirklich daran ist an diesem Konzept und welche Mechanismen dazu beitragen, war Gegenstand der Albert Renold Lecture an der Jahrestagung der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie (SGED) Ende November 2020.
Die grösste Bedrohung für unsere Gesundheit sind die sich verändernde Umwelt und Infektionskrankheiten. «Während wir uns täglich mit den Folgen der SARS-CoV-2-Pandemie auseinandersetzen, vergessen wir, dass sich im Hintergrund mit der Adipositas eine weitaus tödlichere Pandemie abspielt», sagte Prof. Dr. med. Matthias Blüher von der Universität Leipzig an der SGED-Jahrestagung.
Adipositas verursacht Komorbiditäten, wie Diabetes mellitus, Arthrose oder psychiatrische Störungen, die zu einer erhöhten Morbidität und Mortalität führen. Mehr als sechzig Komorbiditäten im Zusammenhang mit einer Adipositas sind bekannt.
Der Body-Mass-Index (BMI) beeinflusst auch die Lebenserwartung: Ein BMI von 35–40kg/m2 reduziert diese um circa sieben Jahre.1
Ein Zwischenstadium auf dem Weg zur Adipositas
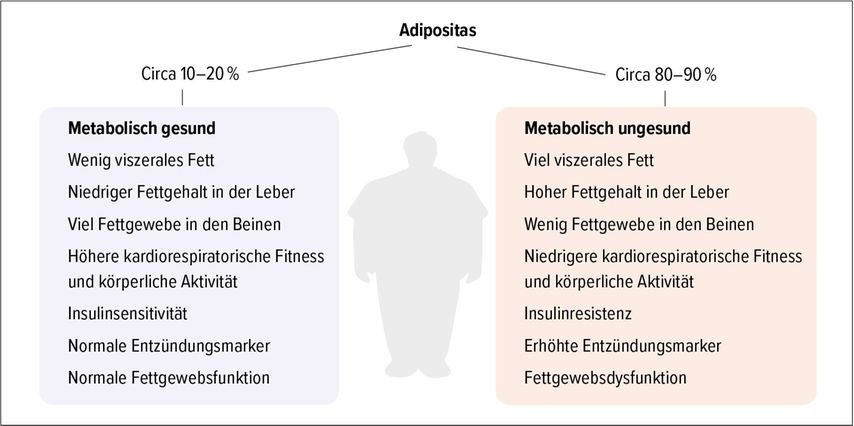
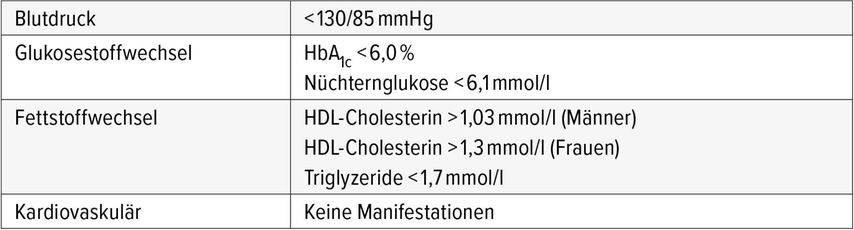
Nicht jede Adipositas ist mit dem Auftreten metabolischer oder kardiovaskulärer Erkrankungen assoziiert. Etwa 15–20% der Betroffenen verfügen scheinbar über einen Schutz vor kardiometabolischen Komplikationen, was zu der Bezeichnung «metabolic healthy obesity» (MOH) geführt hat (Abb.1). Die Diagnose einer MOH basiert auf strikten Kriterien (Tab.1).2 Studien deuten auf eine höhere Prävalenz der MHO bei Frauen als bei Männern hin. Zudem scheint die Häufigkeit der MHO mit dem Alter abzunehmen, wie das Beispiel einer italienischen Kohorte zeigt. «Es könnte also durchaus sein, dass die Komorbiditäten lediglich verzögert auftreten und die ungesunde Adipositas im Alter dominiert», so der Referent.
Abb. 1: Phänotypische Merkmale, die mit «metabolic healthy obesity» und «metabolic unhealthy obesity» assoziiert sind (adaptiert nach Blüher)4
Infrage gestellt wurde das Konzept der MHO durch eine Untersuchung, die ein erhöhtes Risiko für eine koronare Herzkrankheit bei den Betroffenen zeigte. Wie der anschliessende Vergleich von metabolisch gesunden schlanken Menschen, Personen mit MOH und erhaltener Insulinsensitivität oder mit MOH und Insulinresistenz und solchen mit Adipositas zeigte, nahmen die Prädiktoren für eine kardiovaskuläre Erkrankung von einer Gruppe zur nächsten stufenweise zu.3 «Das zeigt, dass es sich bei der MOH um ein Zwischenstadium handelt und dass das Risiko mit der Zeit zunimmt», sagte Blüher. Umgekehrt kann es aber auch zu einer Konversion einer «metabolic unhealthy obesity» (MUH) in eine MOH kommen, wie der Referent an einem Fallbeispiel zeigte. Dieser Patient war nach einer signifikanten Gewichtsabnahme mit einem BMI von 35kg/m2 zwar immer noch adipös, erfüllte nun aber die Kriterien einer MOH.
Size, Site, Cytes
Auf der Suche nach den Prädiktoren für eine MOH und neuen Therapieansätzen rückt das Fettgewebe immer mehr in den Fokus. «Unsere Sicht auf das Fettgewebe hat sich in den letzten 20 Jahren verändert», sagte der Referent. Die Entdeckung der endokrinen Funktionen habe zu der Erkenntnis geführt, dass das Fettgewebe mehr als ein Energiespeicher ist und mit anderen Körpergeweben im Austausch steht. Die Signale des Fettgewebes regulieren eine Vielzahl von Prozessen: Beispielsweise steuern Leptine den Appetit und das Sättigungsgefühl. Hormone wie Adiponektin oder Dipeptidylpeptidase-4 regulieren die Insulinsensitivität, und die Sekretion proinflammatorischer Faktoren trägt zu der systemischen Entzündung bei Adipositas bei.
Das Fettgewebe lieferte auch die Antwort auf die Frage, wie sich eine insulinsensitive und eine insulinresistente MOH voneinander unterscheiden. Drei Merkmale kennzeichnen die Fettgewebsfunktion: «size», «sites» und «cytes». Wie der Referent erklärte, weisen kleinere Adipozyten eine grössere Insulinsensitivität auf und exprimieren weniger proinflammatorische Faktoren. Bei einer Insulinresistenz beschränken die hypertrophen Adipozyten die Ausdehnung des zumeist gesunden subkutanen Fettgewebes.4 Ab einer bestimmten Adipozytengrösse scheint ausserdem das Risiko für einen Diabetes exponentiell anzusteigen. Gut untersucht ist auch die Beziehung zwischen ektopischem Fett und Insulinresistenz.5 Die Entzündung und die veränderte zelluläre Zusammensetzung des Fettgewebes tragen ihr Übriges zur Insulinresistenz bei.
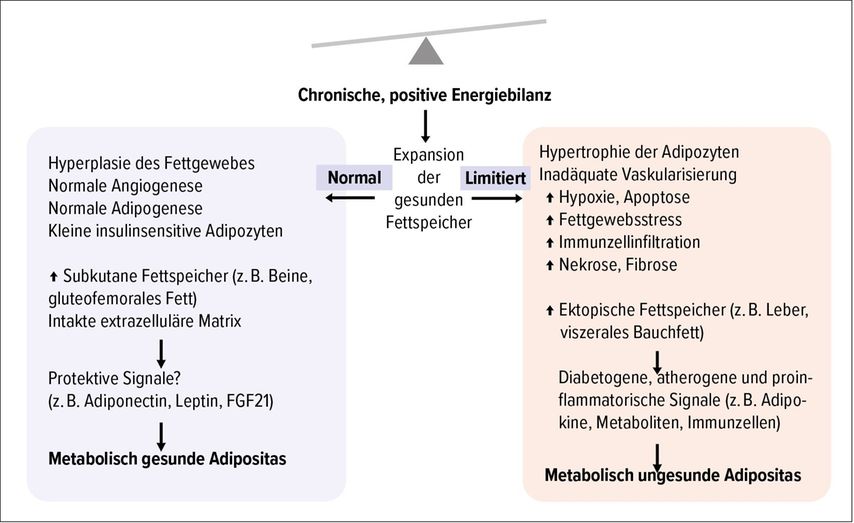
«Unsere Hypothese ist, dass eine zu hohe Kalorienzufuhr und ein Mangel an Bewegung dazu führen, dass die Fettmasse zunimmt», so Blüher. Bei ca. 10–15% der Betroffenen kann sich das subkutane Fettgewebe beliebig ausdehnen. Diese Menschen bleiben metabolisch gesund. Bei der überwiegenden Zahl der Betroffenen ist die subkutane Ausdehnung jedoch beschränkt und es entwickeln sich hypertrophe Adipozyten und ektopische Fettdepots. Damit wird die Kaskade in Gang gesetzt, die zu einer erhöhten Morbidität und Mortalität der Betroffenen führt (Abb. 2).
Abb. 2: Dysfunktion des Fettgewebes und Entwicklung einer «metabolic unhealthy obesity» (adaptiert nach Blüher)4
Vermutlich tragen genetische und Umweltfaktoren ebenfalls zu der Entwicklung bei. So fanden sich bei Patienten, deren Fettgewebsdysfunktion sich nach einer Gewichtsabnahme nicht erholte, Akkumulationen von Stoffen wie Insektiziden, Pestiziden oder Inhaltsstoffen von Plastik, denen wir in den letzten 50 Jahren vermehrt ausgesetzt waren.6 «Möglicherweise haben diese Umweltstoffe, parallel zur Adipositaspandemie, zur Entwicklung von krankhaftem Fettgewebe beigetragen.»
Quelle:
Albert Renold Lecture: «Metabolically healthy obesity: real or fake», virtuelle Jahrestagung der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie (SGED), 12. und 13. November 2020
Literatur:
1 Whitlock G et al.: Body-mass index and cause-specific mortality in 900 000 adults: collaborative analyses of 57 prospective studies. Lancet 2009; 373: 1083-96 2 van Vliet-Ostaptchouk JV et al.: The prevalence of metabolic syndrome and metabolically healthy obesity in Europe: a collaborative analysis of ten large cohort studies. BMC Endocr Dis 2014; 14: 9 3 Mulhelm A et al.: Circulating cell adhesion molecules in metabolically healthy obesity. Int J Obes 2021; 45: 331-6 4 Blueher M: Metabolically healthy obesity. Endocr Rev 2020; 41: 405-20 5 Klöting N et al.: Insulin-sensitive obesity. Am J Physiol Endocrinol Metab 2010; 299: E506-15 6 Rolle-Kampzcyk U et al.: Accumulation of distinct persistent organic pollutants is associated with adipose tissue inflammation. Sci Total Environ 2020; 748: 142458
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...