Ketogene Diät & Diabetes
Autor:
Dr. med. Christophe Kosinski
FMH en Endocrinologie & Diabétologie
FMH en Médecine Interne Générale
Service d’endocrinologie, diabétologie et métabolisme
Centre hospitalier universitaire vaudois (CHUV)
Av. de la Sallaz 8, 1011 Lausanne
E-Mail: christophe.kosinski@chuv.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die ketogene Diät ist in Mode, wird von Laien oft falsch definiert und sorgt unter Wissenschaftlern für viele Diskussionen. Sie illustriert jedoch gut das Konzept «Food as medicine», d.h., dass eine bestimmte Ernährung die Anwendung von Medikamenten ersetzen kann.
Keypoints
-
Die ketogene Diät hat positive Wirkungen auf den Zuckerstoffwechsel, die mindestens 3 bis 6 Monate anhalten.
-
Bei Personen mit nicht insulinabhängigem Typ-2-Diabetes ist sie relativ sicher.
-
Sie erfordert Einschränkungen und ist zu Beginn mit zahlreichen unerwünschten Wirkungen verbunden.
-
Die Anwendung der Diät muss unbedingt unter der Aufsicht von medizinischem Fachpersonal mit Kompetenz auf diesem Gebiet stattfinden.
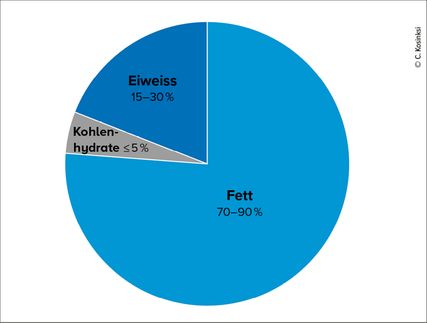
Abb. 1: Beispiel der Zusammensetzung einer ketogenen Diät (die Makronährstoffe sind in % des täglichen Energiebedarfs angegeben)
Die ketogene Diät (KD) besteht in einer (sehr) hohen Zufuhr von Fetten bei gleichzeitiger Reduktion der Kohlenhydrataufnahme auf in der Regel weniger als 50g/d,1 häufig ≤20g/d (Abb. 1).2,3 In der Literatur wird sie häufig mit der «Atkins»-Diät gleichgesetzt und manchmal auch mit der «Low Carb»-Diät verwechselt. Ursprünglich wurde sie in den 1920er-Jahren zur Behandlung der refraktären Epilepsie entwickelt.4 Es war beobachtet worden, dass bei Patienten mit schwerer Epilepsie, die längere Zeit fasteten, eine deutliche Besserung der Symptomatik eintrat. Bei längerem Fasten wird die für das Gehirn benötigte Energie je nach Dauer aus unterschiedlichen Quellen bezogen: Zu Beginn wird vor allem aus exogenen Quellen stammende Glukose genutzt, nach mehreren Stunden stammt dann der grösste Teil aus dem Leberglykogen. Wenn daraufhin weiter keine Nahrung zugeführt wird, werden die Substrate der Glukoneogenese (GNG) aus dem Katabolismus des Muskelgewebes, aus Pyruvat und Laktat, Glyzerin und bis zu einem gewissen Grad aus Ketonkörpern bezogen. Die GNG ist die Hauptenergiequelle, solange der Glykogenspeicher noch gefüllt ist. Anschliessend lässt die GNG stark nach. Ab diesem Zeitpunkt wird die Energie hauptsächlich durch Oxidation von Fetten und damit von Ketonkörpern gewonnen.
Die KD wird auch bei einer Reihe anderer Erkrankungen angewendet, insbesondere mit dem Ziel, die metabolische Kontrolle bei Personen mit Diabetes und/oder Adipositas zu verbessern.5 Die Inzidenz von Adipositas und Typ-2-Diabetes (T2D) ist in den letzten Jahrzehnten weltweit stark gestiegen, da vermehrt Nahrungsmittel zur Verfügung stehen, deren Qualität und Zusammensetzung sich im Laufe der Zeit zugunsten einer übermässigen Energiezufuhr verändert hat.6,7 Als Reaktion darauf wurden verschiedene Ernährungsstrategien vorgeschlagen, etwa das intermittierende Fasten, fettarme oder kohlenhydratreduzierte Diäten, aber auch kohlenhydratarme und fettreiche Ernährungsformen, die auch unter der Bezeichnung ketogene Diät bekannt sind.
Physiologisch führt die KD zur Umstellung von der Kohlenhydratoxidation auf die Fettoxidation mit Produktion von Ketonkörpern (Acetoacetat [AcAc], Aceton und β-Hydroxybutyrat [βOHB]) in den Mitochondrien der Leberzellen.3 AcAc und βOHB werden in den Kreislauf abgegeben, gelangen in das Blut und andere Organe (Skelettmuskulatur, Herz, Gehirn) und dienen dort als alternative Metaboliten.8 Das metabolisch nicht aktive Aceton wird durch spontane Decarboxylierung von AcAc gebildet und ist für den süsslichen Geruch des Atems von Personen mit Ketoazidose verantwortlich.8 Die KD ahmt somit den Stoffwechselzustand nach, der bei längerem Fasten oder längerer körperlicher Aktivität eintritt, wenn dem Körper nicht genügend Glukose zugeführt wird.9,10 In Phasen mit Glukosemangel spielen die Ketonkörper eine Schlüsselrolle, um Glukose einsparen und die Proteolyse reduzieren zu können. Im Gegensatz zu den meisten anderen Geweben kann das Gehirn keine Fettsäuren nutzen, um Energie zu produzieren, wenn es an Glukose mangelt. In diesem Fall dienen die Ketonkörper als alternative Energiequelle für das Gehirn und decken bei längerem Fasten knapp zwei Drittel seines Energiebedarfs.
Bei Personen ohne Diabetes sind beispielsweise nach einer Nacht ohne Nahrungsaufnahme Konzentrationen zirkulierender Ketonkörper von 0,1–0,25mmol/l und bei längerer körperlicher Aktivität oder Fasten über >24 Stunden von 1mmol/l oder auch mehr zu beobachten. Während einer KD steigt die Konzentration von zirkulierendem βOHB an und bleibt dann in der Regel auf einem Niveau von 1,5–3,0mmol/l, was unterhalb der bei diabetischer Ketoazidose bestehenden Konzentrationen (3–5mmol/l) liegt.8,10 Zu den physiologischen Ursachen einer Ketose zählt die Schwangerschaft, während der eine Erhöhung um das 2- bis 3-Fache zu beobachten ist.
Bei insulinabhängigem Diabetes gelten Konzentrationen <0,6mmol/l als «normal». Darüber spricht man von einer Hyperketonämie und bei einem βOHB-Spiegel >3mmol/l von einer Ketoazidose. Die diabetische Ketoazidose ist die häufigste pathologische Ursache einer Ketoazidose. Während dieses pathologischen Zustands ist ein βOHB/AcAc-Verhältnis ≤10 (nach einer Mahlzeit in der Regel bei 1) zu beobachten und der βOHB-Spiegel kann Werte von bis zu 20–25mmol/l erreichen. Dies ist durch den Mangel an Insulin und den gleichzeitigen Anstieg gegenregulierender Hormone zu erklären, was die Lipolyse und damit die Ketogenese anregt. Zahlreiche Faktoren begünstigen eine Ketoazidose. Dazu zählen insbesondere: Infektion, Trauma, Operation, Stress, Myokardinfarkt, Fehler bei der Insulinbehandlung (bewusst oder versehentlich), Defekt der Insulinpumpe.
Auswirkungen auf Stoffwechsel und kardiovaskuläre Risikofaktoren
Mit Blick auf die glykämische Kontrolle wurden in den meisten Studien kurz- und mittelfristig positive Wirkungen beobachtet. Je nach Studie sind HbA1c-Reduktionen von 1–1,5%11 und mitunter sogar eine Remission des Diabetes (HbA1c <5,7% ohne Therapie) nach einem Jahr beschrieben.12 Diese Besserung wird auch durch die Nüchternglukose, die glykämische Variabilität und die Insulinsensitivität bestätigt. Einer aktuellen Metaanalyse zufolge scheint diese vielversprechende Wirkung mit der Zeit jedoch nachzulassen: Nach 3 und 6 Monaten war noch eine positive Wirkung zu beobachten, die daraufhin jedoch abnahm und nach einem Jahr nicht mehr statistisch signifikant war.13 In den meisten Studien ging die Besserung der Diabeteskontrolle mit einer Reduktion der bis dahin angewendeten antidiabetischen Therapie – sei es mit oralen Antidiabetika oder Insulin – und mitunter sogar mit deren Absetzen einher.11
Im Hinblick auf das Körpergewicht ist die KD mit einer Abnahme mehrerer Kilo – je nach Studie bis zu 8–10kg, gelegentlich auch mehr – verbunden.11 Ähnliches ist beim Bauchumfang zu beobachten, wo die Reduktion etwa 9cm beträgt.14 In der erwähnten Metaanalyse wurde eine Gewichtsabnahme verzeichnet, die nach 3 und 6 Monaten noch Bestand hatte, nach 12 Monaten jedoch nicht mehr nachweisbar war.13
Aufgrund der fettreichen Zusammensetzung der KD wird mitunter befürchtet, dass sie zu einer Verschlechterung des Lipidprofils führt. Dies wurde in einer aktuellen Metaanalyse widerlegt, in der ein stabiler Cholesterin-, ein reduzierter Triglyzerid-, ein leicht angestiegener HDL-Cholesterin- und ein unveränderter LDL-Cholesterin-Spiegel beobachtet wurden.14
Hinsichtlich der Wirkung auf die Nieren ist festzustellen, dass die KD nach 12 Monaten zu keinen wesentlichen Veränderungen der biologischen Standardparameter (Albumin/Kreatinin-Quotient im Urin, eGFR, Kreatinin und Harnstoff im Blut) geführt hat.15 Mit Blick auf die Leber wird in manchen Studien nach etwa 2 Monaten eine signifikante Reduktion der ALAT und der ASAT beschrieben.16
Neben dem potenziellen Nutzen auf Stoffwechselebene könnte die KD aufgrund der Schutzfunktion, die Ketonkörper bei Herz-Kreislauf-Erkrankungen erfüllen, auch einen kardiovaskulären Nutzen haben. So hat sich gezeigt, dass die Ketonkörper insbesondere Einfluss auf Entzündung und oxidativen Stress, die Endothelfunktion und das kardiale Remodeling haben.17 Diese möglichen Wirkungen müssen sich in klinischen Studien erst noch bestätigen, wären für Patienten mit T2D jedoch sehr vielversprechend, da diese häufig mehrere kardiovaskuläre Risikofaktoren aufweisen.
Zum Typ-1-Diabetes liegen kaum Studien mit echten KD vor, da dabei ein sehr hohes Risiko für eine Ketoazidose besteht. In den Studien wurden häufig weniger streng kohlenhydratreduzierte («Low Carb»-)Diäten untersucht, die sich bei dieser Diabetesform als nützlich für die glykämische Kontrolle erwiesen haben.
In der Praxis
Die KD kann nicht jedem Patienten empfohlen werden, insbesondere nicht bei Multimorbidität, kognitiven Einschränkungen oder hohem Alter. Es ist wichtig, dass im Vorfeld eine professionelle Ernährungsberatung stattfindet, da der Patient stark in die Umsetzung seiner Diät eingebunden ist. Die Betreuung durch einen Spezialisten für Diätetik sollte anschliessend über die gesamte Dauer der Diät fortgesetzt werden. Bevor eine KD aufgenommen wird, müssen die Patienten darüber aufgeklärt werden, dass zu Beginn zahlreiche unerwünschte Wirkungen auftreten können. Häufig entwickelt sich eine mehrere Tage bis Wochen andauernde «Keto-Grippe», aber auch Verdauungsbeschwerden (Übelkeit, Erbrechen, Obstipation), Kopfschmerzen, Asthenie, Schwindel, Schlaflosigkeit und schnelle Ermüdbarkeit bei körperlicher Aktivität können auftreten. Diese Nebenwirkungen sind in der Regel jedoch vorübergehend und lassen sich durch ausreichende Flüssigkeitszufuhr lindern. Es ist auch nicht möglich, der Entwicklung eines Vitamin- und Mineralstoffmangels durch systematische Verordnung einer Substitutionstherapie vorzubeugen. Die möglichen langfristigen unerwünschten Wirkungen einer KD sind nicht bekannt, da nicht ausreichend Literatur vorliegt.
Es besteht das Risiko für Hypoglykämien, wenn die blutzuckersenkende Therapie nicht angepasst wird. Bei Personen mit Diabetes, die eine KD anwenden, ist in jedem Fall eine engmaschige medizinische Überwachung erforderlich, da die Diät den Blutzuckerspiegel je nach vorheriger Therapie oder dem Grad des Insulinmangels erheblich senken kann. Es existieren Empfehlungen für die Praxis: Insulin, Sulfonylharnstoffe und Glinide sind schrittweise auf etwa 50% der Dosis zu senken; Biguanide, DPP-4-Hemmer und GLP-1-Agonisten sind als fakultativ zu betrachten. SGLT2-Hemmer sind bei bestimmten T2D-Patienten mit relativem Insulinmangel mit dem Risiko für eine Ketoazidose assoziiert und deshalb zu meiden.18
Die KD schliesst günstige Nahrungsmittel wie etwa Getreide oder industriell hergestellte Produkte aus und stützt sich auf teurere Nahrungsmittel wie Fleisch, Fisch oder Schalenfrüchte. Deshalb kann sie zu höheren Ausgaben für die Ernährung führen. Nahrungszusätze wie Mehle (Mandelmehl, Kokosmehl) oder Süssstoffe (Xylitol, Erythritol) sind ebenfalls (sehr) teuer.
Eine Studie, in der die Erfahrungen von Patienten mit der KD untersucht wurden, beschreibt insbesondere eine gewisse Monotonie aufgrund der begrenzten Diversität der Nahrungsmittel sowie einen fehlenden Spielraum für Abweichungen (Risiko, die Ketose einzubüssen) und Schwierigkeiten beim Halten der Diät, die mit dem sozialen Leben nur schwer vereinbar ist.19
Schlussfolgerungen
Die KD kann bei Patienten mit T2D zahlreiche positive Wirkungen auf den Stoffwechsel haben. Sie ist jedoch mit Einschränkungen und hohen Kosten verbunden, verursacht zu Beginn Beschwerden und ihr Nutzen lässt mit der Zeit wahrscheinlich nach (Tab. 1). Dabei ist jedoch anzumerken, dass dies durch eine sinkende Adhärenz in den verschiedenen klinischen Studien zu erklären sein könnte. Angesichts der positiven anfänglichen Wirkungen kann die KD bei «unkompliziertem» T2D jedoch empfohlen werden, um metabolische Veränderungen herbeizuführen, sowohl mit Blick auf den Blutzuckerspiegel als auch das Körpergewicht. Allerdings muss die Diät unbedingt unter professioneller medizinischer Aufsicht eingeleitet und fortgeführt werden. Ein möglicher Nutzen im Hinblick auf die Herzfunktion und die Inzidenz kardiovaskulärer Ereignisse ist noch nicht erwiesen.
Literatur:
1 Atkins RC: Dr. Atkinsʼ diet revolution; the high calorie way to stay thin forever. New York; D. McKay Co. Harvard, 1972 2 Bueno NB et al.: Very-low-carbohydrate ketogenic diet v. low-fat diet for long-term weight loss: a meta-analysis of randomised controlled trials. Br J Nutr 2013; 110: 1178-87 3 Paoli A et al.: Beyond weight loss: a review of the therapeutic uses of very-low-carbohydrate (ketogenic) diets. Eur J Clin Nutr 2013; 67: 789-96 4 Kessler SK et al.: Dietary therapies for epilepsy: future research. Epilepsy Behav 2011; 22: 17-22 5 Kosinski C, Jornayvaz FR: Effects of ketogenic diets on cardiovascular risk factors: evidence from animal and human studies. Nutrients 2017; 9: 517 6 Bhupathiraju SN, Hu FB: Epidemiology of obesity and diabetes and their cardiovascular complications. Circ Res 2016; 118: 1723-35 7 Blum CB, Levy RI: Role of dietary intervention in the primary prevention of coronary heart disease. Individuals with high-normal or elevated serum cholesterol levels should be placed on cholesterol-lowering diets. Cardiology 1987; 74: 2-21 8 Laffel L: Ketone bodies: a review of physiology, pathophysiology and application of monitoring to diabetes. Diabetes Metab Res Rev 1999; 15: 412-26 9 Krebs H: Biochemical aspects of ketosis. Proc R Soc Med 1960: 53: 71-80 10 Evans M et al.: Metabolism of ketone bodies during exercise and training: physiological basis for exogenous supplementation. J Physiol 2017; 595: 2857-71 11 Tinguely D et al.: Efficacy of ketogenic diets on type 2 diabetes: a systematic review. Curr Diab Rep 2021; 21: 32 12 Walton CM et al.: Improvement in glycemic and lipid profiles in type 2 diabetics with a 90-day ketogenic diet. J Diabetes Res 2019; 2019: 8681959 13 Rafiullah M et al.: Effect of a very low-carbohydrate ketogenic diet vs recommended diets in patients with type 2 diabetes: a meta-analysis. Nutr Rev 2022; 80: 488-502 14 Yuan X et al.: Effect of the ketogenic diet on glycemic control, insulin resistance, and lipid metabolism in patients with T2DM: a systematic review and meta-analysis. Nutr Diabetes 2020; 10: 38 15 Goldstein T et al.: The effect of a low carbohydrate energy-unrestricted diet on weight loss in obese type 2 diabetes patients – a randomized controlled trial. e-SPEN 2011; 6: e178-86 16 Hallberg SJ et al.: Effectiveness and Safety of a Novel Care model for the management of type 2 diabetes at 1 year: an open-label, non-randomized, controlled study. Diabetes Ther 2018; 9: 583-612 17 Yurista SR et al.: Therapeutic potential of ketone bodies for patients With cardiovascular disease: JACC State-of-the-Art Review. J Am Coll Cardiol 2021; 77: 1660-9 18 Murdoch C et al.: Adapting diabetes medication for low carbohydrate management of type 2 diabetes: a practical guide. Br J Gen Pract 2019; 69: 360-1 19 Webster CC et al.: Diet, diabetes status, and personal experiences of individuals with type 2 diabetes who self-selected and followed a low carbohydrate high fat diet. Diabetes Metab Syndr Obes 2019; 12: 2567-82
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...