
Kardioprotektive Effekte von GLP-1-Rezeptoragonisten: Was steckt dahinter?
Fachbereich Diabetes<br>1. Medizinische Abteilung<br>Hanusch-Krankenhaus, Wien<br>E-Mail: thomas.wascher@oegk.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Im Rahmen der in diesem Jahr ausschliesslich virtuell abgehaltenen Jahrestagung der amerikanischen Diabetesgesellschaft (ADA) war ein Symposium dem aktuellen Stand des Wissens hinsichtlich der protektiven Mechanismen von GLP-1-Rezeptoragonisten gewidmet. Diese Sitzung soll nun im Hinblick auf ihre praktisch-klinische Bedeutung zusammengefasst werden.
Evidenz kardiovaskulärer Endpunktstudien in den Leitlinien verankert
In nationale und internationale Leitlinien zur antihyperglykämischen Therapie des Typ-2-Diabetes wurde die Evidenz aus den unzähligen kardiovaskulären Endpunktstudien (CVOT) einhellig aufgenommen. Die Resultate dieser Studien haben zu einer deutlichen Priorisierung von SGLT2-Hemmern und GLP-1-Rezeptoragonisten geführt.
Historisches Wissen (vor den CVOT mit SGLT2-Hemmern und GLP-1-Rezeptoragonisten) war, dass eine Reduktion des HbA1c wohl mikrovaskuläre Komplikationen deutlich senken kann, aber im Bezug auf makrovaskuläre Komplikationen wesentlich weniger wirksam ist. Daten einer Metaanalyse von Udell JA et al. zeigen, dass sich zwar eine geringe Reduktion von MACE («major adverse cardiovascular events») und Herzinfarkt ableiten lässt, jedoch auch eine Steigerung der Inzidenz von Herzinsuffizienz (Abb. 1).1 Demgegenüber steht die deutliche Reduktion von MACE, kardiovaskulärem Tod, Myokardinfarkt, aber auch Schlaganfall durch GLP-1-Rezeptoragonisten.
Insbesondere hinsichtlich des Schlaganfalls zeigt diese Substanzklasse offenbar eine besonders ausgeprägte Wirksamkeit. Exemplarisch können hier Daten aus der REWIND-Studie angeführt werden, in der die Behandlung mit Dulaglutide das Risiko für einen «disabling stroke», also einen Schlaganfall mit weiterführender Behinderung (mod. Rankin-Score ≥3), um 26% reduzieren konnte (HR: 0,74; 95% CI: 0,56–0,99; p=0,042).
Mechanismen
Welche Mechanismen können nun für die antiatherosklerotischen, kardiovaskulär protektiven Effekte der GLP-1-Rezeptoragonisten herangezogen werden?
Die dafür infrage kommenden Mechanismen können grundsätzlich in 3 Gruppen zusammengefasst werden und werden in den folgenden Abschnitten besprochen:
-
ein direkter antihyperglykämischer Effekt
-
GLP-1-vermittelte Effekte auf klassische Risikofaktoren
-
pleiotrope Effekte von GLP-1 im kardiovaskulären Bereich
Direkter antihyperglykämischer Effekt
Zum direkten antihyperglykämischen Effekt – der sicherlich über lange Zeiträume eine Rolle spielen kann – müssen zwei Einschränkungen angemerkt werden. Abbildung 1 zeigt eine Reduktion von MACE um 5% durch strikte glykämische Kontrolle über längere Zeiträume. Demgegenüber stehen die relativ kurze Dauer der CVOT und die Tatsache, dass diese Studien nicht auf Glukosekontrolle ausgelegt waren. Dementsprechend lag die beobachtete Reduktion des HbA1c bei eher geringen 0,4–0,7%. Trotzdem wurden MACE um rund 12% reduziert. Damit erklärt eine bessere Blutzuckerkontrolle die Effekte der GLP-1-Rezeptoragonisten keinesfalls.
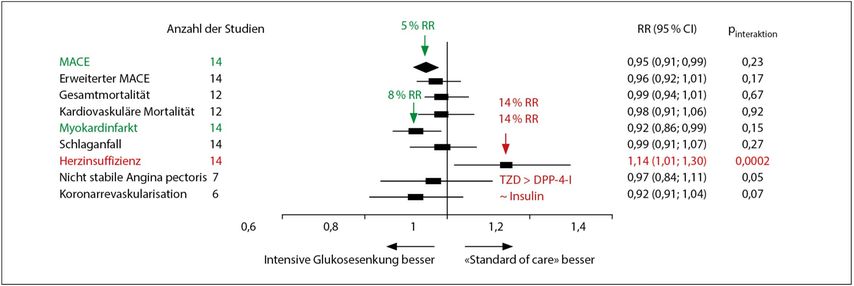
Abb. 1: Metaanalyse von Udell JA et al.1 an 95 000 Patienten mit 4,3 Jahren Follow-up; 3900 Herzinsuffizienzpatienten. RR = Risikoreduktion
GLP-1-vermittelte Effekte auf klassische Risikofaktoren
Allen Vertretern dieser Substanzklasse ist gemeinsam, dass Blutdruck und Körpergewicht reduziert werden. LDL-Cholesterin und Triglyzeride werden gering gesenkt, das HDL-Cholesterin gering gesteigert. Insgesamt wird also das Profil der klassischen kardiovaskulären Risikofaktoren in die richtige Richtung verändert. Allerdings erklären auch diese Veränderungen die beobachteten kardioprotektiven Effekte nicht im Ansatz. Die in allen CVOT mit GLP-1-Rezeptoragonisten beobachtete Steigerung der Herzfrequenz spielt offenbar keine negative Rolle und das Outcome für die Patienten wird nicht durch das Ausmass der Herzfrequenzveränderung moduliert.
Pleiotrope Effekte von GLP-1 im kardiovaskulären Bereich
Abbildung 2 zeigt eine Zusammenstellung der für GLP-1 beschriebenen Effekte. Davon sind eigentlich nur der antihyperglykämische Effekt wie auch jener auf das Körpergewicht tatsächlich gut aufgeklärt. Andere Effekte wie etwa die ausgeprägte Reduktion der postprandialen Hyperlipidämie sind in ihren Mechanismen völlig unklar. Hinsichtlich der auch in klinischen Studien beobachteten Reduktion der Entzündungsaktivität weisen aktuelle experimentelle Studien darauf hin, dass möglicherweise die Wirkung von GLP-1 auf intraepitheliale Lymphozyten im Darm eine wichtige Rolle spielen könnte.
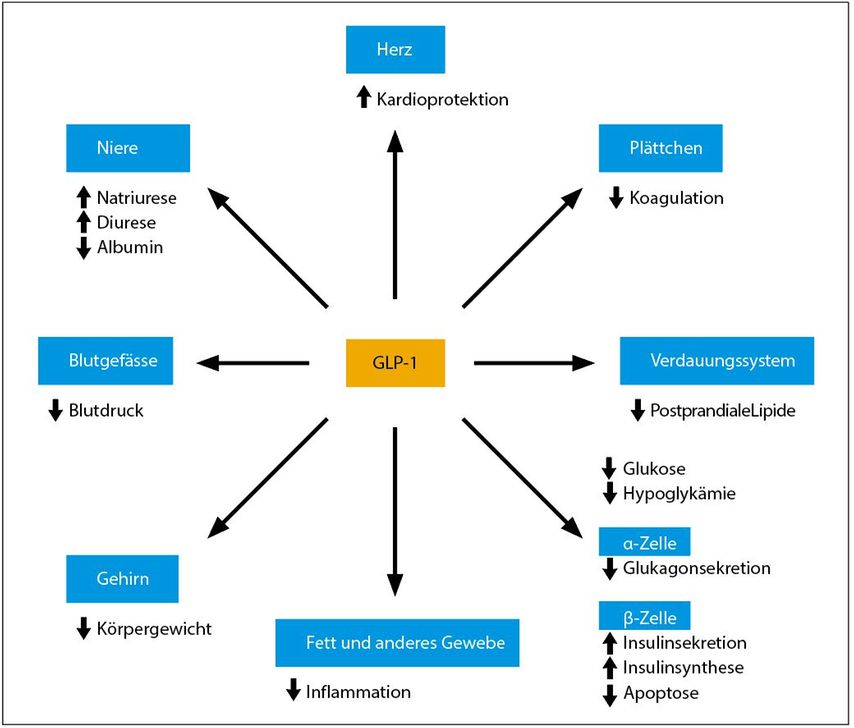
Abb. 2: Pleiotrope kardiometabolische Effekte von GLP-1 (nach Ducker DJ et al.2)
Schlussfolgerungen
Insgesamt gilt daher auch im Jahr 2020, dass die tatsächlichen Mechanismen, die für die antiatherosklerotischen, kardioprotektiven Eigenschaften der GLP-1-Rezeptoragonisten verantwortlich sind, derzeit nur unzureichend geklärt sind und weitere Forschungen notwendig sind, um hinter diese Mechanismen zu kommen. Sehr klar, deutlich und gerechtfertigt ist jedoch die prominente Position, die dieser Substanzklasse unabhängig von der Glukosekontrolle in der Behandlung von Menschen mit Typ-2-Diabetes leitliniengemäss zukommt. Die wichtigste Botschaft aus all dem für den klinischen Einsatz ist sicherlich, dass wir im Alltag den kardioprotektiven Effekt nicht an der Veränderung einzelner Routineparameter festmachen können und die Behandlung nicht z.B. auf Basis einer zu geringen Wirkung auf HbA1c oder Gewicht abgebrochen werden darf.◼
Autor:
Prof. Dr. med. Thomas C. Wascher
Fachbereich Diabetes
1. Medizinische Abteilung
Hanusch-Krankenhaus, Wien
E-Mail: thomas.wascher@oegk.at
◾1301◆
Quelle:
Symposium «How do GLP-1 receptor agonists provide cardioprotection?», mit Vorträge von Lawrence Blonde, Mansoor Husain, Sanjay Rajagopalan, Daniel Drucker; 80th Scientific Sessions der American Diabetes Association, 12.–16. Juni 2020, virtuell
Literatur:
1 Udell JA et al.: Glucose-lowering drugs or strategies and cardiovascular outcomes in patients with or at risk for type 2 diabetes: a meta-analysis of randomised controlled trials Lancet Diabetes Endocrinol 2015; 3: 356-66 2 Ducker DJ et al.: The cardiovascular biology of glucagon-like peptide-1. Cell Met 2016; 24: 15-30
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...


