Inselzelltransplantation im Zeitalter moderner Insulintherapie
Bericht:
Dr. med. Anna Maria Roll
Medizinjournalistin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Therapie des Typ-1-Diabetes hat in den letzten hundert Jahren enorme Fortschritte gemacht. Moderne Technologien wie die kontinuierliche Glukosemessung, Insulinpumpen und automatisierte Insulinabgabesysteme (z.B. Closed-Loop-Systeme) sind jedoch nicht für alle Patienten geeignet. Eine wichtige Alternative stellt die Inselzelltransplantation dar, v.a. für Patienten mit schweren Hypoglykämien. PD Dr. med. Karim Gariani vom Universitätsspital Genf sprach am Kongress der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie über ihren Stellenwert im Zeitalter der modernen Insulintherapie.
Heutzutage gelten Closed-Loop-Systeme als die beste Behandlungsoption für Menschen mit Typ-1-Diabetes (T1D) – natürlich sofern sie umsetzbar und für die Betroffenen praktikabel sind», erläuterte der Experte. Diese Systeme messen etwa alle drei bis fünf Minuten den Blutzuckerspiegel und geben Insulin ab, um ihn zu korrigieren. «Noch genauer funktionieren nur die körpereigenen Betazellen, denn diese sind in der Lage, den Glukosespiegel praktisch kontinuierlich zu erfassen und darauf zu reagieren», so Gariani.
Mittels moderner Insulintherapie lässt sich der Blutzucker sehr gut kontrollieren. So erhöht sich dadurch bei T1D die «time in range» (TIR), also die Zeit, in der der Blutzucker im Zielbereich liegt, um mehr als 10%.1 «Aber wir können mit diesen Technologien nicht alle Probleme lösen», betonte der Experte, denn trotz der technischen Fortschritte würden weiterhin schwere Hypoglykämien auftreten.2 Zudem gibt es Nebenwirkungen wie lokale Hautreaktionen und andere Limitationen. Manche Patienten möchten z.B. kein Gerät tragen oder lehnen die häufigen Alarme ab, manche haben Schwierigkeiten beim Umgang mit den Systemen.
Hypoglykämien verhindern, Lebensqualität verbessern
«Bei der Inselzelltransplantation geht es darum, schwere Hypoglykämien zu verhindern und damit die Lebensqualität zu verbessern», betonte der Referent. «Wir streben nicht primär die Unabhängigkeit von Insulin an. Das muss den Patienten klar sein.»
Besonders geeignet für eine Inselzelltransplantation sind Patienten mit T1D, die zu schweren Hypoglykämien neigen. Als Kriterium gelten zwei oder mehr Episoden einer schweren Hypoglykämie innerhalb der letzten beiden Jahre. Zudem spielt auch eine eingeschränkte Hypoglykämiewahrnehmung eine Rolle. Bei Patienten, die zusätzlich eine Nierentransplantation benötigen, sind die Kriterien meist weniger streng. Nicht geeignet für eine Inselzelltransplantation sind hingegen Patienten mit einem hohen Insulinbedarf (>0,7E/kgKG/d), da dieser die Erfolgsaussichten deutlich verringert. Auch Übergewicht verschlechtert die Erfolgsaussichten.
Historische Entwicklung der Inselzelltransplantation
Die Idee der Betazell-Ersatztherapie reicht mehr als ein Jahrhundert zurück. Im Jahr 1966 wurde die erste erfolgreiche Pankreastransplantation durchgeführt und in den 1980er-Jahren die erste automatisierte Methode zur Isolierung von Inselzellen entwickelt. Einen entscheidenden Durchbruch stellte das sog. Edmonton-Protokoll im Jahr 2000 dar, bei dem erstmals Patienten nach einer Inselzelltransplantation eine vorübergehende Insulinunabhängigkeit zeigten – und zwar unter steroidfreier Immunsuppression. Dieses Protokoll bildet die Grundlage moderner, seither weiterentwickelter Transplantationsprogramme.3 In den letzten zwei Jahrzehnten wurden weltweit mehr als 4000 Inselzelltransplantationen durchgeführt, vor allem in Europa und Nordamerika.4
Wie läuft eine Inselzelltransplantation ab?
Bei der klassischen Inselzelltransplantation wird das Pankreas eines verstorbenen Spenders entnommen und anschliessend in einem Labor enzymatisch mittels Kollagenase verdaut, um die endokrinen Inseln von exokrinem Gewebe zu trennen. Darauf folgen mehrere Aufbereitungsschritte, um möglichst reine und funktionsfähige Inselzellen zu erhalten. Die eigentliche Transplantation erfolgt interventionell-radiologisch. Dabei werden die Inselzellen ultraschallgesteuert über einen Katheter in die Pfortader infundiert.5 «Diese Infusion dauert meist nur etwa 30 Minuten. In der Regel sind zwei bis drei Infusionen nötig, um ausreichend Inselzellen zu transplantieren – aber nicht am selben Tag», erläuterte Gariani. Eine Inselzelltransplantation kann nach oder gleichzeitig mit einer Nierentransplantation durchgeführt werden.
Um eine immunologische Abstossung zu verhindern, erhalten die Patienten eine Immunsuppression. Diese besteht typischerweise aus einer Induktionstherapie mit Antithymozytenglobulin oder Anti-IL-2-Rezeptor-Antikörpern sowie einer Erhaltungstherapie mit Tacrolimus und Mycophenolat. «Komplikationen des Eingriffs sind selten, aber wir dürfen sie nicht vernachlässigen», warnte Gariani. So können Blutungen an der Punktionsstelle oder eine Pfortaderthrombose auftreten. Langfristig können sich Probleme durch die Immunsuppression ergeben (Infektionsgefahr, Malignomrisiko).
Inselzelltransplantation vs. Pankreastransplantation
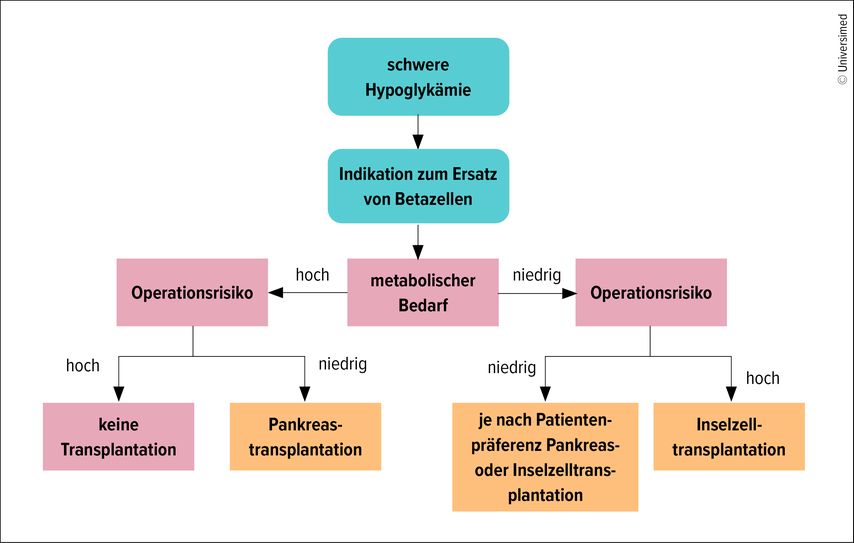
Ob bei Patienten mit schweren Hypoglykämien eine Transplantation von Inselzellen oder des gesamten Pankreas die geeignete Therapie ist, hängt vor allem vom metabolischen Bedarf ab (Abb. 1). «Für diese Entscheidung stehen verschiedene Behandlungsalgorithmen zur Verfügung», so der Referent. Ist der Insulinbedarf hoch, sind die Erfolgsaussichten einer Inselzelltransplantation begrenzt. In solchen Fällen kann bei Patienten unter 55 Jahren mit guter Gefässsituation eine Pankreastransplantation erwogen werden. Zwar ist dieser Eingriff invasiver und mit höheren Risiken verbunden, langfristig erzielt er jedoch häufig bessere metabolische Ergebnisse als eine Inselzelltransplantation. Bei niedrigem Insulinbedarf kann dagegen die Inselzelltransplantation eine geeignete Option sein, insbesondere wenn die Patienten ein hohes Operationsrisiko haben.
Abb. 1: Inselzell- oder Pankreastransplantation? Behandlungsalgorithmus für Patienten mit Typ-1-Diabetes und schweren Hypoglykämien (adaptiert nach Wojtusciszyn A et al. 2019)5
Liegt gleichzeitig eine terminale Niereninsuffizienz vor, besteht zunächst die Indikation zur Nierentransplantation. Ob anschliessend eine kombinierte Strategie mit Nieren- und Inselzell- oder Pankreastransplantation sinnvoll ist, hängt ebenfalls vom metabolischen Bedarf bzw. vom Operationsrisiko ab.5 Eine isolierte Pankreastransplantation ohne gleichzeitige Nierentransplantation wird heute selten durchgeführt.
Inselzelltransplantation mit klarem Nutzen
Mehrere Studien zeigen, dass die Inselzelltransplantation die glykämische Kontrolle deutlich verbessert: So sinken das HbA1c, die Nüchternglukose und – besonders wichtig – die Anzahl an schweren Hypoglykämien.6 Gleichzeitig nimmt der Insulinbedarf deutlich ab, wenngleich er langfristig wieder etwas ansteigen kann. Zudem berichten viele Patienten von einer deutlich gebesserten Lebensqualität, insbesondere in Bezug auf diabetesbezogenen Stress.7 Dies zeigt sich sowohl nach alleiniger Inselzelltransplantation als auch bei Kombination mit einer Nierentransplantation.8
Langzeitdaten mit über 250 transplantierten Patienten belegen, dass das Transplantat nach zehn Jahren bei mehr als der Hälfte der Patienten noch funktioniert. Etwa 20% der Patienten benötigen auch nach zehn Jahren kein Insulin. «Viel wichtiger als die Insulinunabhängigkeit ist aber die dauerhafte Reduktion von schweren Hypoglykämien», betonte der Experte. Tatsächlich traten bei Patienten, deren Transplantat auch nach 20 Jahren noch funktionierte, keine schweren Hypoglykämien mehr auf.9
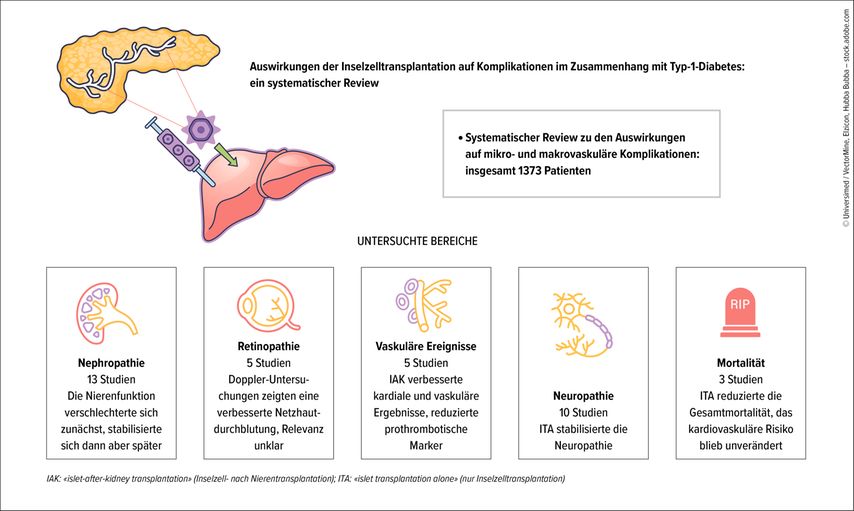
Neben der verbesserten glykämischen Kontrolle scheint die Inselzelltransplantation auch das Fortschreiten diabetischer Folgeerkrankungen zu verlangsamen.10 Studien zeigten z.B., dass sowohl die Progression der diabetischen Retinopathie als auch die der Neuropathie verlangsamt oder gar gestoppt werden konnte (Abb. 2).11 Patienten nach einer Nierentransplantation hatten zudem ein deutlich niedrigeres Risiko, wieder dialysepflichtig zu werden, wenn sie zusätzlich Inselzellen erhalten hatten, als solche ohne Inselzelltransplantation.12
Abb. 2: Auswirkungen der Inselzelltransplantation auf mikro- und makrovaskuläre Diabeteskomplikationen (adaptiert nach Gariani K et al. 2025)11
Neue Entwicklungen: Stammzellen und Geneditierung
Aktuelle Forschungsansätze konzentrieren sich auf die Nutzung von Stammzellen zur Herstellung insulinproduzierender Zellen.13 Die Ergebnisse scheinen vielversprechend: Die Insulinproduktion setzte wieder ein und die Blutzuckerkontrolle verbesserte sich. Zudem nahmen das Hypoglykämierisiko und der Insulinbedarf ab. Vorteile dieser Methode sind die potenzielle Unabhängigkeit von Spenderorganen und die nur einmalige Gabe als Infusion. Allerdings bleiben Fragen zu ethischen Aspekten, Kosten und langfristiger Wirksamkeit weiterhin offen.
Weitere Strategien umfassen verkapselte Zellimplantate, die eine Immunreaktion verhindern sollen und somit eine Immunsuppression überflüssig machen könnten. Bisherige Studien lieferten jedoch keine überzeugenden Ergebnisse. Parallel dazu gibt es weitere, sehr innovative Ansätze: Zum Beispiel wurden bei einem chinesischen Patienten im Labor körpereigene Zellen zu insulinproduzierenden Inselzellen reprogrammiert und anschliessend autolog in den Bauchmuskel transplantiert.14 In Schweden versuchten Forscher Spenderzellen aus Pankreasgewebe mithilfe moderner Technologien (u.a. CRISPR-Cas9) genetisch zu verändern und immunologisch anzupassen.15 «Langfristig könnte es also gelingen, Transplantationsstrategien ohne Immunsuppression zu entwickeln», so Gariani.
Abb. 3: Inselzellen des Pankreas, H.E.-Färbung
Quelle:
Jahrestagung der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie, SGED, 13. bis 14. November 2025, Luzern
Literatur:
1 Fan W et al.: Efficacy and safety of automated insulin delivery systems in patients with type 1 diabetes mellitus: a systematic review and meta-analysis. Diabetes Metab J 2025; 49: 235-51 2 Sherr JL et al.: Severe hypoglycemia and impaired awareness of hypoglycemia persist in people with type 1 diabetes despite use of diabetes technology: results from a cross-sectional survey. Diabetes Care 2024; 47: 941-7 3 Berney T et al.: Allogeneic islet transplantation: chronicle of a death foretold? Transpl Int 2025; 38: 14598 4 Berney T et al.: A worldwide survey of activities and practices in clinical islet of Langerhans transplantation. Transpl Int 2022; 35: 10507 5 Wojtusciszyn A et al.: Indications for islet or pancreatic transplantation: statement of the TREPID working group on behalf of the Société francophone du diabète (SFD), Société francaise d’endocrinologie (SFE), Société francophone de transplantation (SFT) and Société française de néphrologie – dialyse – transplantation (SFNDT). Diabetes Metab 2019; 45: 224-37 6 Lablanche S et al.: Ten-year outcomes of islet transplantation in patients with type 1 diabetes: Data from the Swiss-French GRAGIL network. Am J Transplant 2021; 21: 3725-33 7 Markmann JF et al.: Phase 3 trial of human islet-after-kidney transplantation in type 1 diabetes. Am J Transplant 2021; 21: 1477-92 8 Gariani K et al.: Effect of islet alone or islets after kidney transplantation on quality of life in type 1 diabetes: A systematic review. Transplant Rev 2024; 38: 100870 9 Marfil-Garza BA et al.: Pancreatic islet transplantation in type 1 diabetes: 20-year experience from a single-centre cohort in Canada. Lancet Diabetes Endocrinol 2022; 10: 519-32 10 Perrier Q et al.: Impact of islet transplantation on diabetes complications and mortality in patients living with type 1 diabetes. Diabetes Care 2025; 48: 1007-15 11 Gariani K et al.: Impact of islet transplantation on type 1 diabetes-related complication: a systematic review. Transpl Int 2025; 38: 15091 12 Maanaoui M et al.: Islet-after-kidney transplantation versus kidney alone in kidney transplant recipients with type 1 diabetes (KAIAK): a population-based target trial emulation in France. Lancet Diabetes Endocrinol 2024; 12: 716-24 13 Reichman TW et al.: Stem cell-derived, fully differentiated islets for type 1 diabetes. N Engl J Med 2025; 393: 858-68 14 Wang S et al.: Transplantation of chemically induced pluripotent stem-cell-derived islets under abdominal anterior rectus sheath in a type 1 diabetes patient. Cell 2024; 187: 6152-6164.e18 15 Carlsson PO et al.: Survival of transplanted allogeneic beta cells with no immunosuppression. N Engl J Med 2025; 393: 887-94
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...