Aktuelle Empfehlungen zur glukokortikoidinduzierten Nebenniereninsuffizienz
Bericht:
Dr. Corina Ringsell
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Prof. Dr. med. Felix Beuschlein, Direktor der Klinik für Endokrinologie, Diabetologie und Klinische Ernährung am Universitätsspital Zürich, erläuterte die Auswirkungen von Glukokortikoiden auf die Hypothalamus-Hypophysen-Nebennierenrinden-Achse (HPA-Achse: «hypothalamic-pituitary-adrenal axis») und ging auf Empfehlungen der aktuellen Leitlinie1 ein, unter anderem Testverfahren und die Behandlung im Notfall.
Die Glukokortikoidexposition sei ein multidimensionaler Risikofaktor, sagte Beuschlein. Darin fliessen Dosierungshäufigkeit, Verabreichungsart, Therapiedauer, Wirkstärke der Glukokortikoide und die individuelle Empfindlichkeit des Patienten ein. Daher gebe es keine festen Grenzwerte, sondern Bereiche, ab denen das Risiko für eine Nebenniereninsuffizienz (NNI) ansteigt. So steigere eine Glukokortikoidtherapie über drei bis vier Wochen oder länger das Risiko für eine NNI, ebenso jede Dosis, die höher ist als ein Hydrocortisonäquivalent von 15–25mg/d (4–6mg Prednison, 3–5mg Methylprednison, 0,25–0,5mg Dexamethason).
Ein Problem beim Erstellen der Leitlinie sei die geringe Qualität der Evidenz gewesen, erklärte der Experte. Es gebe nur kleine und recht heterogene Studien. Die meisten seien deskriptiv und lieferten keine konkreten Anhaltspunkte für eine optimale Behandlung, etwa das Ausschleichen der Dosis. Die Literatur zu den Testverfahren stelle keinen Zusammenhang zwischen biochemischen Befunden und klinischen Ergebnissen her. «Es ist ein Unterschied, ob wir aus labortechnischer Sicht sagen, dass eine Person eine Nebenniereninsuffizienz hat, oder ob es zu einer Nebennierenkrise gekommen ist und der Patient durch die Situation gefährdet war», betonte Beuschlein. Und obwohl die Evidenz für klinische Empfehlungen sehr gering sei, müssten dennoch einige Leitlinien befolgt werden.
Verantwortlichkeiten definieren
Nicht jeder Patient, der Glukokortikoide einnimmt, müsse von einem Endokrinologen betreut werden, da die Substanzen auch bei vielen nichtendokrinen Krankheiten, Entzündungen, Autoimmunkrankheiten, allergischen Reaktionen und zur Vorbeugung von Transplantatabstossungen eingesetzt werden. Deshalb sei die Glukokortikoidtherapie eine allgemeine medizinische Kompetenz, so Beuschlein. Wichtig sei, dass die Patienten über die Therapie, einschliesslich der endokrinen Aspekte, aufgeklärt werden müssen. Dadurch könnten Notfallbehandlungen vermieden werden. Diese Aufklärung müsse wiederholt werden, sobald die physiologische, endokrine Ausschleichphase beginnt, da vom Therapiebeginn bis zu dem Zeitpunkt, an dem eine NNI problematisch werden kann, Wochen und Monate vergehen könnten, betonte er.
Ausschleichen der Dosis
Bei einer Glukokortikoidtherapie von weniger als drei bis vier Wochen müssen die Medikamente, unabhängig von der Dosis, nicht ausgeschlichen werden. In diesen Fällen könnten Glukokortikoide ohne Tests abgesetzt werden, da die Gefahr einer HPA-Achsen-Suppression gering sei, sagte Beuschlein.
Bei einer Langzeitbehandlung sollten die Medikamente erst ausgeschlichen werden, wenn die Grundkrankheit unter Kontrolle ist. Bei Patienten, die eine relativ hohe Dosis systemischer Glukokortikoide erhalten haben, sollte der morgendliche Cortisolspiegel gemessen und die Erholung der HPA-Achse überprüft werden. Dann könne der Endokrinologe beurteilen, ob eine Änderung oder das Absetzen der Glukokortikoide in Erwägung gezogen werden kann oder nicht.
Testung auf NNI
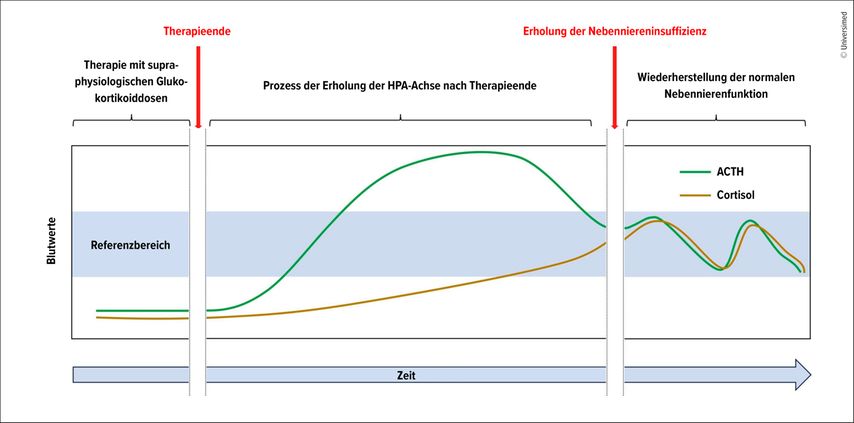
Beuschlein erläuterte, was geschieht, wenn bei Patienten unter supraphysiologischen Glukokortikoiddosen (≥Hydrocortisonäquivalent von 15–25mg/d) die Therapie beendet wird: Im Laufe der Zeit pendele sich die HPA-Achse wieder ein. Dabei könne es zu einer überschiessenden ACTH-Reaktion kommen. Anschliessend normalisiere sich der Cortisolspiegel, bis der zirkadiane Rhythmus wiederhergestellt ist (Abb.1). Von routinemässigen Tests auf NNI riet er ab, da man ausser bei Patienten mit endogenem Cushing-Syndrom, bei denen die Cortisolwerte nicht nachweisbar oder sehr niedrig sind, keinen grossen Unterschied erwarten würde.
Abb. 1: Schematische Darstellung der Erholung der HPA-Achse nach Absetzen einer supraphysiologischen Glukokortikoidtherapie (modifiziert nach Beuschlein F et al. 2024)1
Die Art des Glukokortikoids beeinflusse ebenfalls die Wahrscheinlichkeit einer Erholung der Nebennierenrindenfunktion. Die Steroide unterscheiden sich hinsichtlich ihrer Äquivalenzdosis, ihrer Glukokortikoidpotenz und ihrer Plasma- und biologischen Halbwertszeit. So habe beispielsweise Hydrocortison eine Halbwertszeit von 8 bis 12 Stunden, Betamethason hingegen 36 bis 72 Stunden. Es gebe Hinweise, dass Patienten, bei denen eine Dosisreduktion lang wirksamer Glukokortikoide begonnen wird, eine geringere Wahrscheinlichkeit für eine Erholung der HPA-Achse aufweisen. Daher wäre es für diese Patienten ratsam, auf kürzer wirksame Substanzen umzustellen, zum Beispiel von Dexamethason auf Prednison oder Hydrocortison, um die Erholungschancen zu erhöhen, erklärte der Experte.
Glukokortikoid-Entzugssyndrom
Kommt es im Zuge einer Dosisreduktion zu Beschwerden wie Müdigkeit, Übelkeit, Muskel- oder Gelenkschmerzen, könnte es sich um ein Glukokortikoid-Entzugssyndrom handeln. Dies sei komplex, weil sich die allgemeinen Symptome des Glukokortikoid-Entzugssyndroms und der NNI ähnelten, so Beuschlein. Klinische Hinweise auf ein Glukokortikoid-Entzugssyndrom seien zum Beispiel Cushing-ähnliche Symptome, vor allem in der Frühphase des Ausschleichens. Bei einer NNI stünden eher Gewichtsverlust, Hypotonie und Orthostase im Vordergrund.
Das Glukokortikoid-Entzugssyndrom könne zu jeder Zeit während des Ausschleichens auftreten, meist, wenn Prednison unter 15mg/d gesenkt wird. In schweren Fällen sei es ratsam, die Glukokortikoiddosis vorübergehend auf die zuletzt tolerierte Dosis zu erhöhen und die Dauer der Ausschleichphase zu verlängern. Dies sei zwar nicht durch Studien belegt, entspreche aber guter klinischer Praxis («good clinical practice»), erklärte der Experte. Wichtig sei, den Patienten zu erklären, dass die Symptome nicht zwangsläufig gefährlich sind und sich ihr Zustand auch wieder verbessern kann, betonte er.
Überwachung der Glukokortikoid-Ausschleichtherapie
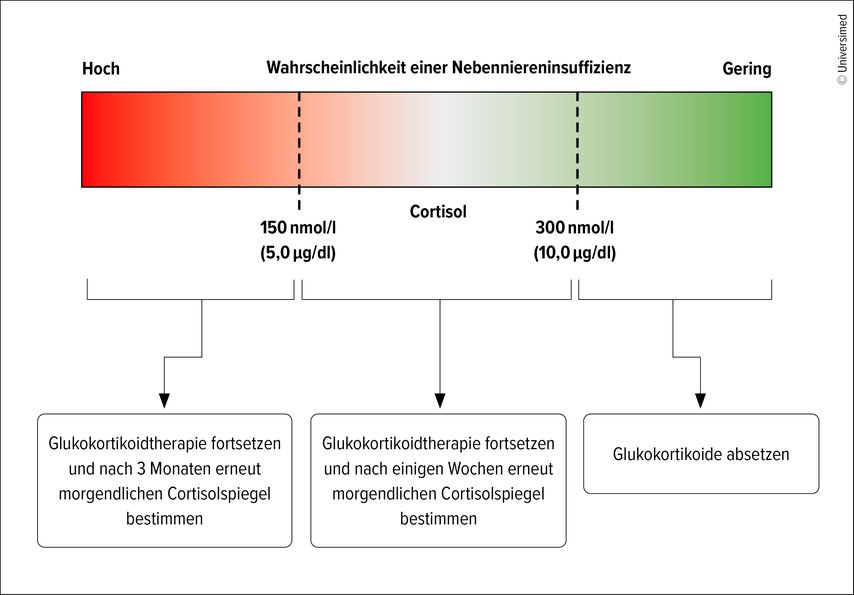
Es gebe zwei Möglichkeiten: Die erste bestehe darin, die Glukokortikoiddosis unter klinischer Überwachung auf Anzeichen und Symptome einer NNI schrittweise zu reduzieren. Die andere Option sei, den morgendlichen Cortisolspiegel zu bestimmen, um die Erholung der HPA-Achse quantitativ zu erfassen. Der Cortisolwert solle dabei als Kontinuum betrachtet werden: Liege er unter 150nmol/l, sei die Wahrscheinlichkeit einer NNI hoch, während bei Werten von 300nmol/l oder mehr das Risiko sehr gering sei (Abb.2). In diesem Fall könne man die Glukokortikoide weiter ausschleichen oder ganz absetzen, sagte Beuschlein.
Abb. 2: Vorgeschlagener Ansatz zum Absetzen von systemischen Glukokortikoiden (modifiziert nach Beuschlein F et al. 2024)1
Bei niedrigen morgendlichen Cortisolwerten sollten diese nach drei Monaten erneut bestimmt werden. Dann könne man versuchen, die Dosis leicht zu reduzieren. Ein sofortiges Absetzen sei wahrscheinlich noch nicht angebracht, so Beuschlein. Bei Werten zwischen 150 und 300nmol/l sollte die Messung in einigen Wochen wiederholt werden, in der Hoffnung, dass sich der Patient auf dem Weg der Besserung befinde. Auf routinemässige dynamische Tests sollte verzichtet werden, ausser bei Cortisolwerten im mittleren Bereich, die sich nicht verändern. Hier könnten zusätzlich dynamische Tests in Erwägung gezogen werden, sagte der Experte.
Bewusstsein für Glukokortikoid-induzierte NNI schaffen
Bei Patienten, die Anzeichen und Symptome einer NNI aufweisen, sollte man diesem Verdacht immer nachgehen, so Beuschlein. Eine NNI könne ebenfalls bei Patienten vorkommen, die mehrere Glukokortikoidpräparate gleichzeitig oder nacheinander erhalten, zum Beispiel hohe Dosen inhalativer oder topischer Glukokortikoide; ausserdem bei intraartikulären Glukokortikoidinjektionen in den letzten zwei Monaten. Triamcinolon etwa unterdrücke die HPA-Achse über einen längeren Zeitraum und könne die genannten Effekte hervorrufen, die sich auch im Labor nachweisen lassen. Cytochrom-P4503A4-Inhibitoren, die beispielsweise in der HIV-Therapie eingesetzt werden, können aufgrund ihrer starken Hemmwirkung die Wirksamkeit von Steroiden erhöhen und ebenfalls zu einer NNI führen.
Auch Patienten, die Anzeichen oder Symptome eines exogenen Cushing-Syndroms aufweisen, litten vermutlich unter einer Glukokortikoid-induzierten NNI, sagte der Experte. Wenn Haut, Muskeln usw. Anzeichen für eine Wirkung der Glukokortikoide zeigten, sei die Wahrscheinlichkeit hoch, dass dies auch auf Ebene des Hypothalamus und der Hypophyse der Fall sei, erklärte er.
Wann einen Endokrinologen hinzuziehen?
Eine NNI könne sich über einen längeren Zeitraum entwickeln und Monate, manchmal sogar Jahre brauchen, bis nach dem Absetzen von Glukokortikoiden eine Besserung eintritt. Vorgeschlagen werde, bei Patienten, bei denen sich die HPA-Achse innerhalb eines Jahres oder länger unter physiologischen Dosen nicht erholt, endokrinologische Expertise einzuholen. Hier könnten Krankheiten wie ein Hypophysenadenom vorliegen, die sonst übersehen würden.
Ein weiterer wichtiger Punkt: Von der Anwendung von Fludrocortison werde abgeraten, da dieses Medikament das Angiotensin-Renin-System beeinflusse und nicht die Glukokortikoide der HPA-Achse unterdrücke. Daher sei es in der Regel nicht notwendig, betonte der Experte.
Notfall Nebennierenkrise (Addison-Krise)
Wenn Patienten, die aktuell Glukokortikoide einnehmen oder deren Dosis kürzlich reduziert wurde (wobei der genaue Zeitpunkt unklar ist), hämodynamisch instabil sind, häufig erbrechen und Durchfall haben, müsse eine Nebennierenkrise (Addison-Krise) in Betracht gezogen werden, so Beuschlein. Dies gelte unabhängig vom Glukokortikoidtyp, der Verabreichungsart und Dosis. Man sollte daher vom schlimmsten Fall ausgehen, selbst wenn man sich nicht sicher sei oder Hinweise darauf vorliegen, dass dies nicht der Fall ist. Die Behandlung erfolge in der Regel wie bei anderen Formen der NNI (primär oder sekundär) mit einer parenteralen Hydrocortisongabe, gefolgt von einer 24-stündigen Hydrocortisoninfusion. In den meisten Fällen sei zusätzlich eine Flüssigkeitssubstitution erforderlich; die Betroffenen müssten in der Regel intensivmedizinisch behandelt werden, sagte der Experte. Gleiches gelte bei anhaltendem Erbrechen und Durchfall ohne hämodynamische Instabilität. Hier bestehe der Verdacht, dass orale Glukokortikoide nicht wirken, weshalb die parenterale Gabe erwogen werden sollte.
Patienten, die aktuell oder vor Kurzem Glukokortikoide eingenommen haben und nicht auf eine glukokortikoidinduzierte NNI getestet wurden, sollten bei Stressbelastung eine Stressdosis erhalten. Dies entspreche guter klinischer Praxis und unterscheide sich kaum von der Behandlung der Addison-Krankheit oder anderer Formen der sekundären NNI, erklärte Beuschlein.
Abschliessend erwähnte er noch, dass weitere Forschung dringend erforderlich sei, da die Evidenz für alle Leitlinienempfehlungen gering bis sehr gering sei. Daher würden klinische Studien in diesem Bereich mit Spannung erwartet.
Quelle:
Felix Beuschlein: «New guidelines on GC-induced adrenal insufficiency», SGED-SSED-Jahrestagung, 13. bis 14. November 2025, Luzern
Literatur:
1 Beuschlein F et al.: European Society of Endocrinology and Endocrine Society joint clinical guideline: diagnosis and therapy of glucocorticoid-induced adrenal insufficiency. J Clin Endocrinol Metab 2024; 109(7): 1657-83
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...