Einsatz technologischer Hilfsmittel in der Diabetestherapie
Bericht:
Dr. Corina Ringsell
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Prof. Dr. med. Markus Laimer, Stellvertretender Klinikdirektor und Chefarzt der Universitätsklinik für Diabetologie, Endokrinologie, Ernährungsmedizin und Metabolismus (UDEM), Inselspital Bern, präsentierte die aktualisierten Schweizer Empfehlungen zur Diabetestechnologie.1
Diabetestechnologie umfasst Hardware- und Softwaregeräte, die Menschen mit Diabetes bei der Selbstbehandlung unterstützen. Dazu zählen etwa Insulinabgabe- und Blutzuckermesssysteme sowie Hilfsmittel zur Therapieanpassung. Auf der Basis der Schweizer Empfehlungen gab Laimer einen Überblick darüber, wie solche Hilfsmittel bei der Therapie von Diabetes in besonderen Situationen eingesetzt werden können.
Seit der Einführung des ersten Glukosesensors 1999 seien Diabetestechnologien und -systeme zur Unterstützung von Patienten stetig verbessert worden. Enorme Fortschritte seien besonders bei automatisierten Insulinabgabesystemen (AID: automatische Insulindosierung), dem derzeitigen Goldstandard in der Behandlung von Typ-1-Diabetes, erzielt worden, erklärte Laimer.
CGM- und AID-Systeme
In den vergangenen Jahren habe sich der Fokus von einer statischen, gerätezentrierten Sichtweise hin zu einer dynamischeren Nutzung der Geräte und den entsprechenden Messwerten verschoben. Zuvor sei es hauptsächlich um Basiswerte gegangen, die angepasst wurden, oder um die Insulindosierung, die gegebenenfalls vorübergehend reduziert wurde. Inzwischen liefere die kontinuierliche Glukosemessung (CGM) mittels Glukosesensor dynamischere Messwerte. Zahlreiche Empfehlungen, wie die Diabetestechnologie optimal eingesetzt werden kann, erlaubten es, die Patienten besser zu unterstützen und ihnen die Anwendung in besonderen Situationen, beispielsweise beim Sport, zu vermitteln, sagte der Experte.
So werde beim HbA1c weniger auf statische Messwerte geachtet, sondern Muster aus der CGM analysiert und die AID-Systeme stärker an die täglichen Routinen und Bedürfnisse der Betroffenen angepasst.
Dabei wies Laimer darauf hin, dass jedes System seine eigenen Algorithmen hat, die spezifische Besonderheiten aufweisen. Um ein bestimmtes System an die Bedürfnisse der Patienten anpassen zu können, sei es wichtig, die Algorithmen und ihre Funktionsweise zu kennen, betonte er.
Ergebnisse in speziellen Patientengruppen
CGM bei Typ-2-Diabetes
Laimer stellte eine Metaanalyse vor, die zeigte, dass der Nutzen von CGM bei Typ-2-Diabetes hinsichtlich des HbA1c-Wertes erheblich ist. Der HbA1c-Wert konnte durch die Verwendung von CGM (intermittierend gescannt und in Echtzeit) um etwa 0,5% gesenkt werden, unabhängig davon, ob eine intensivierte Insulintherapie erfolgte oder orale Antidiabetika eingenommen wurden. Zudem konnte durch den Einsatz von CGM bei Typ-2-Diabetes die Zeit im Zielbereich («time in range», TiR) verlängert und die Zeit unterhalb des Zielbereichs reduziert werden.2 Er sei überzeugt, so Laimer, dass diese Systeme auch zunehmend in die Behandlung von Typ-2-Diabetes Eingang finden, da die Sensoren günstiger würden und sich die Erstattungsrichtlinien änderten.
Er stellte eine retrospektive Studie mit 2600 US-Veteranen mit Diabetes (Typ 1 und Typ 2) vor, die den Zusammenhang zwischen CGM-Werten und Mortalität untersucht hatte. Die Patienten wurden über einen Zeitraum von sechs Monaten beobachtet und ihr HbA1c-Wert gemessen. Die Teilnehmer erhielten ausserdem CGM-Systeme, um ihre Glukoseprofile zu überwachen. Die Auswertung ergab – selbst nach Berücksichtigung von Alter, Risikofaktoren und HbA1c-Wert –, dass eine längere TiR mit einer geringeren Mortalität einherging. Alle CGM-Parameter (TiR, Zeit, Blutglukose, Zeit oberhalb des Zielbereichs, Glukoserisikoindex [GRI], der auch Hypo- und Hyperglykämien widerspiegelt) und der Variationskoeffizient waren unabhängig vom HbA1c mit der Mortalität assoziiert.3
AID- und CGM-Systeme bieten laut Laimer auch Vorteile beim perioperativen Management von Menschen mit Diabetes. Inzwischen lägen gute Daten vor, die zeigen, wie der Glukosestoffwechsel während Krankenhausaufenthalten durch AID-Systeme verbessert wird.4
Diabetesbedingte Komplikationen
Eine retrospektive Analyse schloss mehr als 500 Patienten mit Typ-1-Diabetes und sensorunterstützter Insulinpumpentherapie ein, die 24 Monate nachbeobachtet wurden. Auch hier zeigte sich, dass mit zunehmender TiR das Risiko für diabetesbedingte, vor allem mikrovaskuläre Komplikationen abnahm.5 Dabei sei der Einfluss der CGM-Nutzung auf die diabetische Retinopathie besonders relevant, betonte Laimer.
Schwangerschaft bei Typ-1-Diabetes
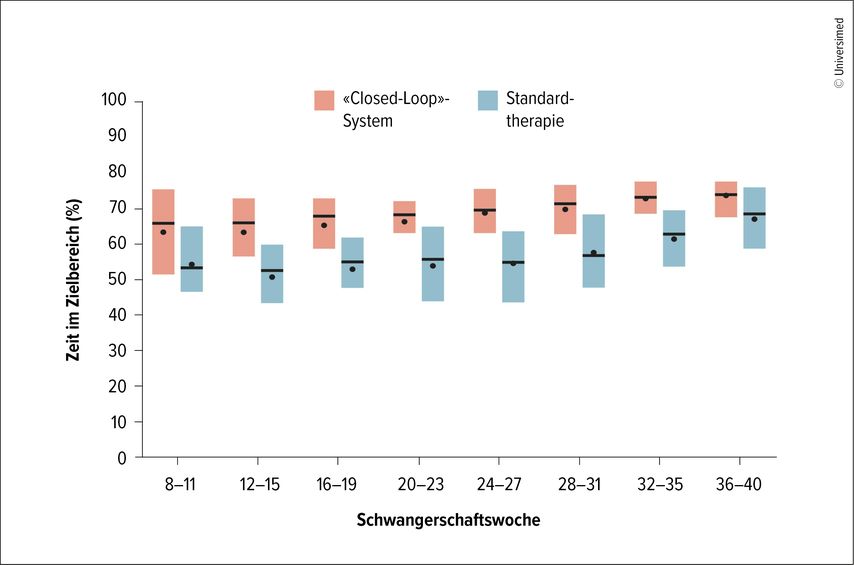
Für Frauen mit Typ-1-Diabetes sei die Schwangerschaft eine besonders herausfordernde Zeit, da sich der Insulinbedarf ändere, erklärte der Experte. Eine unzureichende Blutzuckereinstellung (Dysglykämie) erhöhe das Risiko für Komplikationen, zum Beispiel für schwere Schwangerschaftsverläufe mit dem Verlust des Babys oder schwerwiegende Komplikationen nach der Geburt mit neonataler Hypoglykämie. Die randomisierte kontrollierte CONCEPTT-Studie zur Anwendung von CGM in der Schwangerschaft habe eindeutige Belege dafür geliefert, dass alle Patientinnen mit Typ-1-Diabetes einen Sensor tragen sollten, so Laimer. Interessanterweise seien dabei nur geringfügige Verbesserungen des HbA1c-Wertes beobachtet worden, obwohl der mütterliche Blutzuckerwert signifikant gesunken sei, ohne dass es zu zusätzlichen Hypoglykämien kam. Zudem hatten sich die Häufigkeit von LGA(«large for gestational age»)-Kindern und die Krankenhausaufenthaltsdauer der Säuglinge reduziert.6 Dies verdeutliche, dass es nicht nur darum gehe, den HbA1c-Wert und den Gesamtblutzuckerspiegel zu senken, sondern auch darum, Blutzuckerschwankungen zu reduzieren. Dabei sei der Zielbereich in der Schwangerschaft enger gefasst und liege zwischen 3,5 und 7,8mmol/l. Das Ziel sei eine TiR von 70% (Abb.1), sagte Laimer. Er wies darauf hin, dass der GMI (Glukose-Management-Indikator), der häufig als berechneter HbA1c-Wert zur Beurteilung der Blutzuckereinstellung herangezogen wird, unzuverlässig ist und in der Schwangerschaft nicht empfohlen wird. Für die Anwendung in der Schwangerschaft getestet seien die Systeme myLife CamAPS® FX und Medtronic MiniMedTM 780G.7,8 Bei allen anderen Systemen sei die Entscheidung immer individuell mit der Patientin zu treffen.
Abb. 1: Zeit im Blutzucker-Zielbereich im Verlauf der Schwangerschaft (mod. nach Lee TTM et al. 2023)7
Probleme in der Anwendung von AID- und CGM-Systemen
In der Praxis sei das Problem, dass die Systeme nicht sofort einsatzbereit sind, sondern zunächst eingerichtet werden müssen. Zudem benötigten die Patienten und das medizinische Fachpersonal vor der Anwendung eine angemessene Schulung, so Laimer. Ausserdem müssten die Geräte überwacht und die Daten analysiert werden, was derzeit das Hauptproblem bei der Anwendung dieser Systeme in Krankenhäusern sei. Im ambulanten Bereich, bei Typ-2-Diabetes, funktionierten AID-Systeme aber gut.
Doch nicht jeder Patient wolle einen Sensor und eine Insulinpumpe tragen, sagte der Experte. Auch diesen Patienten müsse die bestmögliche Versorgung angeboten werden. Er riet zu smarten Insulinpens und vernetzten Blutzuckermessgeräten, mit denen die Patienten ihren Blutzucker messen und die Insulingabe dokumentieren können. So habe man zumindest Daten, um die Behandlung zu optimieren. Für diese Patienten komme Telemedizin und Fernbetreuung infrage. Dies steigere auch die Zufriedenheit der Betroffenen, da sie nicht mehr so oft in die Praxis oder Poliklinik kommen müssen. Besonders Schwangeren biete die Telemedizin mehr Komfort, sagte Laimer.
Eine weitere Herausforderung sei derzeit, dass noch kein System reibungslos funktioniert. Zwar stehe eine Cloud zur Verfügung, über die auf Daten zur Diabetestechnologie zugegriffen werden könne, doch die unzureichende Standardisierung behindere die Datenintegration. Zudem gebe es weiterhin Interoperabilitätsprobleme zwischen verschiedenen Plattformen. Was sich aber verbessert habe, sei die Verringerung der Erstattungslücke. Mit dem neuen Tarifsystem TARDOC bestehe zum Beispiel die Möglichkeit, Telekonsultationen anzubieten und die Kosten erstattet zu bekommen.
«Technologie kann manchmal schwierig zu bedienen sein und auch falsch angewendet werden. Deshalb müssen wir wissen, wie sie funktioniert. Wir müssen wissen, wie wir sie einsetzen, und wir müssen sie unseren Patienten beibringen», schloss Laimer seinen Vortrag.
Quelle:
Markus Laimer: «Swiss recommendations for Diabetes Technology», SGED-SSED-Jahrestagung, 13. bis 14. November 2025, Luzern
Literatur:
1 Gastaldi G et al.: Swiss diabetes and technology recommendations. Swiss Med Wkly 2025; 155: 4632 2 Jancev M et al.: Continuous glucose monitoring in adults with type 2 diabetes: a systematic review and meta-analysis. Diabetologia 2024; 67: 798-810 3 Okuno T et al.: Continuous glucose monitoring metrics predict all-cause mortality in diabetes: a real-world long-term study. Diabetes Care 2025; 48(10): 1794-802 4 Herzig D et al.: Perioperative fully closed-loop insulin delivery in patients undergoing elective surgery: an open-label, randomized controlled trial. Diabetes Care 2022; 45(9): 2076-83 5 El Malahi A et al.: Relationship between time in range, glycemic variability, HbA1c, and complications in adults with type 1 diabetes mellitus. J Clin Endocrinol Metab 2022; 107(2): e570-81 6 Meek CL et al.: Lack of validity of the glucose management indicator in type 1 diabetes in pregnancy. Diabetes Care 2025; 48(8): 1323-8 7 Lee TTM et al.: Automated insulin delivery in women with pregnancy complicated by type 1 diabetes. N Engl J Med 2023; 389(17): 1566-78 8 Benhalima K et al.: Comparing advanced hybrid closed loop therapy and standard insulin therapy in pregnant women with type 1 diabetes (CRISTAL): a parallel-group, open-label, randomised controlled trial. Lancet Diabetes Endocrinol 2024; 12(6): 390-403
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...