Diabetestherapie ohne Injektionen
Bericht:
Regina Scharf, MPH
Redaktorin
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die moderne Diabetestherapie berücksichtigt auch den Wunsch des Patienten nach einer Behandlung ohne Injektionen. Welche Wirkstoffe dafür zur Verfügung stehen und welche Aspekte bei der Wahl berücksichtigt werden müssen, darüber referierte Prof. Dr. med. Roger Lehmann in Zürich, am Update Refresher Innere Medizin.
Gemäss einer aktuellen Analyse sind DPP-4-Inhibitoren (DPP-4-I) nach Metformin die am häufigsten eingesetzten Medikamente gegen Typ-2-Diabetes (DM2), gefolgt von SGLT2-Inhibitoren (SGLT2-I), Sulfonylharnstoffen und GLP-1-Rezeptoragonisten (GLP-1-RA).
Prof. Dr. med. Roger Lehmann vom Universitätsspital Zürich führte die häufige Verordnung von DPP-4-I auf die zuverlässige HbA1c-Senkung, die gute Verträglichkeit und die Tatsache zurück, dass die Medikamente nicht zu Hypoglykämien führen. Anders als GLP-1-RA oder SGLT2-I haben DPP-4-I keinen Einfluss auf das Körpergewicht und das kardiovaskuläre Risiko.
GLP-1-Analoga «first»
Wegen der hohen Inzidenz von Übergewicht und Adipositas sowie von kardiovaskulären Erkrankungen bei den Betroffenen empfiehlt die Schweizerische Gesellschaft für Endokrinologie und Diabetologie, eine Kombination aus Metformin und GLP-1-RA und/oder SGLT2-I einzusetzen.1 «Das heisst, die Behandlung mit DPP-4-I sollte sukzessive durch GLP-1-RA ersetzt werden, wobei es GLP-1-RA neu auch in oraler Form gibt», sagte Lehmann. DPP-4-I können weiterhin als Alternative zu GLP-1-RA bei Patienten mit einem BMI <28kg/m2 und mit einem geringen bis mässigen kardiovaskulären Risiko eingesetzt werden.
Je mehr HbA1c-Jahre, desto mehr Komplikationen
Mit der Diabetesdauer nimmt das Risiko für mikro- und makrovaskuläre Komplikationen zu. Entscheidend für das Auftreten von Folgeschäden ist die glykämische Exposition, die in HbA1c-Jahren angegeben wird. Dabei entspricht ein Prozentpunkt über einem HbA1c-Wert von 6% einem HbA1c-Jahr. Gemäss dem Experten treten die meisten der bekannten mikro- und makrovaskulären Komplikationen nach ca. 60–70 HbA1c-Jahren auf.2 Beschleunigt wird das Auftreten durch Komorbiditäten oder Risikofaktoren, wie arterielle Hypertonie, Dyslipidämie, Tabakkonsum und viszerale Adipositas.
Frühe Diagnose, intensive HbA1c-Kontrolle
Durch eine frühe Diagnosestellung und eine intensive HbA1c-Senkung von Beginn an lässt sich die Anzahl der HbA1c-Jahre reduzieren. In beiden Bereichen ist noch viel zu tun. Wie man aus Untersuchungen weiss, wird bei einem Drittel der Diabetespatienten in der Schweiz die Diagnose DM2 mit einer Verzögerung von 10 Jahren gestellt. Ein frühes Screening auf Diabetes ist deshalb sinnvoll: «Spätestens im Alter von 45 Jahren sollte im Minimum das HbA1c bestimmt werden», so der Spezialist.
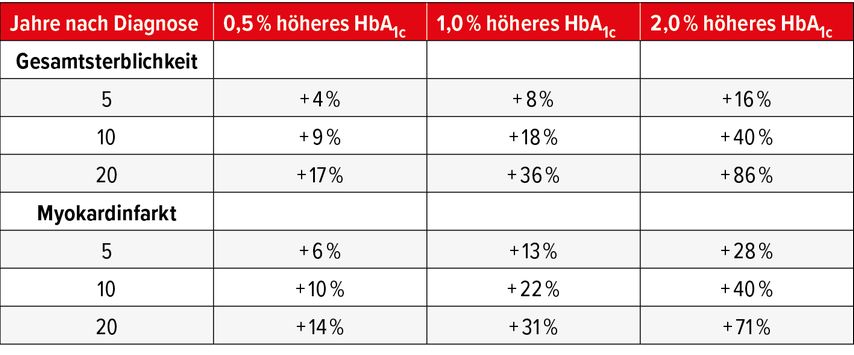
Der empfohlene HbA1c-Zielwert beträgt bei Patienten ohne Insulin oder Sulfonylharnstoffe <7%. Optimal wäre 6,5%. «Aber auch ein niedrigerer Wert ist nicht gefährlich», sagte Lehmann. Anstatt die Therapie nach dem Auftreten von HbA1c-Spitzen schrittweise zu intensivieren, sollte die Kurve möglichst von Anfang an flach gehalten werden. Neue Daten der UKPDS-Studie zeigen, dass dadurch das Langzeitrisiko für glykämische Komplikationen deutlich reduziert werden kann (Tab.1).3 Eine intensive HbA1c-Senkung wird am ehesten mit einer frühen Kombinationstherapie erreicht, wie u.a. die Ergebnisse der VERIFY-Studie demonstrierten.4 Die Studie hatte den Einfluss einer frühen Kombinationstherapie mit Metformin plus dem DPP-4-I Vildagliptin auf die glykämische Kontrolle mit einer Metformin-Monotherapie verglichen. Dabei wurde gezeigt, dass die Kombinationstherapie die mediane Zeit bis zum Auftreten eines Therapieversagens während der 5-jährigen Beobachtungsdauer um 50% reduzierte.4 Eine ältere Untersuchung, die eine initiale Kombinationstherapie mit Metformin plus Sitagliptin versus Metformin alleine verglich, zeigte nicht nur eine bessere glykämische Kontrolle unter der Zweifachkombination. «Es dauert auch wesentlich länger, bis man bei den Patienten zusätzlich Insulin einsetzen musste», sagte Lehmann.5
Tab. 1: Je länger die Diabetesdauer und je höher das HbA1c, desto höher das Risiko für glykämische Komplikationen. Eine frühzeitige Therapieintensivierung kann dies verhindern (nach Lind M et al.)3
SGLT2-I, DPP-4-I oder beides?
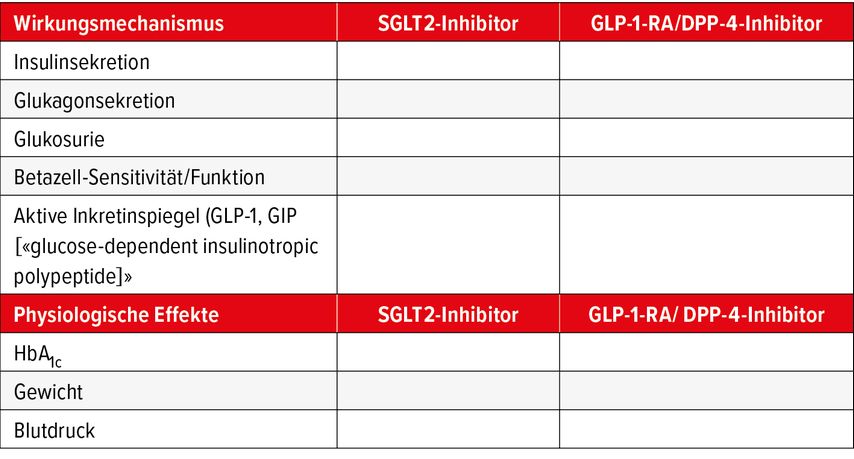
Da die Mehrheit der GLP-1-RA subkutan verabreicht wird, konzentriert sich die Medikamentenauswahl bei Patienten, die eine Diabetestherapie ohne Injektionen wünschen, vor allem auf DPP-4-I oder SGLT2-I, respektive eine Kombination beider Wirkstoffe. Ein Vorteil der DPP-4-I ist, dass sie das HbA1c unabhängig von der Nierenfunktion um durchschnittlich circa 0,7% senken.6–8 Neu können auch SGLT2-I bei einer schwer eingeschränkten Nierenfunktion (eGFR <30ml/min/1,73m2) eingesetzt werden.1 Die HbA1c-Reduktion der SGLT2-I nimmt jedoch parallel zur Nierenfunktion ab. «Wegen ihres komplementären Wirkungsmechanismus können DPP-4-I und SGLT2-I gut miteinander kombiniert werden», sagte der Spezialist (Tab. 2).
Tab. 2: Komplementäre Wirkung von SGLT2-Inhibitoren und GLP-1-RA/DPP-4-Inhibitoren (Quelle: Lehmann R)8–11
Individuelle Muster erkennen und behandeln
Die Behandlung von Patienten mit DM2 ist immer multifaktoriell. Wie viele andere Risikofaktoren oder chronische Erkrankungen gehört der DM2 zu den Adipositas-assoziierten Erkrankungen. «Wenn es uns gelingt, frühzeitig eine Adipositas zu verhindern, können wir alle damit verbundenen Folgeerkrankungen vermeiden», so Lehmann. In der Primärprävention ginge es deshalb primär darum, das Gewicht zu reduzieren. Mit dem DM2 und dem zunehmenden Risiko für mikro- und makrovaskuläre Komplikationen wird die Therapie zunehmend glukosezentriert (sekundäre Prävention). Steht die Gewichtsabnahme weiter im Zentrum der Behandlung, sollte bevorzugt eine Behandlung mit GLP-1-RA, SGLT2-I und Metformin gewählt werden. Erfolgt die Therapie kardiozentriert, sind SGLT2-I oder GLP-1-RA die bevorzugten Antidiabetika. Ein wichtiges elektronisches Tool, um die Medikamentenauswahl zu erleichtern, ist der Swiss Diabetes Guide. Dieser steht als Web-App oder für die Anwendung auf dem Smartphone zur Verfügung. Grundsätzlich gilt: «Durch eine frühe Therapieintensivierung können biologische Effekte beeinflusst und zukünftige Komplikationen vermindert werden», so Lehmann.
Quelle:
FOMF Innere Medizin Update Refresher, 30. November 2021, Zürich
Literatur:
1 Empfehlungen der SGED zur Behandlung von Diabetes mellitus Typ 2, 28. Februar 2020. www.sgedssed.ch 2 Orchard TJ et al.: Cumulative glycemic exposure and microvascular complications in insulin-dependent diabetes mellitus. The glycemic threshold revisited. Arch Intern Med 1997; 157: 1851-6 3 Lind M et al.: Historical HbA1c values may explain the type 2 diabetes legacy effect: UKPDS 88. Diabetes Care 2021; 44: 2231-7 4 Matthews DR et al.: Glycaemic durability of an early combination therapy with vildagliptin and metformin versus sequential metformin monotherapy in newly diagnosed type 2 diabetes (VERIFY): a 5-year, multicentre, randomised, double-blind trial. Lancet 2019; 394: 1519-29 5 Nauck MA et a.: Efficacy and safety of the dipeptidyl peptidase-4 inhibitor, sitagliptin, compared with the sulfonylurea, glipizide, in patients with type 2 diabetes inadequately controlled on metformin alone: a randomized, double-blind, non-inferiority trial. Diabetes Obes Metab 2007; 9: 194-205 6 Ferreira JCA et al.: Efficacy and safety of sitagliptin versus glipizide in patients with type 2 diabetes and moderate-to-severe chronic renal insufficiency. Diabetes Care 2013; 36: 1067-73 7 Ferreira JCA et al.: Efficacy and safety of sitagliptin in patients with type 2 diabetes and ESRD receiving dialysis: a 54-week randomized trial. Am J Kidney Dis 2013; 61: 579-87 8 Dey J: SGLT2 inhibitor/DPP-4 inhibitor combination therapy - complementary mechanisms of action for management of type 2 diabetes mellitus. Postgrad Med 2017; 129: 409-20 9 Ferrannini E et al.: Metabolic response to sodium-glucose cotransporter 2 inhibition in type 2 diabetic patients. J Clin Invest 2014; 124: 499-508 10 Roden M et al.: Empagliflozin monotherapy with sitagliptin as an active comparator in patients with type 2 diabetes: a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet Diabetes Endocrinol 2013; 1: 208-19 11 Muscelli E et al.: Mechanisms for the antihyperglycemic effect of sitagliptin in patients with type 2 diabetes. J Clin Endocrinol Metab 2012; 97: 2818-26
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...