Typ-2-Diabetes: aktuelle Empfehlungen zu Diagnostik und Therapie
Bericht:
Dr. med. Anna Maria Roll
Medizinjournalistin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Auch 2026 führen wir die beliebte Diabetesserie fort. Los geht es mit dem Typ-2-Diabetes. Dazu präsentierte Prof. Dr. med. Roger Lehmann vom Universitätsspital Zürich beim FOMF Diabetes Update Refresher die aktuellen Empfehlungen der Schweizerischen Gesellschaft für Endokrinologie und Diabetologie (SGED). Zudem stellte er die neuesten wissenschaftlichen Erkenntnisse und praxisrelevante Behandlungsstrategien vor.
In der Schweiz sind 6,4% der Bevölkerung von Typ-2-Diabetes betroffen. Komorbiditäten sind sehr häufig, lassen sich aber gut behandeln oder überhaupt vermeiden.
Bis zu 90% der Menschen mit Typ-2-Diabetes sind übergewichtig und adipös, ein Viertel bis die Hälfte haben zusätzlich eine oft noch unerkannte kardiovaskuläre Erkrankung. Insulinmangel, Herzinsuffizienz oder eine chronische Nierenkrankheit treten ebenfalls häufig auf.1 «Aber diese Begleiterkrankungen lassen sich verhindern und behandeln», betonte der Experte. Grossen Handlungsbedarf sah er jedoch bei einer begleitenden Fettleber. Diese sei bei 50–70% der Typ-2-Diabetiker vorhanden, bleibe aber oft unerkannt.
Der Referent stellte weiter kardiovaskuläre Endpunktstudien vor, die die amerikanische Gesundheitsbehörde FDA seit 2008 für alle neuen Diabetesmedikamente verlangt. Einen Meilenstein markierte die EMPA-REG-OUTCOME-Studie2 mit dem SGLT2-Hemmer Empagliflozin, die erstmals eine signifikante Reduktion aller kardiovaskulären Endpunkte gegenüber Placebo gezeigt hatte. Besonders überraschend war der positive Effekt auf die Herzinsuffizienz. «Der Diabetologe ist seitdem nicht mehr nur ein Kosmetiker für den Blutzucker, sondern gehört nun auch zum Club der Lebensretter», kommentierte der Experte augenzwinkernd. Neben SGLT2-Hemmern zeigten auch GLP-1-Rezeptoragonisten (GLP-1-RA) einen kardiovaskulären Nutzen. Dabei verwies der Diabetologe insbesondere auf die hochsignifikante Reduktion des Schlaganfallrisikos.3 Darüber hinaus belegten verschiedene Studien Vorteile in der Primärprävention: SGLT2-Hemmer und GLP-1-RA schützen die Niere, SGLT2-Hemmer reduzieren zudem das Risiko für eine Herzinsuffizienz.4 «Der kardiorenale Schutz von SGLT2-Hemmern besteht dabei bei Patienten mit und ohne Diabetes», so der Experte.
Wirkmechanismen und Nebenwirkungen
GLP-1-RA senken den Appetit und erhöhen Insulin sowie Glukagon. SGLT2-Hemmer steigern die renale Glukoseausscheidung – allerdings lässt dieser Effekt bei eingeschränkter Nierenfunktion nach. Die wichtigste Nebenwirkung der SGLT2-Hemmer sind genitale Candidainfektionen, denn die hohe Glukosekonzentration im Harn bietet Pilzen optimale Wachstumsbedingungen. Frauen sind besonders häufig betroffen. Harnwegsinfekte oder Pyelonephritiden treten hingegen nicht häufiger auf. Präventiv seien trockene Verhältnisse entscheidend. «Das gilt auch für Männer», so Lehmann.
Welches Diabetesmedikament ist das richtige?
«Im Prinzip haben wir heutzutage fünf Gruppen an Medikamenten», erklärte der Experte und nannte Metformin, SGLT2-Hemmer, GLP-1-RA und bei bestimmten Indikationen auch DPP4-Hemmer (Dipeptidylpeptidase-4-Inhibitoren) und Insulin. Bei der Wahl des richtigen Medikaments müsse man einerseits die Therapieziele des Arztes, andererseits die Präferenzen der Patienten berücksichtigen. Patienten möchten weniger Pillen schlucken, keine Hypoglykämien erleiden und an Gewicht abnehmen. Ihnen sind meist Tabletten lieber als Injektionen und sie ziehen die wöchentliche Therapie der täglichen Einnahme vor. Daneben sollten die Medikamente jedoch auch die Mortalität reduzieren, die Progression von mikro- und makrovaskulären Komplikationen aufhalten und von den Krankenkassen vergütet werden.
SGLT2-Hemmer und GLP-1-RA eignen sich z.B. besonders gut, um Gewicht zu verlieren, und führen nicht zur Hypoglykämie. Wenn ein Insulin gegeben werden muss, sollte es mit GLP-1-RA kombiniert werden. Gleichzeitig warnte der Experte vor der Kombination aus Insulin und Sulfonylharnstoffen, denn sie erhöhe das Hypoglykämierisiko um das 30-Fache. Sulfonylharnstoffe würden in der modernen Diabetestherapie jedoch keine Rolle mehr spielen. Als Tabletten stehen z.B. Metformin, SGLT2-Hemmer und DPP4-Hemmer zur Verfügung, während Insuline und GLP-1-RA injiziert werden. Bis auf GLP-1-RA und das wöchentliche Basalinsulin, welches in der Schweiz jedoch noch nicht auf dem Markt ist, verabreicht man alle anderen Antidiabetika täglich.1
Schweizer Therapieempfehlungen bei Diabetes
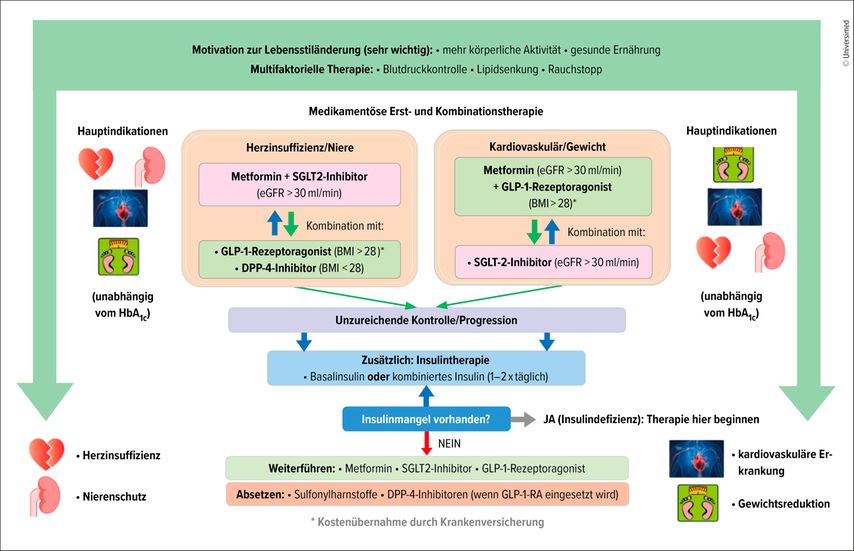
Die Behandlungsprinzipien bei Typ-2-Diabetes beruhen zum einen auf der Prävention von Komplikationen (Lipide und Blutdruck senken), zum anderen auf der Kontrolle des Blutzuckerspiegels.1 Neben der Änderung des Lebensstils (gesunde Ernährung, Rauchstopp, Gewichtsreduktion) steht deshalb die Gabe von Metformin im Vordergrund. «Im zweiten Schritt kommen GLP-1-RA und SGLT2-Hemmer zum Einsatz – und zwar unabhängig vom HbA1c», erläuterte Lehmann. Zu welchem Medikament man greift, hänge von der Hauptindikation ab. Steht die Behandlung einer Herz- und Niereninsuffizienz im Vordergrund, gibt man die Kombination aus Metformin und SGLT2-Hemmern. Sind ein Gewichtsverlust und die kardiovaskuläre Prävention das primäre Ziel, sind Metformin und GLP-1-RA angezeigt. «GLP-1-RA können allerdings nur Patienten mit einem BMI über 28kg/m2 verschrieben werden», betonte der Experte. Bei einem niedrigeren BMI würden sie zwar auch wirken, allerdings nicht von den Krankenkassen erstattet werden.
Hilft diese Behandlung nicht ausreichend, erweitert man die Therapie. Seit Anfang September 2024 ist die Dreifachkombination aus Metformin, GLP-1-RA und SGLT2-Hemmern in der Schweiz erlaubt, werde laut Referenten aber noch viel zu selten verschrieben. Empagliflozin kann mit allen GLP-1-RA kombiniert werden, die restlichen SGLT2-Hemmer nur mit Semaglutid 1mg (Ozempic®).
Erst wenn auch die Tripeltherapie das HbA1c nicht ausreichend senken kann, wird zusätzlich Insulin eingesetzt. «Wenn Sie mit der Dreifachkombination aber früh beginnen, lässt sich die Insulingabe lange hinauszögern», so der Experte. Patienten mit Insulinmangel sollten jedoch sofort Insulin erhalten. Abbildung 1 fasst die Empfehlungen zusammen.
Abb. 1: Antidiabetische Therapie mit kardiovaskulärem und renalem Fokus (modifiziert nach Gastaldi G et al. 2023)1
Ist Metformin noch zeitgemäss?
«Ja, Metformin ist nach wie vor unverzichtbar für die moderne Diabetestherapie», berichtete Lehmann. Eine Metaanalyse mit über einer Million Patienten bestätigte dessen grossen kardiovaskulären Nutzen: Metformin reduziere sowohl die kardiovaskuläre Mortalität als auch die Gesamtmortalität signifikant.5 Bei manchen Patienten führt es jedoch zu Übelkeit und Appetitverlust. In solchen Fällen empfahl der Experte, die Dosis auf 1000mg zu reduzieren und wegen der besseren Resorption bevorzugt «XR-Präparate» zu verschreiben.
Neben Metformin sind DPP-4-Hemmer die am häufigsten verschriebenen Diabetesmedikamente. Sie senken das HbA1c zuverlässig und zögern damit auch mikro- und makrovaskuläre Komplikationen lange hinaus. Bei Patienten mit einem BMI unter 28kg/m2 sind sie deshalb die Alternative zu GLP-1-RA. Da sie in den kardiovaskulären Endpunktstudien jedoch keinen Effekt auf MACE («major adverse cardiovascular events») hatten6, empfahl der Experte, sie wo immer möglich durch GLP-1-RA zu ersetzen.
Wie weit sollte man das HbA1c senken?
«Wir müssen bedenken, dass das Risiko für makrovaskuläre Komplikationen stark ansteigt, wenn das HbA1c nicht mehr im Normbereich ist», erläuterte der Referent und stellte entsprechende Studiendaten vor:7 Mit jedem Prozent, den das HbA1c über 5,5% ansteige, erhöhe sich das Risiko für eine koronare Herzkrankheit oder einen Schlaganfall um 50–55%. Er empfahl deshalb, das HbA1c bei den allermeisten Patienten unter 6,5% zu halten, wenn sie Medikamente ohne Hypoglykämierisiko einnehmen, also Metformin, SGLT2-Hemmer, GLP1-RA oder DPP4-Hemmer. «Sind die Patienten älter, kann man ein bisschen nachlässiger sein», so Lehmann. Bei Patienten, die Insulin erhalten, sollte das HbA1c immer unter 8% liegen.
Bei Krankheit gelten eigene Regeln
Bei Erbrechen, Durchfall, einem Spitalaufenthalt oder einer geplanten Operation ist es notwendig, die Gabe von Metformin und SGLT2-Hemmern auszusetzen und stattdessen ggf. Insulin zu verabreichen.1 «Dehydrierung führt zur prärenalen Niereninsuffizienz, dadurch steigt das Kreatinin an. Nehmen die Patienten Metformin ein, kann eine Laktatazidose auftreten», erläuterte der Experte den Hintergrund. Fasten oder ein plötzlicher Stopp von Insulin könnten unter einer Therapie mit SGLT2-Hemmern wiederum eine Ketoazidose auslösen. «Dies passiert vor allem bei Patienten, die fälschlicherweise eine Typ-2-Diabetes-Diagnose erhalten haben, aber eigentlich Typ-1-Diabetiker sind», so der Referent.
Chronische Nierenerkrankung und Finerenon
Sehr viele Typ-2-Diabetiker leiden an einer chronischen Nierenerkrankung. Gemeinsam mit der Herzinsuffizienz ist sie die häufigste Komorbidität bei Patienten mit Typ-2-Diabetes.8 Ein hoher Blutdruck, ein hohes HbA1c und lokale Entzündungsprozesse sind die wichtigsten Treiber dieser Erkrankung.9 Der neue nichtsteroidale selektive Mineralokortikoid-Rezeptor-Antagonist Finerenon gilt für diese Patienten als zusätzliche vielversprechende Therapieoption.10 Anders als Spironolacton hat es eine kurze Halbwertszeit und geht weder mit einer Gynäkomastie noch mit der Bildung von aktiven Metaboliten einher.11 Eine Metaanalyse mit über 13000 Personen mit Typ-2-Diabetes und chronischer Nierenerkrankung bestätigte zudem: Finerenon reduziert sowohl das kardiovaskuläre (14%) als auch das renale Risiko (23%) hochsignifikant.12
Beim Verschreiben dieses Wirkstoffs sollten Ärzte jedoch aufpassen, denn es gibt eine Limitatio, wenn die Patienten bereits SGLT2-Hemmer einnehmen.13 Dann ersetzen die Schweizer Krankenkassen die Kosten nur, wenn bereits eine Makroalbuminurie vorliegt. Das sei jedoch nicht so häufig der Fall. «Geben Sie das Finerenon deshalb vor dem SGLT2-Hemmer, dann wird es bezahlt», riet der Experte.
GLP-1-RA haben ebenfalls nachweislich einen deutlichen Einfluss auf die Niere: So zeigte die FLOW-Studie, dass Semaglutid den Verlust der eGFR abbremsen kann.14
Welches Medikament bei eingeschränkter Nierenfunktion?
Bei einer eGFR unter 30ml/min ist Metformin nicht mehr angezeigt. Dann können GLP-1-RA oder alternativ DPP4-Hemmer eingesetzt werden. Besonders von Vorteil ist Linagliptin, da dessen Dosierung nicht an die eGFR angepasst werden muss. «Aber Sie können auch die Behandlung mit SGLT-2-Hemmern bis zur Dialyse fortsetzen, wenn Sie bei einer eGFR über 20ml/min damit begonnen haben», sagte der Diabetologe. Dann bestehe zwar kein blutzuckersenkender Effekt mehr, der kardiorenale Schutz bleibe aber erhalten. Ein weiterer Punkt: Patienten mit eingeschränkter Nierenfunktion benötigen oft zusätzlich Insulin. Bei ihnen reiche die Kombination mit GLP-1-RA und SGLT2-Hemmern oft nicht aus.
Herzinsuffizienz bei Typ-2-Diabetes
«In der kardiovaskulären Medizin sehen wir heute ein neues Paradox», sagte Lehmann. Denn in den letzten Jahrzehnten habe sich die Todesrate infolge kardiovaskulärer Ereignisse zwar halbiert, die Herzinsuffizienzrate im gleichen Zeitraum jedoch verdreifacht.15 Bei Typ-2-Diabetes ist das Risiko für eine Herzinsuffizienz besonders hoch. «Auch wenn Sie alle Risikofaktoren kontrollieren, bleibt das Risiko bei 45%», betonte der Experte. Um dies zu untermauern, zitierte er eine niederländische Studie, die Typ-2-Diabetiker über 60 Jahre und ohne bisherige Herzinsuffizienzdiagnose untersuchte. Das Ergebnis war bemerkenswert: Bei knapp einem Drittel dieser Patienten entdeckte man eine neue Herzinsuffizienz. Auffallend war, dass dabei bei den meisten Fällen die Auswurffraktion erhalten blieb (HFpEF). Bei dieser Form der Herzinsuffizienz handelt es sich um eine mikrovaskuläre Erkrankung, die in erster Linie Frauen betrifft.15
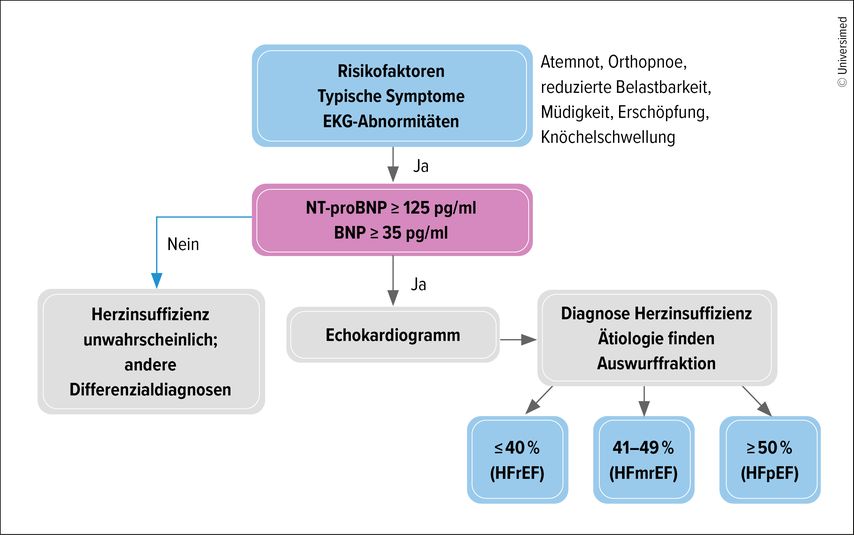
Diagnostische Empfehlungen bei Typ-2-Diabetes mit Herzinsuffizienz
Bei Patienten mit Risikofaktoren, Symptomen wie Atemnot und Erschöpfung sowie Auffälligkeiten im EKG gilt es, das NT-pro-BNP zu bestimmen. Liegt dieses unter 125pg/ml, ist eine Herzinsuffizienz sehr unwahrscheinlich. Ist es höher, muss der Patient beim Kardiologen mittels Echokardiografie weiter abgeklärt werden (Abb.2).16
Um auch bei asymptomatischen Patienten eine Herzinsuffizienz möglichst früh zu erkennen, empfehlen die Schweizer Fachgesellschaften die jährliche NT-proBNP-Bestimmung für alle Typ-2-Diabetiker.17
Bei der Interpretation der Werte ist jedoch Vorsicht geboten. So kann das NT-proBNP bei adipösen Patienten falsch niedrig erscheinen, da es im Fettgewebe vermehrt abgebaut wird. Umgekehrt weisen Patienten mit einer chronischen Nierenerkrankung oder Vorhofflimmern erhöhte Werte auf. Zudem spielen Geschlecht und Alter eine Rolle. Frauen haben tendenziell höhere Werte als Männer. Und da die Produktion von NT-proBNP mit dem Alter zunimmt, sind auch bei älteren Menschen höhere Werte noch normal.17 «Bei Älteren ist eine Herzinsuffizienz also sehr unwahrscheinlich, wenn das NT-proBNP unter 300pg/ml liegt», so der Experte.
SGLT2-Hemmer bei allen Formen der Herzinsuffizienz
«Die Therapie der Herzinsuffizienz hat sich grundlegend geändert», berichtete Lehmann. Heutzutage würden alle Formen der Herzinsuffizienz unabhängig von der Auswurffraktion mit SGLT2-Hemmern behandelt werden. Für die Therapie der Herzinsuffizienz mit reduzierter Auswurffraktion ≤40% (HFrEF) gibt es mittlerweile neben ACE-Hemmern, Betablockern und Mineralokortikoid-Rezeptor-Antagonisten auch eine Klasse-I-Empfehlung für die SGLT2-Hemmer Dapa- und Empagliflozin sowie bei Flüssigkeitsretention auch für Schleifendiuretika. Bei einer erhaltenen linksventrikulären Auswurffraktion ≥50% (HFpEF) sind SGLT2-Hemmer die einzige Therapieoption. Bei Flüssigkeitsretention sind auch hier Schleifendiuretika angezeigt.16,18
Aber auch GLP-1-RA schützen vor einer Herzinsuffizienz.14 Der Schutz sei zwar nicht so ausgeprägt wie bei SGLT2-Hemmern, aber auch diese Medikamente leisten laut Experten ihren Beitrag. Dennoch ist die Herzinsuffizienz noch keine offizielle Indikation für GLP-1-RA. Auch Finerenon ist in der Schweiz zur Behandlung der Herzinsuffizienz noch nicht zugelassen. «Aber das wird noch kommen», zeigte sich Lehmann zuversichtlich.
Komorbidität Adipositas
Für Patienten, bei denen neben dem Glukosemanagement in erster Linie der Gewichtsverlust im Vordergrund steht, eignen sich vor allem GLP-1-RA (z.B. Semaglutid) bzw. GLP-1/GIP-RA (z.B. Tirzepatid). Studien zeigten, dass der Gewichtsverlust umso deutlicher ausfällt, je höher die Dosierung ist. Unter der Maximaldosis von Semaglutid nahmen die Patienten in etwa 18kg ab.19 Auf die Glukosesenkung hatte eine Dosissteigerung hingegen keinen Effekt, wohl aber auf das Auftreten von Nebenwirkungen. Unter dem GLP-1/GIP-RA Tirzepatid fielen die Gewichtsabnahme (–24kg) und die HbA1c-Senkung sogar noch deutlicher aus.20 «Damit führen die hoch dosierten Medikamente fast zum gleichen Gewichtsverlust wie die bariatrische Chirurgie», stellte der Diabetologe fest.
Der Referent ging zudem auf ein zentrales Problem in der Betreuung geriatrischer Patientinnen und Patienten ein: Diese seien sehr häufig mangelernährt, selbst bei gleichzeitiger Adipositas.1 Vor diesem Hintergrund sprach er sich für den konsequenten Einsatz von SGLT2-Hemmern zum kardiorenalen Schutz aus. Gleichzeitig wies er darauf hin, dass Medikamente vermieden werden sollten, die den Appetit reduzieren, und besser DPP4-Hemmer eingesetzt werden sollten. Letztere hätten zudem den Vorteil, dass sie das HbA1c auch bei eingeschränkter eGFR senken.
Tripelkombination mit Finerenon besonders vielversprechend
Beobachtungsstudien mit über 87000 Patienten zeigten, dass vor allem die Dreifachkombination aus SGLT2-Hemmern, GLP1-RA und Finerenon besonders effektiv ist. In allen Endpunkten zeigte sie bessere Resultate als die Behandlung mit einem oder zwei Wirkstoffen.21 «Die Daten sprechen damit klar dafür, Menschen mit Typ-2-Diabetes neben Metformin auch diese drei Medikamente zu geben», so der Experte.
Quelle:
FOMF Diabetes Update Refresher, 6. bis 8. November 2025, Zürich
Literatur:
1 Gastaldi G et al.: Swiss recommendations of the Society for Endocrinology and Diabetes (SGED/SSED) for the treatment of type 2 diabetes mellitus (2023). Swiss Med Wkly 2023; 153: 40060 2 Zinman B et al.: Empagliflozin, cardiovascular outcomes, and mortality in type 2 siabetes. N Engl J Med 2015; 373: 2117-28 3 Marso SP et al.: Liraglutide and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2016; 375: 311-22 4 Verma S et al.: Pump, pipes, and filter: do SGLT2 inhibitors cover it all? Lancet 2019; 393: 3-5 5 Han Y et al.: Effect of metformin on all-cause and cardiovascular mortality in patients with coronary artery diseases: a systematic review and an updated meta-analysis. Cardiovasc Diabetol 2019; 18: 96 6 Rosenstock J et al.: Effect of linagliptin vs glimepiride on major adverse cardiovascular outcomes in patients with type 2 diabetes: The CAROLINA randomized clinical trial. JAMA 2019; 322: 1155-66 7 Selvin E et al.: Glycated hemoglobin, diabetes, and cardiovascular risk in nondiabetic adults. N Engl J Med 2010; 362: 800-11 8 Birkeland KI et al.: Heart failure and chronic kidney disease manifestation and mortality risk associations in type 2 diabetes: A large multinational cohort study. Diabetes Obes Metab 2020; 22: 1607-18 9 Alicic RZ et al.: Diabetic kidney disease: challenges, progress, and possibilities. Clin J Am Soc Nephrol 2017; 12: 2032-45 10 Pitt B et al.: Safety and tolerability of the novel non-steroidal mineralocorticoid receptor antagonist BAY 94-8862 in patients with chronic heart failure and mild or moderate chronic kidney disease: a randomized, double-blind trial. Eur Heart J 2013; 34: 2453-63 11Kolkhof P et al.: Nonsteroidal antagonists of the mineralocorticoid receptor. Curr Opin Nephrol Hypertens 2015; 24: 417-24 12 Agarwal R et al.: Cardiovascular and kidney outcomes with finerenone in patients with type 2 diabetes and chronic kidney disease: the FIDELITY pooled analysis. Eur Heart J 2022; 43: 474-84 13 Kerendia®, BAG Spezialitätenliste. Abrufbar unter: http://www.spezialitätenliste.ch 14 Perkovic V et al.: Effects of semaglutide on chronic kidney disease in patients with type 2 diabetes. N Engl J Med 2024; 391: 109-21 15 Boonman-de Winter LJ et al.: High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes. Diabetologia 2012; 55: 2154-62 16 McDonagh TA et al.: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2021; 42: 3599-726 17 Paul M et al.: Recommendations for early identification of heart failure in patients with diabetes: Consensus statement of the Swiss Society of Endocrinology and Diabetology and the Heart Failure Working Group of the Swiss Society of Cardiology. Swiss Med Wkly 2024; 154: 4000 18 McDonagh TA et al.: 2023 focused update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2023; 44: 3627-39 19 Rubino D et al.: Effect of continued weekly subcutaneous semaglutide vs placebo on weight loss maintenance in adults with overweight or obesity: the STEP 4 randomized clinical trial. JAMA 2021; 325: 1414-25 20 Jastreboff AM et al.: Tirzepatide once weekly for the treatment of obesity. N Engl J Med 2022; 387: 205-16 21 Neuen BL et al.: Estimated lifetime cardiovascular, kidney, and mortality benefits of combination treatment with SGLT2 inhibitors, GLP-1 receptor agonists, and nonsteroidal MRA compared with conventional care in patients with type 2 diabetes and albuminuria. Circulation 2024; 149: 450-62
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...