Multidisziplinäre Betreuung bei Adipositas: guter Start einer adäquaten Therapie
Autorin:
Dr. Verena Parzer1,2
1 1. Medizinische Abteilung mit Diabetologie, Endokrinologie und Nephrologie, Klinik Landstraße, Wien
2 Karl Landsteiner Institut für Adipositas und Stoffwechselerkrankungen, Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Adipositas ist eine chronische Erkrankung, die mit zahlreichen Begleiterkrankungen, erhöhter Mortalität, verminderter Lebensqualität sowie erheblichen gesellschaftlichen und ökonomischen Folgen einhergeht. Ein effektives Management erfordert ein individuelles, multiprofessionelles und langfristiges Betreuungskonzept, das über die reine Gewichtsreduktion hinausgeht und den gesundheitlichen Nutzen in den Vordergrund stellt.
Keypoints
-
Adipositas ist eine chronische Erkrankung und macht ein langfristiges Management notwendig.
-
Zusätzlich zur Basistherapie, der Lebensstilmodifikation, sollte die Notwendigkeit einer Pharmakotherapie oder auch einer metabolisch-bariatrischen Chirurgie geprüft werden.
-
Das vorrangige Therapieziel sollte in erster Linie der gesundheitliche Nutzen sein.
Für den Beginn einer Adipositastherapie bei Erwachsenen bietet sich das 5A-Modell („ask“, „assess“, „advise“, „agree“, „assist“) als strukturierter, praxisnaher Ansatz an.1
„Ask“
Menschen mit Adipositas sind häufig Diskriminierungen und Stigmatisierungen ausgesetzt – leider auch im Gesundheitswesen. Vor diesem Hintergrund kann es sinnvoll sein, vorab die Zustimmung der Patient:innen einzuholen, über das Körpergewicht zu sprechen. Im ersten Schritt sollte geklärt werden, ob die betroffene Person grundsätzlich bereit ist, über Adipositas zu sprechen und sich mit dem eigenen Körpergewicht auseinanderzusetzen.
„Weight bias“ und „Weight discrimination“ beeinträchtigen die Qualität der medizinischen Versorgung von Menschen mit Adipositas. „Weight bias“ bezeichnet negative Einstellungen und stereotype Annahmen gegenüber Menschen aufgrund ihres Körpergewichts. „Weight discrimination“ liegt vor, wenn der internalisierte „weight bias“, beispielsweise die Annahme mangelnder Disziplin, zur konkreten Benachteiligung im Behandlungsprozess führt.2 Menschen mit Adipositas erleben häufig geringere Empathie, sind mit kürzeren Gesprächszeiten, einer Reduktion komplexer medizinischer Probleme auf das Gewicht, einer weniger präzisen Diagnostik sowie einer geringeren Therapieintensität konfrontiert.3 Gewichtsvorurteile und -diskriminierung erhöhen die psychische Belastung von Menschen mit Adipositas und sind mit einem erhöhten Risiko für Depressionen und gestörtes Essverhalten sowie nachweislich mit einer schlechteren medizinischen Versorgung und Prognose verbunden.2,4 Menschen mit Adipositas haben – wie alle Patient:innen – Anspruch auf eine evidenzbasierte medizinische Versorgung.
In der Gesprächsführung können Elemente des „motivational interviewing“ hilfreich sein, etwa das Formulieren von Beobachtungen und Sorgen sowie offenen Fragen. Das Einholen der Zustimmung sollte im Sinne eines „shared decision making“ erfolgen. Zusätzlich ist auf ein angemessenes Gesprächssetting mit angemessener Ausstattung zu achten, etwa adäquate Stühle oder geeignete Blutdruckmanschetten.
„Assess“
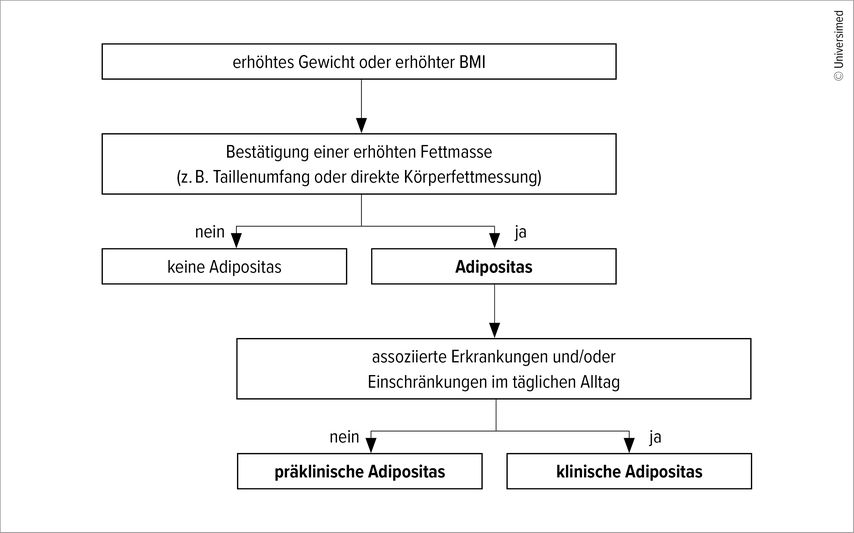
Im weiteren Verlauf ist die Diagnose der Adipositas zu stellen und der Schweregrad der Erkrankung zu bestimmen. Bei erhöhtem Körpergewicht oder BMI sollte zur Bestätigung einer erhöhten Fettmasse ein zusätzliches anthropometrisches Maß, etwa der Taillenumfang, oder, falls verfügbar, eine direkte Körperfettmessung herangezogen werden (Abb.1). Weiters ist zu prüfen, ob Adipositas-assoziierte Begleiterkrankungen oder funktionelle Einschränkungen im Alltag vorliegen. In diesem Fall spricht man von einer klinischen Adipositas, ansonsten handelt es sich um eine präklinische Adipositas.5 Eine ausführliche Anamnese sollte auch zur Klärung möglicher Ursachen der Gewichtszunahme dienen. Die Genese der Adipositas ist multifaktoriell: Genetische Prädisposition, Ernährungs- und Bewegungsverhalten, Stress, Schlafmangel, Schichtarbeit, somatische und psychische Begleiterkrankungen, Medikamente und vieles mehr können dazu beitragen.6 Darüber hinaus sollten potenzielle Barrieren einer Gewichtsreduktion sowie die individuellen Ziele der Patient:innen erhoben werden.
„Advise“
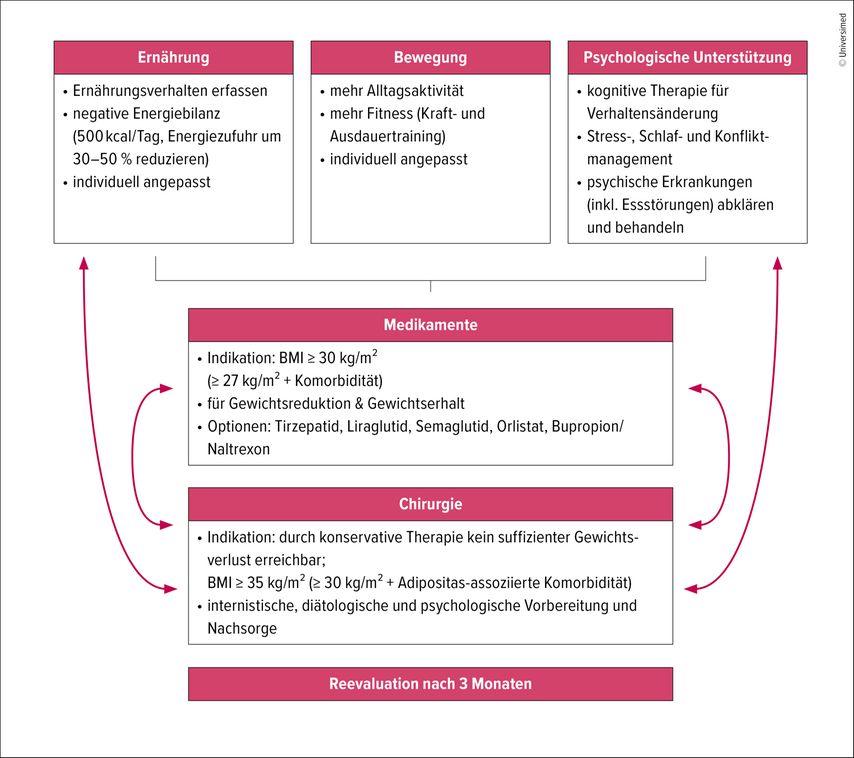
Personen mit Übergewicht oder Adipositas sollen umfassend über ihr individuelles Gesundheitsrisiko sowie über die verfügbaren Behandlungsoptionen aufgeklärt werden. Vorteile, Nachteile und potenzielle Risiken der jeweiligen Therapieoptionen sind transparent zu besprechen. Dabei ist auch auf die persönlichen Präferenzen der Patient:innen einzugehen. Da Adipositas eine chronische Erkrankung darstellt, ist eine langfristige, kontinuierliche Betreuung erforderlich (Abb.2). Die Grundlage der Therapie bildet die Lebensstilmodifikation, bestehend aus Ernährungs-, Bewegungs- und verhaltensorientierten Maßnahmen. Ergänzend sollte, abhängig vom Schweregrad der Adipositas und unter Berücksichtigung assoziierter Begleiterkrankungen, die Möglichkeit einer Pharmakotherapie oder bei schwereren Verlaufsformen einer metabolisch-bariatrischen Chirurgie evaluiert werden.1 Ab einem BMI ≥30kg/m2 bzw. ≥27kg/m2 bei Vorliegen mindestens einer Gewichts-assoziierten Begleiterkrankung kann der Einsatz einer Pharmakotherapie in Betracht gezogen werden. Zur medikamentösen Behandlung der Adipositas stehen als orale Therapieoptionen Orlistat (Xenical®, Alli®) sowie Bupropion/Naltrexon (Mysimba®) zur Verfügung. Aufgrund der im Vergleich geringeren erzielbaren Gewichtsreduktion und des ungünstigeren Verträglichkeitsprofils spielen diese Substanzen in der klinischen Praxis jedoch eine untergeordnete Rolle gegenüber den deutlich wirksameren Inkretinmimetika. Zu dieser Substanzgruppe zählen die GLP-1-Rezeptoragonisten Liraglutid (Saxenda®), das einmal täglich subkutan appliziert wird, sowie Semaglutid (Wegovy®) und der duale GLP-1-/GIP-Rezeptoragonist Tirzepatid (Mounjaro®), die jeweils einmal wöchentlich subkutan verabreicht werden. Zu den häufig, insbesondere zu Therapiebeginn, auftretenden gastrointestinalen Nebenwirkungen zählen Übelkeit, Erbrechen, Völlegefühl oder abdominelle Beschwerden. Um diese zu minimieren, sollte die Therapie mit der niedrigsten Startdosis begonnen werden. Abhängig von Verträglichkeit und individuellem Therapieansprechen kann die Dosis schrittweise bis zur jeweiligen Maximaldosis titriert werden (Liraglutid 3,0mg täglich s.c., Semaglutid 2,4mg einmal wöchentlich s.c., Tirzepatid 15mg einmal wöchentlich s.c.). In der „SCALE Obesity and Prediabetes“-Studie führte Liraglutid 3,0 mg bei Menschen mit Übergewicht und Adipositas zu einem mittleren Gewichtsverlust von etwa 8%.7 In der STEP-1-Studie wurde unter Semaglutid 2,4mg bei Patient:innen mit Adipositas eine durchschnittliche Gewichtsreduktion von 14,9% erreicht.8 Unter Tirzepatid wurde in der SURMOUNT-1-Studie bei Adipositas sogar eine mittlere Gewichtsreduktion von 20,9% beobachtet.9 Nach Absetzen der Pharmakotherapie kommt es in Studien innerhalb eines Jahres zu einer Wiederzunahme von etwa zwei Dritteln des zuvor verlorenen Körpergewichts, sodass in den meisten Fällen von einer langfristigen medikamentösen Therapie auszugehen ist. Der Therapieerfolg sollte nach 12 Wochen überprüft werden, wobei eine Gewichtsreduktion von mehr als 5% des Ausgangsgewichts als klinisch relevantes Ansprechen gilt. Zu den wesentlichen Barrieren der Pharmakotherapie der Adipositas zählen die fehlende Kostenübernahme durch die Krankenkassen und die daraus resultierenden hohen Therapiekosten für die Patient:innen.
„Agree“
Praxistipp
Für ein strukturiertes Vorgehen bei der Behandlung von Adipositas kann das 5A-Modell („ask“, „assess“, „advise“, „agree“, „assist“) herangezogen werden.Es ist wichtig, realistische Therapieziele gemeinsam mit den Patient:innen zu definieren und konkrete Maßnahmen zu formulieren. Dabei sollte der Fokus nicht ausschließlich auf der Gewichtsreduktion liegen, sondern insbesondere auf der Verbesserung der Begleiterkrankungen, der körperlichen Leistungsfähigkeit sowie der Steigerung des Wohlbefindens und der Lebensqualität. Als Ziel der Gewichtsreduktion kann je nach Schweregrad der Adipositas initial eine Reduktion von 0,25 bis 1kg pro Woche bzw. insgesamt 5–10% des Ausgangsgewichts innerhalb von sechs Monaten vereinbart werden.
„Assist“
Zur Überwindung etablierter Verhaltensmuster und zur Integration neuer Ernährungs- und Bewegungsgewohnheiten in den Alltag ist die Unterstützung aller beteiligten Fachkräfte erforderlich. Soweit möglich, sollten auch Bezugspersonen in den Prozess miteinbezogen werden. Bei den ärztlichen Verlaufskontrollen sollte der Fokus nicht nur auf der Gewichtsreduktion, sondern vor allem auf der Verbesserung von Begleiterkrankungen, der Verhinderung von Endorganschäden sowie der Verbesserung der Funktionalität, Fitness und des Wohlbefindens liegen. Das langfristige Ziel ist der Erhalt des erreichten Körpergewichts, was aufgrund physiologischer Gegenregulationsmechanismen häufig eine besondere Herausforderung darstellt.
Adipositas ist eine chronische, komplexe Erkrankung mit multifaktorieller Genese, die ein individuelles und multiprofessionelles Management erfordert. Im Mittelpunkt der Therapie steht der gesundheitliche Benefit. Eine umfassende Abklärung und Behandlung begleitender Erkrankungen sollen stattfinden. Adipositas erfordert ein langfristiges, kontinuierliches Betreuungs- und Therapiekonzept.
Literatur:
1 Brix JM: Konsensuspapier der Österreichischen Adipositasgesellschaft (ÖAG). Wien klin Wochenschr 2025; 137(5): 167-217 2 Nadolsky K et al.: American Association of Clinical Endocrinology Consensus Statement: addressing stigma and bias in the diagnosis and management of patients with obesity/adiposity-based chronic disease and assessing bias and stigmatization as determinants of disease severity. Endocrine Pract 2023; 29(6): 417-27 3 Telo GH et al.: Obesity bias: How can this underestimated problem affect medical decisions in healthcare? A systematic review. Obesity Rev 2024; 25(4): e13696 4 Figueroa DG et al.: Weight stigma and mental health symptoms: mediation by perceived stress. Front Psychiatry 2025; 16: 1587105 5 Rubino F et al.: Definition and diagnostic criteria of clinical obesity. Lancet Diabetes Endocrinol 2025; 13(3): 221-62 6 Masood B, Moorthy M: Causes of obesity: a review. Clin Med 2023; 23(4): 284-91 7 Pi-Sunyer X et al.: A randomized, controlled trial of 3.0mg of Liraglutide in weight management. New Engl J Med 2015; 373(1): 11-22 8 Wilding JPH et al.: Once-weekly Semaglutide in adults with overweight or obesity. N Engl J Med 2021; 384(11): 989-1002 9 Jastreboff AM et al.: Tirzepatide once weekly for the treatment of obesity. N Engl J Med 2022; 387(3): 205-16
Das könnte Sie auch interessieren:
Wie oft wird Diabetes nicht oder spät erkannt?
Im Allgemeinen wird von einer hohen Dunkelziffer an Personen mit undiagnostiziertem Typ-2-Diabetes ausgegangen. Ein Teil davon sind von Ärzten „übersehene“ Fälle. Eine von der University ...
Neue Studiendaten zu Typ-2-Diabetes und Lebensstil
Dass gesunde Ernährung und Bewegung das Diabetesrisiko sowie verschiedene Risiken von Patienten mit Diabetes senken, ist seit Langem bekannt. Und das Detailwissen zur Bedeutung von ...
Diabetes erhöht das Sturzrisiko deutlich
Eine dänische Studie kommt zu dem Ergebnis, dass sowohl Patienten mit Typ-1- als auch Patienten mit Typ-2-Diabetes öfter stürzen und häufiger Frakturen erleiden als Menschen aus einer ...