Screening psychosozialer Faktoren in der Schmerzmedizin
Autoren:
Prof. Dr. Martin grosse Holtforth1,2
Tobias Oliver Boschung, MSc1
1Universitätsklinik für Neurologie
Inselspital, Universitätsspital Bern
2Abteilung für Klinische Psychologie und Psychotherapie, Universität Bern
E-Mail: martin.grosse@unibe.ch
Psychosoziale Faktoren beeinflussen in Interaktion mit biologischen Faktoren die Entstehung, Chronifizierung und Aufrechterhaltung von Schmerzen und sollten deshalb frühzeitig erfasst werden, um eine Therapie gezielt planen zu können.
Relevante psychosoziale Faktoren für die Entstehung und Aufrechterhaltung chronischer Schmerzen interagieren auf vielfältige Weise mit biologischen Faktoren, sodass diese möglichst früh nach Auftreten der Schmerzen zusammen mit biologischen Risikofaktoren erfasst werden sollten, um sie für die differenzielle Indikation und Therapieplanung verwenden zu können.1 Psychosoziale Risikofaktoren begünstigen die Entstehung und Chronifizierung von Schmerzen und werden in der Literatur allgemein als Yellow Flags bezeichnet.2 In der Schmerztherapie sollten aber nicht nur Risikofaktoren, sondern auch individuelle Ressourcen zur Bewältigung der Schmerzen erfasst werden. Generell lassen sich relevante psychosoziale Faktoren in schmerzspezifische Faktoren, generell gesundheits- und krankheitsspezifische Faktoren sowie allgemeine psychologische und soziale Faktoren unterteilen.3
Als psychologische Ressourcen verstehen wir alle Aspekte des Verhaltens, Erlebens und der Lebenssituation, die Patient:innen nutzen können, um ihre Grundbedürfnisse zu befriedigen,4 und somit mit Wohlbefinden und Gesundheit im Zusammenhang stehen. Davon ausgehend, dass chronische Schmerzen die Befriedigung psychologischer Grundbedürfnisse auf vielfältige Weise bedrohen,5 wird also alles relevant, das Patient:innen bei der Bewältigung chronischer Schmerzen unterstützen kann. Beispiele für solche psychosozialen Ressourcen sind Fähigkeiten, Wissen, körperliche Stärken, Gewohnheiten, Umgangsformen, Interessen, Wünsche, Ziele, zwischenmenschliche Beziehungen und natürlich auch Geld und Besitz.6 Oftmals kann auch die geringe Ausprägung eines Risikofaktors als Ressource betrachtet werden beziehungsweise das Fehlen von Ressourcen als Risikofaktor. Im Kontext der Schmerzbewältigung häufig genannte Ressourcen und Schutzfaktoren sind Schmerzakzeptanz, schmerzspezifische Selbstwirksamkeit oder auch generell eine stark ausgeprägte soziale Unterstützung (s.u.).
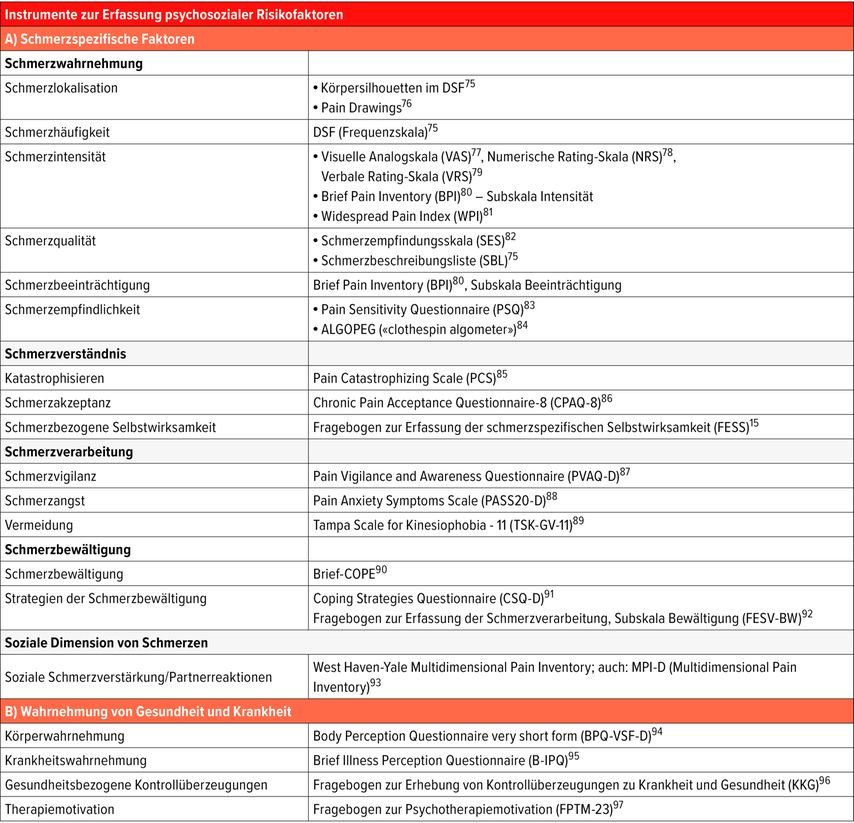
Im Folgenden werden wir gängige Instrumente zur effizienten Erfassung dieser psychosozialen Faktoren aufführen (Tab.1). Abschliessend werden wir drei multidimensionale Screeninginstrumente nennen, die mehrere Konstrukte innerhalb eines Fragebogens erfassen. Die Auswahl der Instrumente war durch den Einfluss effizienter Instrumente und Screening-Tools zur Identifikation von Risikofaktoren und Ressourcen in der klinischen Praxis motiviert und soll eine personalisierte Indikation und Therapieplanung (IMST) unterstützen.
Schmerzspezifische Faktoren
Schmerzspezifische psychosoziale Faktoren können generell unterteilt werden in Schmerzwahrnehmung, Schmerzverständnis, Schmerzverarbeitung, Schmerzbewältigung und soziale Dimension von Schmerzen.
-
Schmerzwahrnehmung umfasst verschiedene Beschreibungsdimensionen der erlebten Schmerzen wie Lokalisation (wo?), Häufigkeit (wie oft?), Intensität (wie stark?), Qualität (wie?) und Beeinträchtigung (wie einschränkend?) sowie die generelle Schmerzempfindlichkeit (Schmerzsensitivität).
-
Schmerzverständnis erfasst, als wie bedrohlich und überwältigend Patient:innen den Schmerz empfinden (Katastrophisieren), wie sehr sie bereit sind, den Schmerz zuzulassen (Schmerzakzeptanz), und wie sehr sie glauben, das Leben trotz Schmerzen meistern zu können (schmerzbezogene Selbstwirksamkeit). Ein katastrophisierendes Schmerzverständnis kann sich in Grübeln, Vergrösserung der Schmerzen und Gefühlen der Hilflosigkeit gegenüber den Schmerzen äussern.7 In empirischen Studien ist Schmerzkatastrophisieren konsistent mit höherer Schmerzintensität, mehr Beeinträchtigung sowie psychischer Belastung wie Angst und Depressionen assoziiert.8,9Schmerzakzeptanz beschreibt die «Bereitschaft, Schmerzen zuzulassen, ohne ständig zu versuchen, sie zu kontrollieren oder zu vermeiden, und sich weiterhin an wichtigen Lebensaktivitäten zu beteiligen».10 Metaanalysen zeigen, dass eine höhere Schmerzakzeptanz geringere Einschränkungen im Alltag, weniger erlebte Beeinträchtigung, eine geringere Depressivität sowie ein besseres Wohlbefinden vorhersagt.11–13 Dazu passend sind Verbesserungen in der Schmerzakzeptanz in einer Therapie mit besseren Ergebnissen verbunden.14Schmerzbezogene Selbstwirksamkeit bezeichnet die erlebte Gewissheit, Herausforderungen im Umgang mit den Schmerzen aus eigenen Kräften meistern zu können.15 Eine hohe schmerzspezifische Selbstwirksamkeit kann als Schutzfaktor für die psychische Gesundheit verstanden werden.16,17
-
Eine ungünstige Schmerzverarbeitung kann sich in einer übersteigerten Aufmerksamkeit für Schmerzreize äussern (Schmerzvigilanz), in einer Angst vor erneuten oder verstärkten Schmerzen (Schmerzangst) und in der Vermeidung von schmerzauslösenden Bewegungen und Aktivitäten (Kinesiophobie). Eine solche schmerzspezifische Angst und Vermeidung kann zu körperlicher Inaktivität führen und ist mit stärkerer Schmerzempfindlichkeit (s.u.) sowie zunehmenden funktionellen Einschränkungen verbunden.18
-
Patient:innen entwickeln verschiedene Methoden, um mit ihren Schmerzen zurechtzukommen (Schmerzbewältigung). Strategien zur Bewältigung von Schmerzen und deren Folgen können kognitiv, emotional und/oder verhaltensbezogen sein. Diese Strategien decken sich teilweise mit Arten der Schmerzverarbeitung (s.o.). Hilfreiche (adaptive) Strategien zielen darauf ab, den Schmerz zu beeinflussen oder trotz Schmerzen handlungsfähig zu bleiben,19 was zum Beispiel durch regelmässige Bewegung19 oder eine kognitive Neubewertung erreicht werden kann.20 Adaptive Strategien gehen in der Regel mit geringerer Depressivität, besserem körperlichem Funktionieren und höherem psychischem Wohlbefinden einher.20 Passive bzw. maladaptive Strategien, wie Katastrophisieren, Vermeiden, Ignorieren, oder ein selbstberuhigendes, aber nicht problemlösendes Denken («comforting thinking») gehen mit einem Kontrollverlust und einer stärkeren Dominanz der Schmerzen im Alltag einher.19 Entsprechend sind sie mit höherer Schmerzintensität, stärkerer psychischer Belastung und einer geringeren Anpassungsfähigkeit verbunden.20
-
Auch die Wahrnehmung, wie andere Personen (Partner:innen, andere Personen aus dem sozialen Umfeld) mit den eigenen Schmerzen umgehen, bestimmt die Befindlichkeit von Schmerzpatient:innen (soziale Dimension von Schmerzen). Dieser Umgang betrifft sowohl die generelle Unterstützung des Patienten/der Patientin als auch möglicherweise die Verstärkung problematischen Schmerzverhaltens. Reaktionen von Partner:innen auf die eigenen Schmerzen können sehr unterschiedliche Folgen haben. Beispielsweise fühlen sich auch Partner:innen stärker belastet, wenn Patient:innen ihr Schmerzerleben häufiger zeigen, was die Beziehungsqualität beeinträchtigen kann und mit weniger unterstützenden sowie mehr negativen Reaktionen verbunden ist.21 Entsprechend zeigen Angehörige mehr unterstützendes Verhalten wie Empathie tendenziell bei geringerer Schmerzintensität und besserer psychischer Belastbarkeit des Patienten/der Patientin, während stärkere Schmerzen und stärkere Belastung der Betroffenen mit übermässiger oder gar invalidierender Fürsorge verbunden sind.22 Welche Wirkung eine bestimmte Reaktion letztlich hat, hängt jedoch entscheidend davon ab, wie Patient:innen das Verhalten ihrer Partner:innen interpretieren.23
Wahrnehmung von Gesundheit und Krankheit
Auch allgemeinere Konzepte von Gesundheit und Krankheit wie zum Beispiel die Wahrnehmung des eigenen Körpers, von Krankheit generell oder die Überzeugung, selbst Kontrolle über Gesundheit und Krankheit zu haben, spielen eine Rolle für den Umgang mit chronischen Schmerzen.
Körperwahrnehmung: Die Fähigkeit, innere Körperzustände wie Herzfrequenz oder gastrointestinale Veränderungen wahrzunehmen und zu verarbeiten, wird als Interozeption definiert, was wir hier als Körperwahrnehmung definieren. Menschen mit chronischen Schmerzen scheinen insgesamt innere Körpersignale weniger genau wahrnehmen zu können, geben aber zugleich an, ihre Aufmerksamkeit stärker auf körperliche Empfindungen zu richten.24 Dieses Muster scheint sich jedoch nicht bei allen Betroffenen in gleicher Weise zu zeigen. Oliveira et al. identifizierten in einer Clusteranalyse drei verschiedene Typen der Schmerzwahrnehmung mit unterschiedlich ausgeprägten interozeptiven Fertigkeiten – ein Profil mit ausgeprägten, eines mit geringen und eines mit gemischten (teils guten, teils mangelhaften) Fertigkeiten.25 Diese Gruppen unterschieden sich unter anderem in depressiven Symptomen sowie in schmerzbezogenen psychologischen Faktoren wie Selbstwirksamkeit, Katastrophisieren und Kinesiophobie voneinander.25
Krankheitswahrnehmung beschreibt die Art, wie eine Person ihre Schmerzerkrankung versteht bzw. erklärt, und gilt dann als ungünstig, wenn die Person sich durch die Krankheit als sehr bedroht empfindet, sie erwartet, dass die Krankheit lange andauern wird, sie starke emotionale Reaktionen zeigt und sie sich als sehr machtlos gegenüber der Krankheit erlebt.26 Entsprechend nehmen Menschen mit chronischen Schmerzen ihre Erkrankung häufig als lang anhaltend, schwer kontrollierbar und mit erheblichen negativen Konsequenzen für ihr Leben verbunden wahr, was mit emotionaler Belastung, Angst und depressiven Symptomen einhergeht.27,28
Gesundheitsbezogene Kontrollüberzeugungen beziehen sich darauf, wie stark eine Person glaubt, die eigene Gesundheit beeinflussen zu können. Es kann zwischen internen und externen Überzeugungen unterschieden werden.29 Patient:innen mit hohen internalen Kontrollüberzeugungen zu Behandlungsbeginn zeigten im Verlauf einer multidisziplinären Therapie grössere Reduktionen der Schmerzintensität.30 Hingegen waren der Glaube, dass andere oder der Zufall die Gesundheit bestimmen (externe Kontrollüberzeugungen), mit passiveren Bewältigungsstrategien und einer stärkeren psychischen Belastung assoziiert.31
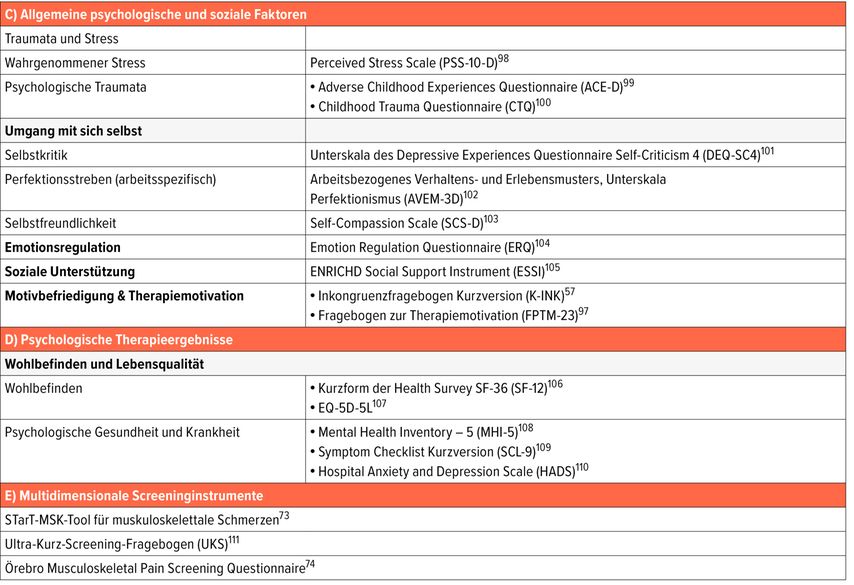
Allgemeine psychologische und soziale Faktoren
Einige nicht schmerzspezifische psychologische Faktoren spielen ebenfalls eine wesentliche Rolle für die Entstehung und Aufrechterhaltung chronischer Schmerzen, wie zum Beispiel traumatische Vorerfahrungen, aktueller und chronischer Stress, verschiedene Aspekte des Umgangs mit sich selbst, Umgang mit Emotionen sowie die soziale Unterstützung.
Stress und psychologische Traumata
Stress wird von der Weltgesundheitsorganisation (WHO) definiert als «ein Zustand von Sorge oder geistiger Anspannung, der durch eine schwierige Situation verursacht wird».32 Die Beziehung zwischen Schmerz und Stress ist komplex, bidirektional und umfasst sowohl physiologische als auch psychologische Mechanismen.33 Während akuter Stress kurzfristig sogar eine analgetische Wirkung entfalten kann,34 beeinträchtigt chronischer psychologischer Stress die Schmerzverarbeitung und begünstigt zusammen mit traumatischen Kindheitserfahrungen die Entstehung und Aufrechterhaltung chronischer Schmerzen.35,36 Entsprechend leiden über die Hälfte der Patient:innen mit posttraumatischer Belastungsstörung (PTBS) auch unter chronischen Schmerzen, bis zur Hälfte der Patient:innen mit chronischen Schmerzen erfüllen auch die Kriterien für eine PTBS, und Betroffene mit dieser Komorbidität berichten über höhere Schmerzintensität, grössere funktionelle Beeinträchtigung und stärkere emotionale Belastung als Patient:innen mit nur einer der beiden Störungen.37,38
Umgang mit sich selbst – Selbstfreundlichkeit und Selbstkritik
Starke Selbstkritik und übermässiger Perfektionismus gelten in der klinischen Psychologie als transdiagnostische Risikofaktoren für die Entstehung und Aufrechterhaltung psychischer Störungen.39,40 Auch bei Patient:innen mit chronischen Schmerzen sind übersteigerte Selbstkritik und Perfektionismus verbunden mit höherer Schmerzintensität, grösserer Funktionsbeeinträchtigung sowie einem schlechteren psychischen Wohlbefinden bzw. einem höheren Risiko für Depressionen41 und stehen mit schlechteren Erfolgen multidisziplinärer Behandlung im Zusammenhang.42
Ein Beispiel für einen positiven Umgang mit sich selbst ist die Freundlichkeit zu sich selbst (Selbstfreundlichkeit), die besonders in für die Person schwierigen Momenten wichtig werden kann.43 Selbstfreundlichkeit ist bei Menschen mit chronischen Schmerzen mit geringerer depressiver Symptomatik, weniger psychischer Belastung, geringerer Schmerzbeeinträchtigung und höherer Selbstwirksamkeit verbunden, während ein sehr kritischer Umgang mit sich selbst mit ungünstigeren psychischen Outcomes einhergeht.44,45
Emotionsregulation
Emotionsregulation betrifft «die Prozesse, durch die Individuen beeinflussen, welche Emotionen sie haben, wann sie diese haben und wie sie diese Emotionen erleben und ausdrücken».46 Zwei Strategien zum Umgang mit der Schmerzerfahrung wurden bei Patient:innen mit chronischen Schmerzen besonders häufig untersucht: kognitive Neubewertung («reappraisal») und emotionale Unterdrückung («suppression»). Während kognitive Neubewertung allgemein als adaptiv gilt und empirisch mit Behandlungsergebnissen zusammenhängt, gilt emotionale Unterdrückung als ungünstige Strategie mit schlechteren Therapieergebnissen.47–49 Neuere Perspektiven betonen aber, dass keine Strategie per se adaptiv oder maladaptiv ist, sondern es darauf ankommt, wie flexibel und situationsangemessen Strategien eingesetzt werden.50
Soziale Unterstützung
Soziale Unterstützung betrifft die Überzeugung einer Person, geliebt und geschätzt zu werden, und umfasst sowohl die subjektive Wahrnehmung, dass bei Bedarf Unterstützung verfügbar ist, als auch die tatsächlich erhaltene Hilfe.51 Entsprechend berichten Patient:innen bei mehr subjektiver sozialer Unterstützung eine bessere Lebensqualität und weniger emotionale Belastung.52,53 Im Umgang mit Stressoren wie chronischen Schmerzen zeigt sich soziale Unterstützung als Schutzpuffer, der Patient:innen dabei unterstützen kann, belastende Situationen neu zu bewerten und aktiv zu bewältigen.54 Andere soziale Faktoren wie z.B. die selbst wahrgenommene Fähigkeit, an üblichen sozialen Rollen teilnehmen zu können, sagen ebenfalls eine geringere Beeinträchtigung durch Schmerzen vorher.55
Motivbefriedigung
Als transdiagnostischer Risikofaktor für die Entstehung und Aufrechterhaltung psychischer Probleme und Störungen kann eine mangelnde Befriedigung psychologischer Grundbedürfnisse nach Bindung, Kontrolle, Wert und damit zusammenhängenden Motiven (motivationale Inkongruenz) verstanden werden.56,57 Chronische Schmerzen können die Bedürfnisbefriedigung erschweren. So zeigten Patient:innen mit chronischem primärem Schmerz zu Beginn einer stationären multimodalen Schmerztherapie höhere Inkongruenzwerte als Gesunde, was mit höherer Schmerzintensität, Schmerzbeeinträchtigung und psychischer Belastung assoziiert ist.5
Therapiemotivation
Therapiemotivation kann definiert werden als die Motivation des/der Betroffenen, sich in seine/ihre psychologische Behandlung einzubringen.58 Generell zeigt sich, dass eine höhere psychotherapeutische Motivation vor einer Schmerzbehandlung mit geringerer Schmerzintensität, weniger depressiven Symptomen und niedrigerer psychischer Gesamtbelastung nach der Therapie verbunden ist.59 Besonders die Komponente der Hoffnung, also geringe Hoffnungslosigkeit, und weniger Behandlungsskepsis sagten Verbesserungen in psychischer Belastung und Schmerzbeeinträchtigung zuverlässig vorher. Andere Aspekte der Motivation wie Eigeninitiative oder Wissen über psychologische Behandlung zeigten keinen prädiktiven Wert für Therapieergebnisse, und keine Motivationskomponente sagte die Schmerzintensität nach der Behandlung voraus.60
Schmerzspezifische psychologische Muster/Persönlichkeit
In der Praxis der Schmerzbehandlung werden häufig zwei verschiedene schmerzspezifische Persönlichkeiten diskutiert, zu denen differenzielle Behandlungsempfehlungen gegeben werden: die Pain-Prone Personality und die Action-Prone Personality. Danach beschreibt die Pain-Prone Personality ein Muster von Selbstkritik, emotionaler Unterdrückung, Hilflosigkeit, passiven Bewältigungsstrategien (Rückzug, Schonung), starkem Katastrophisieren und höherer Depressivität.61 Die Action-Prone Personality bezeichnet hingegen ein psychologisches Muster von übermässiger Aktivität, starken Kontrollwünschen, starker Leistungsorientierung, Schwierigkeiten, eigene Grenzen wahrzunehmen bzw. Erholung zuzulassen, und überaktiven Bewältigungsanstrengungen, was mit chronischer Überlastung und Erschöpfung verbunden sei.62 Während die Behandlungsfoci bei Pain-Prone Personality häufig eine Kombination von Aktivierung, emotionaler Exposition sowie Förderung von Achtsamkeit, Selbstwirksamkeit und Emotionsausdruck sind, fokussiert die Behandlung von Personen mit einem Action-Prone-Muster auf Entspannung, Entschleunigung und Förderung von Körperwahrnehmung, Stressregulation, Selbstfürsorge und Erholungskompetenz. Für die Erfassung dieser Muster bzw. Persönlichkeitstypen existiert aber kein eigenes psychometrisches Instrument, sondern sie ergibt sich aus der Zusammenführung verschiedener Einzelmessungen. Neuere Studien zur Persönlichkeit von Patient:innen mit chronischem Schmerz finden eine Kombination von höherer Schadensvermeidung («harm avoidance»; Tendenz zu Ängstlichkeit, Pessimismus, Kritikempfindlichkeit und hohem Bedürfnis nach Bestätigung) und geringerer Selbststeuerung («low self-directedness»; Schwierigkeiten bei Definition und Festlegung sinnvoller Ziele, geringe Motivation und Probleme bei adaptiver Bewältigung) als auffälligste Persönlichkeitsmerkmale von Menschen, die unter verschiedenen Arten chronischer Schmerzzustände leiden (Fibromyalgie, Kopfschmerzen/Migräne, Erkrankungen des Bewegungsapparats etc.).
Psychologische Therapieergebnisse
Um der Heterogenität in der Schmerzforschung und den Anforderungen des biopsychosozialen Modells gerecht zu werden, wurden internationale Initiativen ins Leben gerufen, die sogenannte Core Outcome Sets (COS) definieren, also einen Mindestsatz relevanter Ergebnisbereiche. Die Empfehlungen der Initiative on Methods, Measurement, and Pain Assessment in Clinical Trials (IMMPACT) sowie insbesondere die neueren Konsensempfehlungen der VAPAIN-Initiative (Validation and Application of a Patient Relevant Core Set of Outcome Domains to Assess Multimodal Pain Therapy) gelten als Goldstandard für die multidimensionale Ergebnisbewertung in der Schmerzforschung. Diese COS stellen sicher, dass wesentliche Aspekte des Lebens von Schmerzpatient:innen erfasst werden, und tragen dadurch wesentlich zur Vergleichbarkeit klinischer Studien bei. Als zentralen Bezugsrahmen empfehlen sie die Erfassung von Zustand und Veränderung in folgenden Kernbereichen: Schmerz (Intensität, Häufigkeit, Beeinträchtigung), körperliches Funktionieren, psychische Symptome, Wohlbefinden, (gesundheitsbezogene) Lebensqualität, emotionales Funktionieren, Zufriedenheit mit sozialen Rollen und Aktivitäten und Produktivität. Als Masse der Veränderung und des Therapieerfolges im engeren Sinne werden globale Verbesserung, Zufriedenheit mit der Behandlung, unerwünschte Nebeneffekte der Behandlung sowie Therapieabbruch genannt.63,64 Wir präsentieren im folgenden eine Auswahl verschiedener psychologischer Therapieergebnisse, die sich in unserer klinischen Praxis bewährt hat.
Wohlbefinden und Lebensqualität
Wohlbefinden und Lebensqualität können sowohl körperlich als auch psychisch empfunden und gemessen werden. Körperlich betrifft dies Bereiche wie die allgemeine körperliche Funktionsfähigkeit oder die allgemeine Gesundheitswahrnehmung und psychisch die allgemeine Vitalität oder das allgemeine psychische Wohlbefinden, was sich darin äussert, ob die Person sich selbstständig bewegen, für sich selbst sorgen, verschiedene Aktivitäten in Arbeit, Familie oder Freizeit wahrnehmen kann oder Missempfindungen hat wie körperliche Schmerzen oder Niedergeschlagenheit erlebt. Menschen mit chronischen Schmerzen berichten über eine stark reduzierte gesundheitsbezogene Lebensqualität (HRQoL), die vergleichbar mit der von Patient:innen mit fortgeschrittenem Krebs in der Palliativversorgung ist.65 Die Einschränkungen betreffen sowohl körperliche als auch psychische und soziale Lebensbereiche.66
Psychologische Gesundheit und Krankheit
Wahrscheinliche psychische Erkrankungen bzw. entsprechende psychische Symptome können mehr oder weniger detailliert als generelle Wahrscheinlichkeit, als Screening einer weiten Palette psychischer Symptome oder gezielt für einzelne Symptombereiche wie Ängstlichkeit oder Depressivität erfasst werden. Zwischen chronischen Schmerzen und psychischen Symptomen wie Angst oder Depressionen besteht wie bei Stress ein komplexer, bidirektionaler Zusammenhang.67,68 Dementsprechend sind etwa 40% aller chronischen Schmerzpatient:innen komorbid von Depressions- und Angststörungen betroffen.69 Epidemiologische Daten zeigen, dass früh einsetzende und multiple komorbide psychische Störungen das Risiko, später chronische Rücken- oder Nackenschmerzen zu entwickeln, deutlich erhöhen.70 Umgekehrt steigern chronische Schmerzen das Risiko, später Depressionen oder Angststörungen zu entwickeln.71 Diese Effekte sind dabei dosisabhängig: Je mehr Körperstellen von chronischen Schmerzen betroffen sind, desto höher ist die Wahrscheinlichkeit für psychische Folgeerkrankungen.72
Multidimensionale Screeninginstrumente
Multidimensionale Screeninginstrumente eignen sich besonders gut dafür, möglichst früh in der Behandlung niederschwellig und mit wenigen Fragen (Items) eine Vielzahl wichtiger Risikofaktoren der Chronifizierung von Schmerzen gleichzeitig zu erfassen. Dazu gehören das bereits bei Streitberger1 erwähnte STarT-MSK-Tool für muskuloskelettale Schmerzen, welches neben Schmerzintensität und funktionellen Beeinträchtigungen auch psychologische Faktoren wie Depressivität, Angst-Vermeidung oder Erwartungen bezüglich der Beschwerdedauer sowie Fragen zur Chronizität und Komorbiditäten erfasst.73 Anschliessend erlaubt das Tool eine Einteilung der Patient:innen in drei prognostische Kategorien: ein niedriges, mittleres oder hohes Risiko für einen ungünstigen Krankheitsverlauf, womit sichergestellt werden kann, dass Patient:innen frühzeitig die für sie bestgeeignete Behandlung erhalten. Mit dem Ultra-Kurz-Screening-Fragebogen, einem weiteren multidimensionalen Screeninginstrument, können neben Schmerzstärke und Beeinträchtigung auch psychische Komorbiditäten wie Angst und Depressivität sowie soziale, berufliche Belastungen und die Therapiemotivation erhoben werden. Der Örebro Musculoskeletal Pain Screening Questionnaire erfasst schliesslich Schmerzlokalisation, Schmerzintensität, funktionale Fähigkeiten und Beeinträchtigungen, Angstvermeidungsüberzeugungen und Depressivität.74 Welches dieser Instrumente genutzt wird, sollte individuell unter Einbeziehung des klinischen Kontextes, der spezifischen Situation der Patient:innen sowie des diagnostischen Interesses der behandelnden Person abgewogen werden.
Streitberger K: Neue Wege in der Prävention chronischer Schmerzen. Leading Opinions Innere Medizin 2025; 13(7): 20-3
Friedli T, Steinmann G: Soziale Arbeit als integraler Bestandteil der Prävention und Behandlung chronischer Schmerzen. Leading Opinions Innere Medizin 2025; 13(8): 9-11
Literatur:
1 Streitberger K: Leading Opinions Innere Medizin 2025; (7): 20-3 2 Kaiser U et al.: Schmerz 2021; 35: 45-52 3 Edwards RR et al.: J Pain 2016; 17: T70-92 4 Grawe K, Grawe-Gerber M: Psychotherapeut 1999; 44: 63-73 5 Scheidegger A et al.: J Clin Psychol Med Settings 2023; 30: 893-908 6 Willutzki U, Teismann T: Ressourcenaktivierung in der Psychotherapie. Göttingen: Hogrefe, 2013 7 Sullivan MJL et al.: The Pain Catastrophizing Scale: Development and validation. Psychol Assess 1995; 7(4): 524-32 8 Quartana PJ et al.: Expert Rev Neurother 2009; 9: 745-58 9 Rogers AH, Farris SG et al.: Eur J Pain 2022; 26: 1611-35 10 McCracken L, Vowles K: Curr Pain Headache Rep 2006; 10: 90-4 11 Craner JR et al.: Int J Behav Med 2017; 24: 542-51 12 Viane I et al.: Pain 2003; 106: 65-72 13 White KM et al.: J Clin Psychol Med Settings 2024; 32: 448-59 14 Probst T et al.: J Clin Med 2019; 8: 1373 15 Mangels M et al.: Diagnostica 2009; 55: 84-93 16 Cheng S et al.: PLoS One 2018; 13: e0203964 17 Li J et al.: J Pain Res 2025; 18: 1361-73 18 Gatchel R et al.: J Orthop Sports Phys Ther 2016; 46: 38-43 19 Brown GK, Nicassio PM: Pain 1987; 31: 53-64 20 Peres MFP, Lucchetti G: Curr Pain Headache Rep 2010; 14: 331-8 21 Mohammadi S et al.: Clin J Pain 2018; 34: 927-35 22 Akram H et al.: Res J Psychol 2025; 3: 622-35 23 Akbari F et al.: Br J Health Psychol 2020; 26: 401-18 24 Horsburgh A et al.: J Pain 2014; 25: 104476 25 Oliveira I et al.: Pain 2023; 165: 412-22 26 Broadbent E et al.: J Psychosom Res 2006; 60: 631-7 27 Costa E et al.: Psychol Health Med 2016; 21: 483-95 28 Järemo P et al.: BMC Psychol 2017; 5: 24 29 Wallston KA, Wallston BS: Who is responsible for your health? The construct of health locus of control. In: Wallston KA, Wallston BS (eds.): Social Psychology of Health and Illness. New York: Psychology Press, 2013. 65-95 30 Zuercher-Huerlimann E et al.: J Pain Res 2019; 12: 2095-9 31 Crisson JE, Keefe FJ: Pain 1988; 35: 147-54 32 World Health Organization: Stress. 2023: https://www.who.int/news-room/questions-and-answers/item/stress ; zuletzt aufgerufen am 27.1.2026 33 Abdallah CG, Geha P: Chronic stress 2017; 2470547017704763 34 Butler RK, Finn DP: Prog Neurobiol 2009; 88: 184-202 35 Antoniou G et al.: Br J Anaesth 2023; 130: 729-46 36 Jennings EM et al.: Prog Neurobiol 2014; 121: 1-18 37 Andersen TE, Ravn SL: Curr Opin Psychol 2025; 62: 101990 38 Brennstuhl MJ et al.: Perspect Psychiatr Care 2015; 51: 295-304 39 Shafran R et al.: Behav Res Ther 2002; 40: 773-91 40 Egan SJ et al.: Clin Psychol Rev 2011; 31: 203-12 41 Ditchburn GJ et al.: Psychol Health 2025; 1-16 42 Kempke S et al.: Pain Pract 2014; 14: 309-14 43 Neff KD: Self and Identity 2003; 2: 223-50 44 Carvalho SA et al.: Mindfulness 2019; 11: 709-19 45 Gillett J et al.: Br J Pain 2025; 19: 239-56 46 Gross JJ: Review of General Psychology 1998; 2: 271-99 47 van Middendorp H et al.: J Psychosom Res 2008; 64: 159-67 48 Güney ZEO et al.: PLoS One 2019; 14: e0217277 49 Schnabel K et al.: Clin Psychol Rev 2022; 97: 102196 50 Aldao A et al.: Cognitive Therapy and Research 2015; 39: 263-78 51 Barrera M Jr: Am J Commun Psychol 1986; 14: 413-45 52 Franqueiro AR et al.: Psychol Res Behav Manag 2023; 16: 4389-99 53 Rinaudo CM et al.: PLoS One 2025; 20: e0321750 54 Che X et al.: Clin J Pain 2018; 34: 1061-76 55 Solé E et al.: Clin J Pain 2020; 36: 371-8 56 Grawe K: Psychologische Therapie. Göttingen: Hogrefe, 1998 57 grosse Holtforth M, Grawe K: Z Klin Psychol Psychother 2003; 32: 315-23 58 Drieschner KH et al.: Clin Psychol Rev 2004; 23: 1115-37 59 Stewart JA et al.: Psychother Psychosom 2027; 86: 60-1 60 Scheidegger A et al.: J Clin Psychol Med Settings 2024; 31: 48-57 61 Engel GL: Am J Med 1959; 26: 899-918 62 Ursin H, Eriksen HR: Psychoneuroendocrinology 2004; 29: 567-92 63 Kaiser U et al.: Pain 2018; 159: 673-83 64 Turk DC et al.: Pain 2003; 106: 337-45 65 Vartiainen P et al.: Pain 2016; 157: 2269-76 66 Agnus Tom A et al.: Health Psychol Behav Med 2022; 10: 124-44 67 Vadivelu N et al.: Ochsner J 2017; 17: 173-80 68 Zheng CJ et al.: Transl Psychiatry 2022; 12: 196 69 Aaron RV et al.: JAMA Netw Open 2025; 8: e250268 70 Viana CM et al.: J Pain 2018; 19: 99-110 71 Tsang A et al.: J Pain 2008; 9: 883-91 72 Zeng J et al.: J Psychiatr Res 2025; 183: 212-8 73 Karstens S et al.: PLoS One 2022; 17: e0269694 74 Schmidt CO et al.: Eur Spine J 2016; 25: 325-32 75 Pfingsten M et al.: Deutscher Schmerzfragebogen (DSF): Handbuch. Deutsche Schmerzgesellschaft e.V. 2020 76 Egloff N et al.: BMC Musculoskeletal Disord 2012; 13: 257 77 Huskisson E: Lancet 1974; 304: 1127-31 78 Downie WW et al.: Ann Rheum Dis 1978; 37: 378-81 79 Keele K: Lancet 1948; 252: 6-8 80 Radbruch L et al.: J Pain Symptom Manage 1999; 18: 180-7 81 Häuser W et al.: PLoS One 2012; 7: e37504 82 Geissner E: Die Schmerzempfindungs-Skala (SES). Handanweisung. Göttingen: Hogrefe, 1996 83 Ruscheweyh R et al.: Journal Club Schmerzmedizin 2012; 1: 28 84 Egloff N et al.: BMC Musculoskeletal Disord 2011; 12: 174 85 Meyer K et al.: J Psychosom Res 2008; 64: 469-78 86 Nilges P et al.: Schmerz 2007; 21: 57-67 87 Kunz M et al.: Int J Behav Med 2016; 24: 260-71 88 Walter B et al.: Schmerz 2002; 16 89 Pagels L et al.: Schmerz 2022; 38: 198-204 90 Knoll N et al.: Eur J Personality 2005; 19: 229-47 91 Stoffel M et al.: Rehabil Psychol 2013; 58: 386-95 92 Geissner E: Fragebogen zur Erfassung der Schmerzverarbeitung (FESV) – Manual und Testkit. Göttingen: Hogrefe, 2001 93 Flor H et al.: Schmerz 1990; 4: 82-7 94 Brand S et al.: PLoS Mental Health 2024; 1: e0000038 95 Kuiper H et al.: Clin Rehabil 2021; 36: 550-7 96 Lohaus A, Schmitt GM: Fragebogen zur Erhebung von Kontrollüberzeugungen zu Krankheit und Gesundheit (KKG). Göttingen: Hogrefe, 1989 97 Schulz H et al.: Diagnostica 2003; 49: 83-93 98 Klein EM et al.: BMC Psychiatry 2016; 16: 159 99 Schäfer I et al.: ACE-D. Deutsche Version des Adverse Childhood Experiences Questionnaire. In: Richter D, Brähler E, Strauß B (Hrsg.): Diagnostische Verfahren in der Sexualwissenschaft. Göttingen: Hogrefe, 2014. 11-5 100 Klinitzke G et al.: Psychother Psychosom Med Psychol 2011; 62: 47-51 101 Tibubos AN et al.: J Pers Assess 2023; 105: 74-86 102 Beierlein V et al.: Rehabilitation 2016; 55: 348-56 103 Hupfeld J, Ruffieux N: Z Klin Psychol Psychother 2011; 40: 115-23 104 Abler B, Kessler H: Diagnostica 2009; 55: 144-52 105 Kendel F et al.: Diagnostica 2011; 57: 99-106 106 Drixler K et al.: Z Psychosom Med Psychother 2020; 66: 272-86 107 Boczor S et al.: BMC Public Health 2019; 19: 1464 108 Savic B et al.: BMC Psychiatry 2025; 25: 917 109 Petrowski K et al.: PLoS One 2019; 14: e0213490 110 Hinz A, Brähler E: J Psychosom Res 2011; 71: 74-8 111 Schmidt S et al.: Physikalische Medizin Rehabilitationsmedizin Kurortmedizin 2019; 29: 206-14
Das könnte Sie auch interessieren:
Was tun bei Medikamentenunverträglichkeit?
Wenn Patientinnen und Patienten in die Praxis kommen und über eine Medikamentenunverträglichkeit klagen, gilt es herauszufinden, ob dies tatsächlich der Fall ist. Wie man dabei vorgeht ...
Traumatologie der Wirbelsäule und des Beckens im Sport
Sportverletzungen an Wirbelsäule und Becken sind medizinisch bedeutsam, da sie schwere Komplikationen und neurologische Folgen haben können. Die Epidemiologie ist stark ...
Der Tiefenrausch ist eine häufige Ursache für einen Tauchunfall
Atemgase verändern sich in der Wassertiefe physikalisch, was physiologische und medizinische Folgen bei Taucher:innen haben kann. Sauerstoff beispielsweise wird beim Abtauchen in der ...