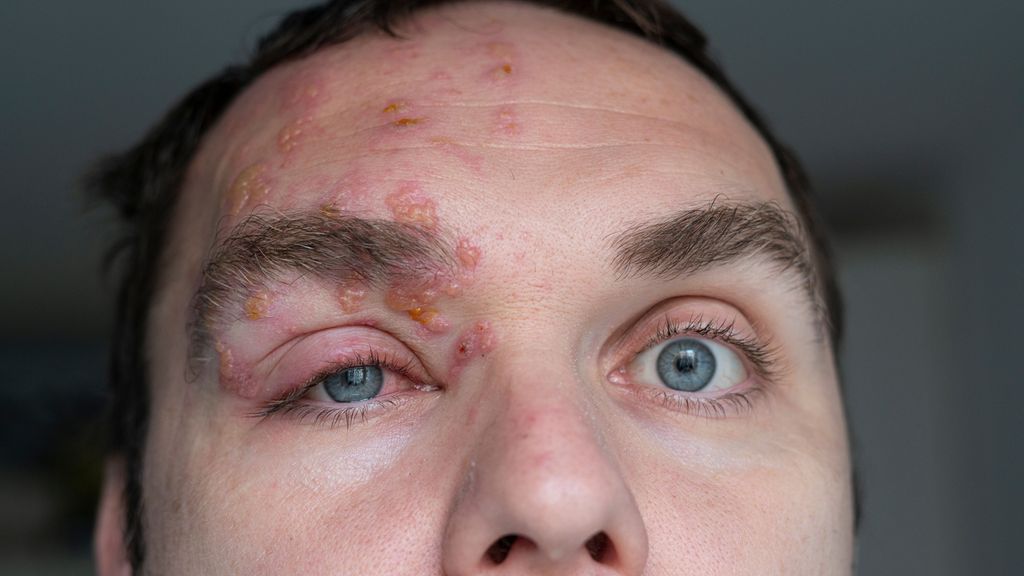
Herpes zoster im Gesicht
Bericht:
Dr. med. Christine Adderson-Kisser, MPH
Medizinjournalistin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Während ein Herpes zoster im Bereich des Thorax meist gut hausärztlich behandelt werden kann, empfiehlt sich bei einem Auftreten im Kopf-Hals-Bereich meist die interdisziplinäre Zusammenarbeit mit Kolleg:innen aus Augenheilkunde, HNO oder Neurologie. Je nach Ausprägung und Lokalisation können bei Zoster ophthalmicus und Zoster oticus Komplikationen auftreten, die mitunter irreversibel sind. Einen guten Schutz vor Herpes zoster bietet die Impfung, die für gesunde Personen ab 65 Jahren sowie Personen mit Immundefizienz ab 50 resp. 18 Jahren empfohlen wird.
Keypoints
-
Zosterinfektionen betreffen zu 8–20% den Augenbereich (Zoster ophthalmicus) und zu <1 % den Bereich in und um das Ohr (Zoster oticus; Ramsay-Hunt-Syndrom).
-
Der Zoster ophthalmicus gilt als ophthalmologischer Notfall mit der Gefahr der Erblindung und erfordert das Hinzuziehen eines Augenarztes/einer Augenärztin.
-
Die antivirale Therapie sollte umgehend (<72h) erfolgen, um protrahierte Verläufe und Komplikationen zu vermeiden.
-
BAG und EKIF empfehlen die Impfung mit dem adjuvantierten Subunit-Impfstoff (Shingrix®) für gesunde Personen ab 65 Jahren sowie für solche mit Immundefizienz ab 50 bzw. bei schwerer Immundefizienz ab 18 Jahren.
Durch Reaktivierung von in sensorischen Spinal- und Hirnnervenganglien persistierenden Varizella-zoster-Viren (VZV) kommt es in der Schweiz jedes Jahr zu schätzungsweise 30000 Fällen eines Herpes zoster. Betroffen sind vor allem ältere Menschen, deren Immunsystem durch natürliche Alterungsprozesse zunehmend weniger effektiv arbeitet. Doch auch Jüngere können aufgrund von Abwehrschwäche oder immunsupprimierender Therapie erkranken.
Während der klassische Herpes zoster als schmerzhafter, bläschenförmiger Hautausschlag entlang eines oder mehrerer Dermatome des Thorax meist eine Blickdiagnose ist, können Manifestationen an Auge (Zoster ophthalmicus) oder Ohr (Zoster oticus) mitunter schwieriger zu erkennen sein. Zudem besteht bei ihnen eine erhöhte Gefahr für Komplikationen und bleibende Schäden an den betroffenen Sinnesorganen. Besonders hoch ist das Risiko für einen komplizierten Verlauf bei:1
-
Vorliegen von hämorrhagischen/nekrotischen Läsionen
-
Satellitenläsionen und aberrierenden Bläschen
-
multisegmentalem oder generalisiertem kutanem Befall
-
Veränderungen des Allgemeinzustands
-
Zeichen eines Meningismus
Differenzialdiagnostisch müssen im Kopf-Hals-Bereich auch Infektionen mit Herpes-simplex-Virus 1 (HSV 1) sowie andere dermatologische Krankheiten wie Kontaktdermatitiden, Erysipel, Pemphigus vulgaris oder bullöses Pemphigoid in Betracht gezogen werden.1,2 Ist die Diagnosestellung klinisch nicht eindeutig möglich, empfiehlt sich die labordiagnostische Absicherung mittels PCR.3
Therapeutisch wird bei Zosterinfektionen im Kopf-Hals-Bereich generell eine antivirale Systemtherapie empfohlen, um Dauer und Ausprägung von Schmerzen und kutanen Symptomen sowie die Rate an Komplikationen zu verringern.1 Diese sollte schnellstmöglich begonnen werden, bestenfalls innerhalb von 72h nach Symptombeginn. Keinesfalls sollte die Behandlung durch das Abwarten von Untersuchungsergebnissen verzögert werden.1 Zur Verfügung stehen vier Wirkstoffe: Aciclovir, Valaciclovir, Famciclovir und Brivudin (Tab.1). Schwere Krankheitsverläufe bedürfen nicht selten eines stationären Aufenthalts mit systemischer Therapie.
Die umgehende systemische Schmerztherapie ist angezeigt, um den nozizeptiven und neuropathischen Zosterschmerzen zu begegnen und das Risiko für eine Post-Zoster-Neuralgie zu reduzieren. Erstere werden gemäss WHO-Stufenschema behandelt. Letzteren begegnet man durch Gabe von Gabapentin oder Pregabalin in aufsteigender Dosierung, bei Unwirksamkeit ergänzt durch ein trizyklisches Antidepressivum, etwa Amitriptylin, oder Capsaicin-/Lidocain-Pflaster nach Abheilung der Hautläsionen.1 Halten Schmerzen länger als vier Wochen nach Abheilen der Hautläsionen an, sollte die Mitbehandlung durch Schmerzspezialisten angestrebt werden.
Zoster ophthalmicus
Bei einem Zosterbefall im Innervationsgebiet des 1. Trigeminusastes (Hirnnerv V1, weiter unterteilt in N. frontalis, N. nasociliaris und N. lacrimalis) spricht man von einem Herpes zoster ophthalmicus (HZO). Er tritt mit einer Inzidenz von geschätzt 8–20% aller Zostererkrankungen auf. Hauptrisikofaktoren sind ein Alter über 50 Jahre sowie Immunsuppression.4 Die Diagnose eines HZO erfolgt in der Regel klinisch, bei uneindeutigem Befund kann Kammerwasser für die PCR-Diagnostik gewonnen werden.
Der HZO beginnt typischerweise mit brennenden oder einschiessenden Schmerzen im Dermatom V1, gefolgt von einem erythematösen vesikulären oder pustulären Hautausschlag. Neben Parästhesien können Fieber, Müdigkeit oder Kopfschmerzen begleitend auftreten. Herpetische Läsionen um die Nasenspitze (Hutchinson-Zeichen) sprechen für eine Beteiligung des N. nasociliaris, die mit einem erhöhten Risiko für eine Augenbeteiligung einhergeht.4 Ophthalmologische Symptome wie Keratitis, Konjunktivitis, Episkleritis, Retinitis oder Uveitis treten in etwa 50–85% der Fälle auf. Bei ausgeprägter Entzündung kann es zur Lidlähmung (Ptosis) kommen.3–5
Selten finden sich auch ein steriler Irisabszess, eine Parese des Nervus oculomotorius, das Tolosa-Hunt-Syndrom (Orbitaspitzensyndrom) oder eine isolierte, nicht reaktive Mydriasis.6 Die Krankheit gilt wegen des Risikos für einen Sehverlust als ophthalmologischer Notfall, weshalb die Mitbehandlung durch Ophthalmologen indiziert ist.3,4 Gefürchtete Komplikationen sind Orbitaphlegmone und akute Netzhautnekrose, beide können zur sekundären Erblindung führen. Bei erhöhtem Augeninnendruck (durch Trabekulitis) besteht die Gefahr eines sekundären Glaukoms.4 Das Risiko für spätere zerebrovaskuläre Ereignisse sowie für die postherpetische Neuralgie (PHN) ist erhöht.4,6 Bei einer zusätzlichen Beteiligung des den Oberkiefer versorgenden 2. Trigeminusastes (Hirnnerv V2), auch als Zoster maxillaris bezeichnet, können vorübergehende Lähmungen oder ein Verlust des Geschmackssinns auftreten.5
Die Therapie besteht neben kalten Kompressen und Analgesie, gegebenenfalls topischen Antibiotika und topischen und/oder systemischen Kortikosteroiden, vor allem in der möglichst frühzeitigen (<72h) oralen oder systemischen antiviralen Behandlung (Tab.1).4
Zoster oticus
Der Zoster oticus, auch als Ramsay-Hunt-Syndrom bezeichnet, macht mit einer jährlichen Inzidenz von 5/100000 Personen weniger als 1% aller Zoster-Erkrankungen aus. Er entwickelt sich bei Befall des Nervus facialis (Hirnnerv VII) und zeigt sich klinisch meist als Trias aus ipsilateraler Gesichtslähmung (in 50% vollständig), Otalgie (in 55% Erstsymptom) und schmerzhaften Bläschen an Ohrmuschel und/oder äusserem Gehörgang.7,8 Variable Verläufe mit Gesichtslähmung vor Auftreten des Hautausschlags (23%) oder Ausbleiben des Ausschlags (Zoster sine herpete; 30% der Fälle von Zoster oticus) und alleinigen Ohrenschmerzen und Schwäche der Gesichtsmuskulatur sind jedoch nicht selten.8 Liegt ein Hautausschlag vor, sind nicht selten auch Gesicht, Kopfhaut, Gaumen und Zunge betroffen, möglich sind auch Geschmacksveränderungen, trockene oder tränende Augen, Hyperakusis, Nasenobstruktion und Dysarthrie. Hauptrisikofaktor für einen schweren Erkrankungsverlauf ist eine Immunschwäche.7
Bei Beteiligung des Nervus vestibulocochlearis (Hirnnerv VIII) können Schwindel (51%), Tinnitus (20%) und Hörstörungen bis hin zum Hörverlust (43%) hinzukommen.8 Ein Befall des Nervus vagus (X) kann sich in Heiserkeit oder Aspirationsneigung zeigen. Auch der N. trigeminus (V), N. glossopharyngeus (IX) und N. hypoglossus (XII) können selten mitbetroffen sein.7
Die antivirale Therapie erfolgt in der Regel oral mit Aciclovir 5x 500mg/d, Valaciclovir 3x 1000mg/d oder Famciclovir 3x 500/d über 7 bis 10 Tage, ggf. bis zu 21 Tage. Empfohlen wird die gleichzeitige Gabe oraler oder systemischer hoch dosierter Kortikosteroide,7 meist Prednison 1mg/kgKG täglich. In Studien zeigten sich auch intratympanale Steroidinjektionen wirksam. Weiter kommen der Hornhautpflege zum Schutz vor Abrieb und Expositionskeratopathie sowie einer adäquaten Analgesie (analog zur Therapie bei HZO) eine wichtige Rolle zu. Synkinesen werden konservativ (Massage, Physiotherapie, Botulinumtoxin-Injektion) oder chirurgisch (selektive Neurektomie, Myomektomie) behandelt.
Der Schweregrad der Gesichtslähmung gilt als wichtigster prognostischer Indikator. Bei 70% der Betroffenen ist die Gesichtslähmung reversibel, Synkinesen – besonders zwischen Augen- und Mundbewegungen – entwickeln sich allerdings bei circa 40% der Zoster-oticus-Patienten.7 Die postherpetische Neuralgie tritt gehäuft bei Menschen über 50 Jahre und mit Parästhesien im Gesicht auf, auch Depressionen und soziale Ängste sind beobachtete Komplikationen der Erkrankung.7
Da der Zoster oticus Betroffene auf vielfältige Weise trifft, sollte die Behandlung interdisziplinär erfolgen. Kurzfristig sind oft die Fachdisziplinen HNO, Neurologie, Augenheilkunde und Psychologie/Psychiatrie gefragt, langfristig können plastische Gesichtschirurgie oder HNO, Schmerztherapie, Augenheilkunde, Sprach- oder Physiotherapie sowie Psychologie/Psychiatrie erforderlich werden, um den Betroffenen zu bestmöglichen Ergebnissen und maximaler Lebensqualität zu verhelfen.7
Prävention durch Impfung
Zur VZV-Vakzinierung stehen ein Lebend- und ein Totimpfstoff zur Verfügung. Die Wirkung der Lebendimpfung wird mit zunehmendem Alter nachweislich schwächer: Bei über 80-Jährigen liegt sie bei weniger als 20%.9 Daher empfehlen das Bundesamt für Gesundheit (BAG) und die Eidgenössische Kommission für Impffragen (EKIF) seit November 2021 den deutlich effektiveren adjuvantierten Subunit-Totimpfstoff (Shingrix®) für gesunde Personen ab 65 Jahren sowie für Menschen mit Immundefizienz ab 50 Jahren bzw. mit schwerer Immundefizienz ab 18 Jahren, die aufgrund von Vorerkrankungen ein erhöhtes Risiko für eine Zosterinfektion haben.9–15 Die früheren Empfehlungen für den attenuierten Lebendimpfstoff (Zostavax®) gelten deshalb nur noch für Personen im Alter von 65 bis 79 Jahren ohne Immundefizienz, die den Lebendimpfstoff gegenüber dem Subunit-Impfstoff vorziehen. Die Impfung mit dem Lebendimpfstoff wird nicht durch die obligatorische Krankenpflegeversicherung vergütet.9,10
Dass der Totimpfstoff Zostererkrankungen bei Menschen über 50 Jahre vermeiden kann, wurde in diversen klinischen Studien nachgewiesen und reicht von rund 90% bei den über 70-Jährigen (ZOE-70) bis 97,9% bei über 50-Jährigen (ZOE-50).11–13 Auch im Langzeit-Follow-up (ZOE-LTFU der Zulassungsstudien ZOE-50 und ZOE-70) zeigte sich trotz leicht abnehmender Schutzwirkung über die Dauer von zehn Jahren ein ausreichend hoher Impfschutz (Jahr 8: 84%; Jahr 9: 73%; Jahr 10: 73%).14 Die Datenlage zum Impfschutz von immungeschwächten Erwachsenen über 18 Jahre ist dünner: In einer Phase-III-Studie konnte bei Personen nach autologer Stammzelltransplantation nach im Median 21 Monaten eine Wirksamkeit von 68% nachgewiesen werden.15
Literatur:
1 Gross GE et al.: S2k-Leitlinie zur Diagnostik und Therapie des Zoster und der Postzosterneuralgie. JDDG 2020; 55-79 2 Gross G et al.: Zoster und Zosterschmerzen: Leitlinien der Deutschen Dermatologischen Gesellschaft, Arbeitsgemeinschaft Dermatologische Infektiologie. Chemother J 2002; 11: 165-73 3 Henning U, Gross GE: Herpes zoster – erst ab 60 ein Problem? CME-Fortbildung. Langen: Vidal MMI Germany; 2023 4 Minor M, Payne E: Herpes zoster ophthalmicus. [Updated 2023 Aug 14]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. https://www.ncbi.nlm.nih.gov/books/NBK557779/ ; letzter Zugriff 26.1.2026 5 https://www.gelbe-liste.de/krankheiten/herpes-zoster ; letzter Zugriff 26.1.2026 6 Weinberg JM: Herpes zoster: epidemiology, natural history, and common complications. J Am Acad Dermatol 2007; 57(6 Suppl): S130-5 7 Crouch AE et al.: Ramsay Hunt Syndrome. [Updated 2023 Aug 28]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. Available from: https://www.ncbi.nlm.nih.gov/books/NBK557409/ ; letzter Zugriff 26.1.2026 8 Coulson S et al.: Prognostic factors in herpes zoster oticus (ramsay hunt syndrome). Otol Neurotol 2011; 32: 1025-30 9 Bundesamt für Gesundheit: Neue Empfehlungen zur Impfung gegen Herpes zoster: Impfstoff Shingrix®. BAG Bulletin 2021; (47): 8-15; https://www.bag.admin.ch/dam/de/sd-web/cRwM5kqsEniF/impfempfehlung-herpes-zoster.pdf; letzter Zugriff 26.1.2026 10 https://www.bag.admin.ch/de/windpocken-guertelrose ; letzter Zugriff 26.1.2026 11 Cunningham AL et al.: Efficacy of the herpes zoster subunit vaccine in adults 70 years of age or older. N Engl J Med 2016; 375: 1019-32 12 Lal H et al.: Efficacy of an adjuvanted herpes zoster subunit vaccine in older adults. N Engl J Med 2015; 372: 2087-96 13 Boutry C et al.: The adjuvanted recombinant zoster vaccine confers long-term protection against herpes zoster: interim results of an extension study of the pivotal phase 3 clinical trials ZOE-50 and ZOE-70. Clin Infect Dis 2022; 74: 1459-67 14 Strezova A et al.: Long-term protection against herpes zoster by the adjuvanted recombinant zoster vaccine: interim efficacy, immunogenicity, and safety results up to 10 years after initial vaccination. Open Forum Infect Dis 2022; 9: ofac485 15 Bastidas A et al.: Effect of recombinant zoster vaccine on incidence of herpes zoster after autologous stem cell transplantation: a randomized clinical trial. JAMA 2019; 322: 123-33
Das könnte Sie auch interessieren:
Drogen und Anabolika: vom Sportplatz auf die Intensivstation
Anabolika und Drogen sind im Sport verboten. Athlet:innen nehmen dennoch immer wieder solche Substanzen ein – und riskieren neben Disziplinarverfahren vor allem auch ihre Gesundheit oder ...
Screening psychosozialer Faktoren in der Schmerzmedizin
Psychosoziale Faktoren beeinflussen in Interaktion mit biologischen Faktoren die Entstehung, Chronifizierung und Aufrechterhaltung von Schmerzen und sollten deshalb frühzeitig erfasst ...
Revision der instabilen K-TEP – welche Revisionsstrategien sind erfolgreich?
Instabile Knietotalendoprothesen können an den Behandler unterschiedlichste Anforderungen stellen. Um das Behandlungsziel und die Wege dorthin zu definieren, sollten die Häufigkeit sowie ...