Physiotherapie bei akuten muskuloskelettalen Schmerzen
Autor:
Balz Winteler
Co-Projektleiter Präventionsprojekt PrePaC
Institut für Physiotherapie
Inselspital, Universitätsspital Bern
E-Mail: balz.winteler@insel.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Akute muskuloskelettale Schmerzen zählen zu den häufigsten Beratungsanlässen in der Hausarztmedizin und im Notfallsetting. Eine frühzeitige physiotherapeutische Mitbeurteilung kann die klinische Entscheidungsfindung unterstützen, Ressourcen gezielter einsetzen und dazu beitragen, Chronifizierungen zu vermeiden. Internationale sowie erste Schweizer Versorgungsdaten zeigen, dass die Integration spezialisierter Physiotherapeut:innen in primärversorgungsnahe Strukturen sowohl für Patient:innen als auch für behandelnde Ärzt:innen einen relevanten Mehrwert bietet.
Keypoints
-
Eine frühzeitige physiotherapeutische Mitbeurteilung unterstützt eine leitliniengerechte, stratifizierte Versorgung und kann das Risiko für eine Schmerzchronifizierung reduzieren.
-
Eine frühe Einbindung der Physiotherapie ermöglicht eine differenzierte, indikationsgerechte Nutzung von Bildgebung und pharmakologischer Therapie und kann Wiedervorstellungsraten senken.
-
Physiotherapeut:innen verfügen über mehr Zeit für strukturierte Assessments, Edukation und aktive Therapieansätze und entlasten damit die Grund- und Notfallversorgung.
-
Internationale Versorgungsmodelle und Schweizer Pilotprojekte bestätigen die Machbarkeit, Sicherheit und hohe Akzeptanz dieser interprofessionellen Versorgungsform.
Akute muskuloskelettale Schmerzen entstehen häufig infolge von Überlastung, Verletzungen oder funktionellen Störungen von Muskeln, Gelenken, Sehnen oder Nerven. Sie stellen ein relevantes Warnsignal dar und erfordern eine zeitnahe, strukturierte klinische Beurteilung. Zur Verhinderung einer Chronifizierung ist eine stratifizierte Einschätzung notwendig, die neben biomedizinischen auch psychosoziale Risikofaktoren berücksichtigt.
Physiotherapeut:innen mit muskuloskelettaler Spezialisierung können hierzu einen wesentlichen Beitrag leisten. Durch differenzierte klinische Untersuchungen, die frühe Identifikation von Risikofaktoren und die Initiierung evidenzbasierter Interventionen unterstützen sie eine gezielte Steuerung des weiteren Behandlungspfads. Internationale Versorgungsmodelle zeigen, dass dieses Vorgehen nicht nur die Patient:innenzufriedenheit erhöht, sondern auch das Gesundheitssystem entlastet: Chronifizierungen nehmen ab, während Bildgebung und medikamentöse Therapien leitliniengerechter und indikationsbezogener eingesetzt werden.
Muskuloskelettale Beschwerden in der Schweiz: ein systemrelevantes Thema
Rund ein Viertel der Schweizer Bevölkerung ist von muskuloskelettalen Beschwerden betroffen.1,2 Diese gehen mit Schmerzen, funktionellen Einschränkungen und erheblichen gesundheitsökonomischen Kosten einher. Angesichts der hohen Prävalenz besteht ein grosses Potenzial, die Versorgung effizienter, leitliniennäher und stärker interprofessionell zu gestalten.
Leitlinien und klinische Praxis: Potenzial zur Optimierung
Internationale Leitlinien und Übersichtsarbeiten – darunter die umfassende Analyse der Lancet Low Back Pain Series – empfehlen eine zurückhaltende, sorgfältig abgewogene pharmakologische Therapie und betonen den Stellenwert aktiver, nichtpharmakologischer Massnahmen wie Bewegungstherapie, Edukation und Selbstmanagement.3,4
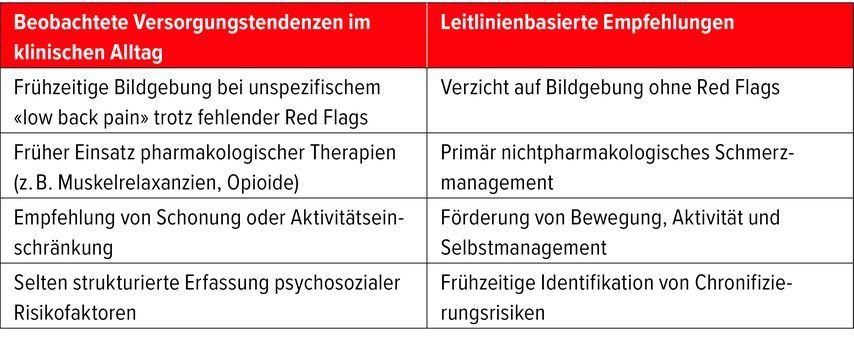
Schweizer Versorgungsdaten zeigen jedoch, dass bildgebende Diagnostik und medikamentöse Massnahmen im klinischen Alltag teilweise früher oder grosszügiger eingesetzt werden, als es Leitlinien empfehlen (Tab. 1).5,6 Diese Diskrepanz ist nicht Ausdruck mangelnder fachlicher Kompetenz, sondern reflektiert systemische Rahmenbedingungen wie hohe Fallzahlen, begrenzte Konsultationszeit und patient:innenseitige Erwartungen.
Interprofessionelle Modelle mit frühzeitiger physiotherapeutischer Mitbeurteilung können hier eine sinnvolle Ergänzung darstellen und die Indikationsstellung gezielt unterstützen.
Hausarztmedizin und Physiotherapie: komplementäre Rollen
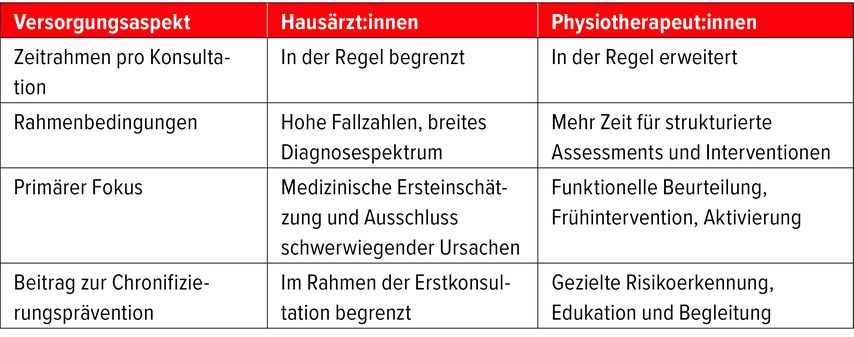
Hausärzt:innen stehen im Alltag vor der Herausforderung, eine Vielzahl komplexer Beschwerden unter hohem Zeitdruck zu beurteilen.7 Physiotherapeut:innen verfügen im Durchschnitt über mehr Zeit pro Konsultation,8 was vertiefte Assessments, gezielte Edukation und aktive Therapieansätze ermöglicht (Tab. 2).
Eine frühzeitige Einbindung spezialisierter Physiotherapie kann dazu beitragen, biomedizinische und psychosoziale Risikofaktoren strukturiert zu erfassen, die differenzialdiagnostische Einschätzung zu unterstützen, Aktivität und Selbstwirksamkeit der Patient:innen zu fördern, die Grundversorgung wirkungsvoll zu entlasten und die Indikationsstellung für Bildgebung und Pharmakotherapie zu präzisieren.
Dieses Vorgehen ersetzt die ärztliche Betreuung nicht, sondern ergänzt sie im Sinne einer modernen, leitlinienbasierten und interprofessionellen Versorgung.4,9,10
Physiotherapie im Notfallsetting: Evidenz und Schweizer Erfahrungen
In Ländern wie Kanada, Australien, dem Vereinigten Königreich und Irland sind spezialisierte Physiotherapeut:innen seit Jahren integraler Bestandteil von Notfallstationen. Die verfügbare Evidenz zeigt konsistent:
-
Verbesserungen von Schmerz und Funktion,
-
eine hohe Patient:innenzufriedenheit,
-
kürzere Durchlaufzeiten,
-
geringere Wiedervorstellungsraten,
-
eine indikationsgerechtere Diagnostik und Therapie.11–14
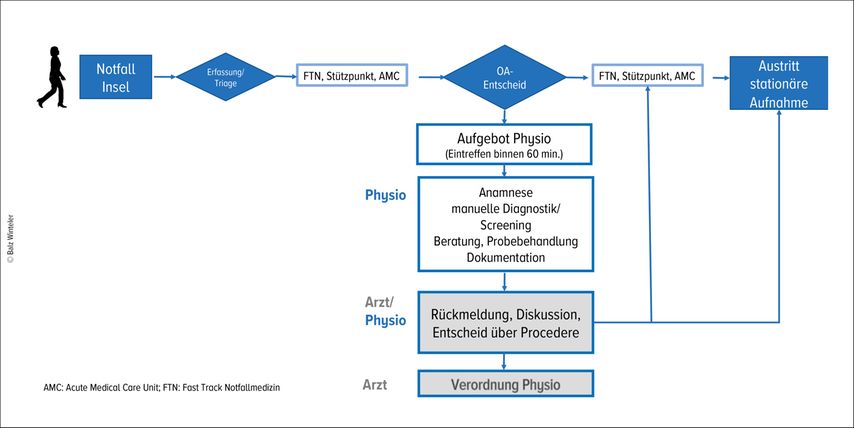
Auch Schweizer Erfahrungen bestätigen diese Entwicklungen. Abbildung 1 zeigt exemplarisch den Prozessablauf der physiotherapeutischen Beurteilung und Behandlung im interprofessionellen Regelbetrieb der Notaufnahme des Inselspitals Bern.
Abb. 1: Prozessablauf der physiotherapeutischen Beurteilung und Behandlung in der Notaufnahme des Inselspitals Bern
Der in der Notaufnahme etablierte Behandlungspfad entspricht zugleich dem Startpunkt des Gesundheitspfades im Präventionsprojekt PrePaC* und ermöglicht damit eine nahtlose Überführung von der akuten Erstbeurteilung in eine strukturierte, risikostratifizierte Weiterbetreuung.
Im Berner Pilotprojekt der Notaufnahme benötigten 59% der Patient:innen keine Bildgebung, 58% keine weiteren Überweisungen und 88% bewerteten die physiotherapeutische Betreuung als sehr gut.15 Weitere Schweizer Studien, darunter eine randomisierte kontrollierte Studie, zeigen, dass physiotherapeutische Frühinterventionen machbar sind, die Therapieadhärenz verbessern und das Potenzial haben, sowohl Fachpersonen als auch Patient:innen zu entlasten.16,17
Diese Ergebnisse legen nahe, dass entsprechende Versorgungsmodelle auch für andere Akutspitäler und die ambulante Akutversorgung relevant sind.
Ein zentraler Sicherheitsaspekt ist die hohe diagnostische Übereinstimmung zwischen Notfallärzt:innen und spezialisierten Physiotherapeut:innen, wie aktuelle Daten aus Kanada belegen.18
Konsequenzen für die klinische Versorgung
Akute muskuloskelettale Beschwerden werden überwiegend in der Grundversorgung erstbeurteilt. Die vorhandene Evidenz zeigt, dass die frühzeitige Einbindung spezialisierter Physiotherapeut:innen
-
die leitliniengerechte Versorgung stärkt,
-
die Indikationsstellung für Bildgebung und Pharmakotherapie differenzierter gestaltet,
-
frühzeitig aktive und wirksame Behandlungspfade etabliert,
-
Ärzt:innen im zeitlich anspruchsvollen Praxis- und Notfallalltag entlastet,
-
der Entwicklung chronischer Schmerzverläufe entgegenwirkt.10,11,14,18,19
Schweizer Pilotprojekte zeigen zudem, dass diese Versorgungsmodelle praktisch umsetzbar sind, eine hohe Akzeptanz finden und eine qualitativ hochwertige Versorgung ermöglichen.15,17
Die frühe interprofessionelle Zusammenarbeit mit spezialisierter Physiotherapie stellt damit eine pragmatische, evidenzbasierte Option für die tägliche klinische Praxis dar.
* PrePaC (Prevention of Pain Chronification): Projekt zur Prävention chronischer Schmerzen im Rahmen der Projektförderung Prävention in der Gesundheitsversorgung von Gesundheitsförderung Schweiz; www.prepac.ch
Streitberger K: Neue Wege in der Prävention chronischer Schmerzen. Leading Opinions Innere Medizin 2025; 13(7): 20-3
Friedli T, Steinmann G: Soziale Arbeit als integraler Bestandteil der Prävention und Behandlung chronischer Schmerzen. Leading Opinions Innere Medizin 2025; 13(8): 9-1 1
Holtforth M, Boschung TO: Screening psychosozialer Faktoren in der Schmerzmedizin. Leading Opinions Innere Medizin 2026; 14(1-2): 16-22
Literatur:
1 Bundesamt für Statistik: Bestand und Entwicklung der Bevölkerung der Schweiz im Jahr 2022: definitive Ergebnisse. 2023. https://www.bfs.admin.ch/asset/de/26585459 ; letzter Zugriff am 8.4.2026 2 Fivaz N: Nationale Strategie zur Prävention nichtübertragbarer Krankheiten 2017–2024 (NCD-Strategie), Kurzfassung. 2016. https://gesundheitsfoerderung.ch/assets/public/documents/de/2-pgv/NCD-Strategie_2017-2024_-_Kurzversion.pdf ; letzter Zugriff am 8.4.2026 3 Foster NE et al.: Prevention and treatment of low back pain: Evidence, challenges, and promising directions. Lancet 2018; 391: 2368-83 4 Zhou T et al.: Recent clinical practice guidelines for the management of low back pain: A global comparison. BMC Musculoskelet Disord 2024; 25: 344 5 Trachsel M et al.: Diagnostics and treatment of acute non-specific low back pain: Do physicians follow the guidelines? Swiss Med Wkly 2025; 155: 3697 6 Jermini-Gianinazzi I et al.: Management of acute non-specific low back pain in the emergency department: Do emergency physicians follow the guidelines? BMJ Open 2023; 13: e071893 7 Merçay C: Médecins de premier recours – situation en Suisse, tendances récentes et comparaison internationale. Obsan Dossier 50. Neuchâtel: Observatoire suisse de la santé; 2015 8 Physioswiss: Studie zu den Leistungen in der Physiotherapie (LeDa): Kurzbericht. Bern: Physioswiss 2024 9 Schurz A et al.: Stellenwert der Physiotherapie bei nichtübertragbaren Krankheiten in der Schweiz: Leitlinienbasierte Empfehlungen und Kosteneffektivität. Bern: Berner Fachhochschule, 2024 10 Sharif S et al.: Acute back pain: The role of medication, physical medicine and rehabilitation. WFNS Spine Committee recommendations. World Neurosurg X 2024; 23: 100273 11 Matifat E et al.: Benefits of musculoskeletal physical therapy in emergency departments: A systematic review. Phys Ther 2019; 99: 1150-66 12 Blondin J et al.: Patients presenting with musculoskeletal disorders in the emergency department: A qualitative study of their experiences when cared by advanced practice physiotherapists in the province of Québec. Musculoskeletal Care 2024; 22: e1914 13 Ferreira GE et al.: Staff and patients have mostly positive perceptions of physiotherapists working in emergency departments: A systematic review. J Physiother 2018; 64: 229-36 14 Bird S et al.: Primary contact physiotherapy services reduce waiting and treatment times for patients presenting with musculoskeletal conditions in Australian emergency departments: an observational study. J Physiother 2016; 62: 209–14 15 Winteler B et al.: Musculoskeletal physiotherapy in the emergency department: Evaluation of a new Physiotherapy service in a Swiss university hospital. physioscience 2022; 18: 69-76 16 Chrobok L et al.: On-site physiotherapy in emergency department patients presenting with nonspecific low back pain: A randomized controlled trial. J Clin Med 2024; 13: 3149 17 Godoy-Suter MD et al.: The potential benefits of physiotherapy in the emergency department: Views of patients and healthcare professionals. Int J Health Prof 2024; 11: 86-98 18 Gagnon R et al.: Diagnostic concordance between physiotherapist and emergency physicians for patients with a musculoskeletal disorder in the emergency department. Musculoskeletal Care 2024; 22: e70014 19 Ojha HA et al.: Direct access compared with referred physical therapy episodes of care: A systematic review. Phys Ther 2014; 94: 14-30
Das könnte Sie auch interessieren:
Screening psychosozialer Faktoren in der Schmerzmedizin
Psychosoziale Faktoren beeinflussen in Interaktion mit biologischen Faktoren die Entstehung, Chronifizierung und Aufrechterhaltung von Schmerzen und sollten deshalb frühzeitig erfasst ...
Was tun bei Medikamentenunverträglichkeit?
Wenn Patientinnen und Patienten in die Praxis kommen und über eine Medikamentenunverträglichkeit klagen, gilt es herauszufinden, ob dies tatsächlich der Fall ist. Wie man dabei vorgeht ...
Revision der instabilen K-TEP – welche Revisionsstrategien sind erfolgreich?
Instabile Knietotalendoprothesen können an den Behandler unterschiedlichste Anforderungen stellen. Um das Behandlungsziel und die Wege dorthin zu definieren, sollten die Häufigkeit sowie ...