Rauchen und Mundgesundheit
Autor:
Dr. med. dent. et scient. med. Dino Tur
MClinDent (Periodontology and Implantology)
Universitätszahnklinik Wien
Medizinische Universität Wien
E-Mail: dino.tur@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Tabakkonsum schädigt die Mundgesundheit auf mehreren Ebenen. Besonders gut belegt sind die Assoziationen mit Parodontitis, Zahnverlust, gestörter Wundheilung, implantologischen Komplikationen sowie prämalignen bzw. malignen Veränderungen. Gerade deshalb ist die zahnärztliche Praxis ein geeigneter Ort, um tabakassoziierte Risiken früh zu erkennen, einzuordnen und eine Entwöhnungsintervention einzuleiten.
Keypoints
-
Rauchen ist ein wesentlicher, dosisabhängiger Risikofaktor für destruktive Parodontalerkrankungen.
-
Typisch ist das klinische Paradoxon: mehr parodontaler Schaden bei reduzierter Blutungsneigung.
-
Nikotin und Rauchinhaltsstoffe beeinträchtigen Zellmigration, Immunantwort und Gewebeheilung.
-
Die zahnärztliche Praxis ist ein sinnvoller Ort für strukturierte Kurzinterventionen zur Tabakentwöhnung.
Frühe Schäden im Mundraum
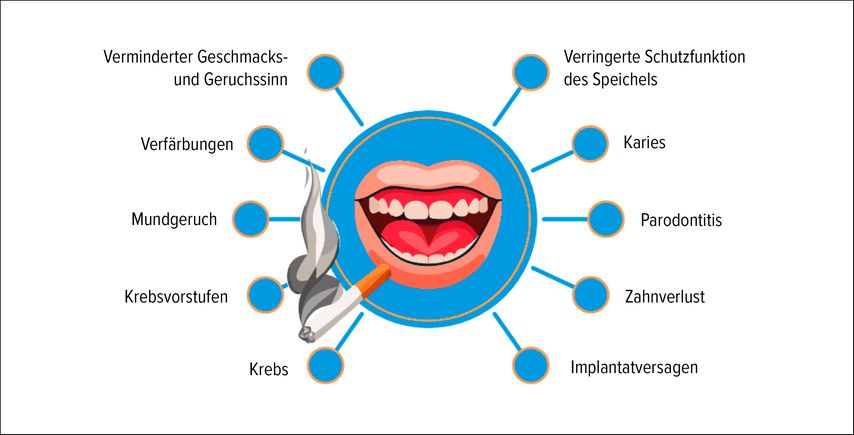
Die Mundhöhle ist die erste Kontaktfläche mit inhalativen Tabakprodukten. Entsprechend treten orale Auswirkungen häufig früh auf. Chaffee et al. fassen zusammen, dass zahlreiche orale Erkrankungen bei Tabakkonsum häufiger auftreten und dentale Behandlungen im Mittel weniger erfolgreich verlaufen.1 Die wichtigsten klinischen Manifestationen reichen von Verfärbungen und Halitosis über Parodontalerkrankungen bis zu Zahnverlust und malignitätsrelevanten Schleimhautveränderungen (Abb.1).1,2 Pathophysiologisch greifen Tabakrauch und Nikotin in mehrere zentrale Systeme ein: Mikrozirkulation, Immunantwort, mikrobielle Zusammensetzung und Geweberegeneration. Diese Mehrfachwirkung erklärt, warum Tabakkonsum das Risiko für orale Erkrankungen multifaktoriell erhöht.1,3–6
Abb. 1: Folgen des Rauchens für die Mundgesundheit (Quelle: Deutsches Krebsforschungszentrum 2024)15
Schleimhaut, rauchlose Produkte und Karzinomrisiko
Für die orale Mukosa ist die Assoziation zwischen Tabakkonsum und prämalignen bzw. malignen Veränderungen etabliert; zudem ist ein wesentlicher Synergismus mit Alkohol beschrieben.1 Auch für rauchlose Tabakprodukte wie Snus zeigen bevölkerungsbasierte Daten Zusammenhänge mit parodontalen Erkrankungen.7
Mikrobiom und Risikomilieu
Rauchen verändert das orale Mikrobiom bereits bei klinisch gesunden Personen. Mason et al. beschrieben bei Rauchenden ein mikrobielles Milieu, das stärker anaerob geprägt und eher krankheitsassoziiert ist als bei Nierauchenden.5 Diese Beobachtungen stützen die klinische These, dass Tabakkonsum schon vor manifesten Erkrankungen ein „At risk for harm“-Milieu für diese schaffen kann.1,5
Parodontitis: mehr Destruktion, weniger Blutung
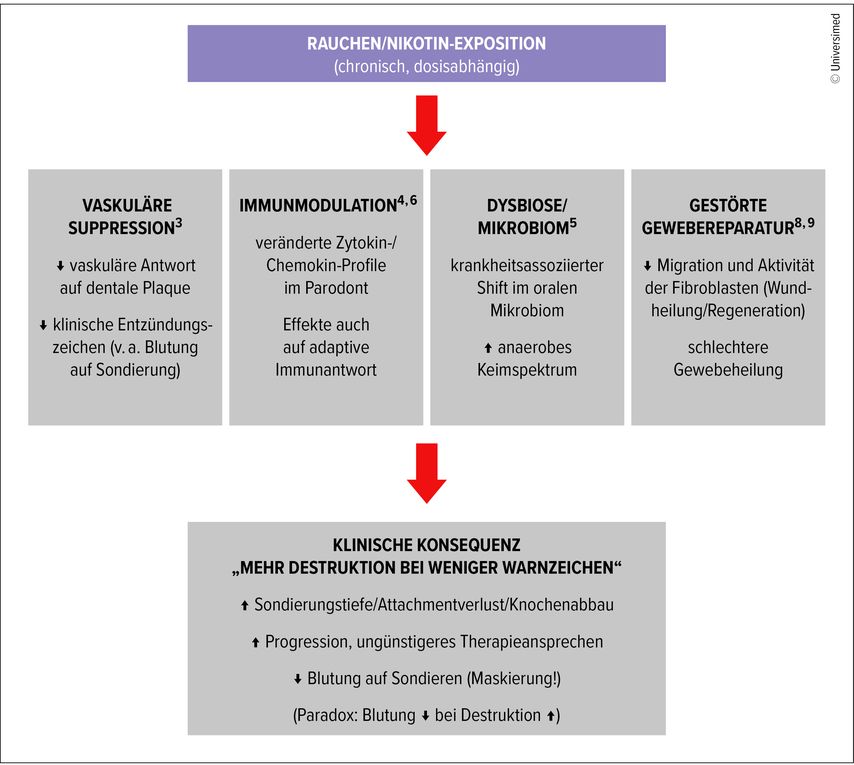
Der am besten untersuchte Zusammenhang besteht im Parodont. Zigarettenrauchen wurde als einer der wichtigsten Risikofaktoren für destruktive Parodontalerkrankungen beschrieben, wobei auf Daten mit deutlich höheren Prävalenzen bei Rauchenden verwiesen werden kann.1,3 Klinisch besonders relevant ist das bekannte Paradoxon: reduzierte gingivale Blutung trotz erhöhter Krankheitsanfälligkeit und fortschreitender Gewebedestruktion.3,4
Die reduzierte Blutungsneigung bei Rauchenden ist kein Zeichen geringer Entzündung, sondern Ausdruck einer veränderten vaskulären und immunologischen Reaktion. Diskutiert wurden dabei tabakinduzierte Effekte auf Gefäßantwort und Immunregulation.3 Tymkiw et al. zeigten bei Rauchenden mit schwerer Parodontitis veränderte Muster von Zytokinen/Chemokinen in der gingivalen Sulkusflüssigkeit, was als Hinweis auf modifizierte inflammatorische Signalwege interpretiert wird.4 Genau dieses Zusammenspiel aus vaskulärer Suppression, Immunmodulation und Dysbiose wird in Abbildung 2 visualisiert.3–5 Systemisch konnte zusätzlich gezeigt werden, dass Rauchen auch adaptive Immunantworten verändert und dass einzelne Effekte nach Rauchstopp persistieren können.6
Wundheilung, Zahnverlust und Implantate
Die negativen Effekte des Rauchens betreffen nicht nur die Erkrankungsentstehung, sondern auch die Regeneration. Experimentell konnte gezeigt werden, dass Nikotin die Migration humaner gingivaler Fibroblasten hemmt und nikotinassoziierte Schäden an gingivalen Fibroblasten im Tiermodell auftreten.8,9 Diese Beobachtungen liefern eine plausible biologische Grundlage für verzögerte Wundheilung und ungünstigere Therapieergebnisse im Mundbereich.1,8,9
Langfristig spiegelt sich das auch im Zahnverlust wider. Schwendicke et al. zeigten für Deutschland einen Rückgang der Zahnlosigkeit bei 65- bis 74-Jährigen über die Zeit, weisen aber zugleich auf ein signifikant erhöhtes Zahnlosigkeitsrisiko bei (Ex-)Rauchenden hin.10 Auch implantologisch ist der Rauchstatus prognostisch relevant. Javed et al. fassten zusammen, dass Implantatversagen, postoperative Infektionen und periimplantärer krestaler Knochenverlust bei Rauchenden wesentlich häufiger auftreten als bei Nichtrauchenden.11
Tabakentwöhnung in der Zahnarztpraxis
Die zahnärztliche Praxis ist ein logischer Interventionsort für Tabakentwöhnung. Eine Cochrane-Übersicht zeigt, dass zahnärztliche Settings wirksame Entwöhnungsinterventionen umsetzen können.12 Die US-Leitlinie zur Behandlung der Tabakabhängigkeit empfiehlt in diesem Zusammenhang strukturierte Kurzinterventionen (u.a. 5A-Ansatz).13
Eine randomisierte Studie aus öffentlichen Zahnkliniken zeigt zudem, dass tabakbezogene Interventionen im zahnärztlichen Setting wirksam implementiert werden können.14 Die WHO-Monografie zur Integration von Tabakentwöhnung und Mundgesundheit unterstützt ausdrücklich die Einbeziehung kurzer Tabakinterventionen in orale Gesundheitsprogramme.2
Fazit für die Praxis
Rauchen ist in der Zahnmedizin ein zentraler, modifizierbarer Risikofaktor. Es erhöht das Risiko für Parodontitis, prämaligne bzw. maligne Veränderungen, beeinträchtigt Wundheilung und Therapieerfolg, begünstigt Zahnverlust und verschlechtert implantologische Prognosen.1,3–5,8–11 Gleichzeitig kann es die klinische Einschätzung erschweren, weil klassische Entzündungszeichen abgeschwächt erscheinen.3,4 Gerade deshalb sollte der Rauchstatus konsequent erhoben, in die Risikoaufklärung einbezogen und mit einer kurzen evidenzbasierten Entwöhnungsansprache verknüpft werden.12–14
Literatur:
1 Chaffee BW et al.: Oral and periodontal implications of tobacco and nicotine products. Periodontol 2000 2021; 87(1): 241-53 2 World Health Organization: WHO monograph on tobacco cessation and oral health integration. https://www.who.int/publications/i/item/9789241512671 ; zuletzt aufgerufen am 26.3.2026 3 Buduneli N, Scott DA: Tobacco-induced suppression of the vascular response to dental plaque. Mol Oral Microbiol 2018; 33(4): 271-82 4 Tymkiw KD et al.: Influence of smoking on gingival crevicular fluid cytokines in severe chronic periodontitis. J Clin Periodontol 2011; 38(3): 219-28 5 Mason MR et al.: The subgingival microbiome of clinically healthy current and never smokers. ISME J 2015; 9(1): 268-72 6 Saint-André V et al.: Smoking changes adaptive immunity with persistent effects. Nature 2024; 626(8000): 827-35 7 Fisher MA et al.: Smokeless tobacco and severe active periodontal disease, NHANES III. J Dent Res 2005; 84(8): 705-10 8 Fang Y, Svoboda KKH: Nicotine inhibits human gingival fibroblast migration via modulation of Rac signalling pathways. J Clin Periodontol 2005; 32(11): 1200-7 9 de Almeida JM et al.: Nicotine-induced damage affects gingival fibroblasts in the gingival tissue of rats. J Periodontol 2011; 82(8): 1206-11 10 Schwendicke F et al.: Epidemiological trends, predictive factors, and projection of tooth loss in Germany 1997–2030: part II. Edentulism in seniors. Clin Oral Investig 2020; 24: 3997-4003 11 Javed F et al.: Tobacco-product usage as a risk factor for dental implants. Periodontol 2000 2019; 81: 48-56 12 Carr AB, Ebbert J: Interventions for tobacco cessation in the dental setting. Cochrane Database Syst Rev 2012; (6): CD005084 13 Fiore MC et al.: Treating tobacco use and dependence: 2008 update. Am J Prev Med 2008; 35(2): 158-76 14 Gordon JS et al.: Tobacco cessation via public dental clinics: results of a randomized trial. Am J Public Health 2010; 100(7): 1307-13 15 https://www.dkfz.de/forschung/translationale-zentren/ncpc/stabsstelle-krebspraevention/downloads-1 ; zuletzt aufgerufen am 26.3.2026
Das könnte Sie auch interessieren:
COPD: neue Leitlinie für eine bessere Patientenversorgung
Die aktualisierte S2k-Leitlinie „Fachärztliche Diagnostik und Therapie der chronisch obstruktiven Lungenerkrankung (COPD) 2026“ wurde im Februar publiziert und beim DGP-Kongress im März ...
Immuntherapie: Krankheitsmodifikation bei allergischem Asthma
Allergisches Asthma ist die einzige Form von Asthma, für die mit der Immuntherapie eine kausale, krankheitsmodifizierende Therapie zur Verfügung steht, die in manchen Fällen sogar ...