Biologika bei schwerem Asthma
Bericht: Reno Barth
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Für die Therapie von schwerem Asthma bronchiale sind aktuell in Europa sechs monoklonale Antikörper mit unterschiedlichen Zielen zugelassen. Bei der Wahl des geeigneten Biologikums für den individuellen Patienten helfen Biomarker. Nicht vergessen sollte man die Klinik bzw. die Komorbiditäten, die ebenfalls den Weg zu einer optimalen Therapie weisen können.
Schweres Asthma ist verbunden mit häufigen Exazerbationen, schlechter Lebensqualität, lebensverändernden Nebenwirkungen aufgrund der oft jahrelangen Steroidexposition, erhöhter Mortalität und hohen Gesundheitskosten. Betroffen sind zwischen 5 und 10% aller Menschen mit Asthma, so Prof. Dr. Guy Brusselle, Universitätsspital Ghent, Belgien.
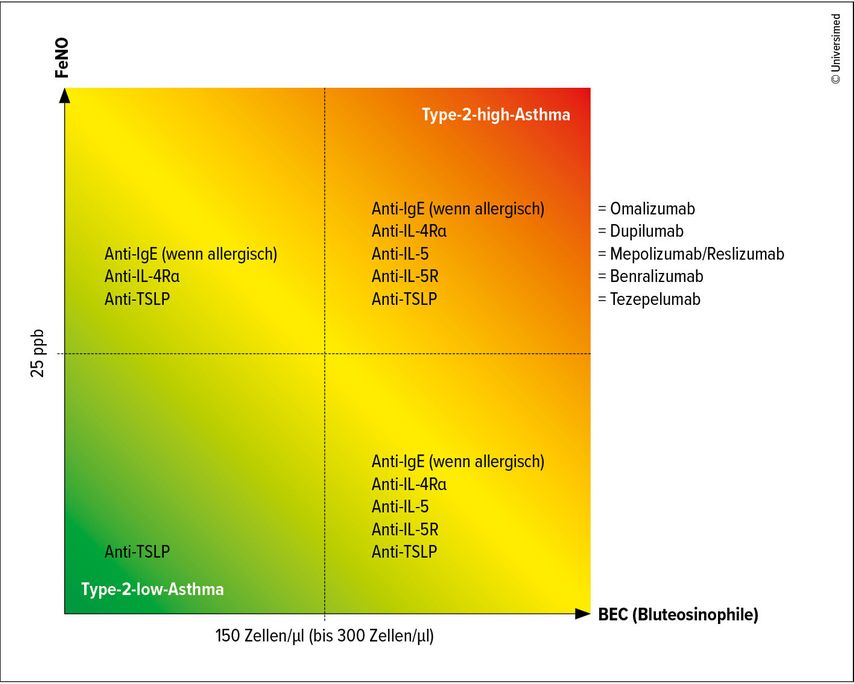
Ein Weg, sich einer Phänotypisierung zu nähern, ist die Frage nach dem Krankheitsbeginn. Typischerweise sind die im Erwachsenenalter auftretenden Phänotypen seltener mit einer Allergie assoziiert, erklärte Brusselle. Unterschiedliche Phänotypen von Asthma sind auch anhand verschiedener Biomarker zu identifizieren. Als besonders relevant bezeichnete Brusselle die Eosinophilenzahl im Blut, die mit Interleukin(IL)-5 korreliert, sowie das fraktionierte exhalierte Stickstoffmonoxid (FeNO), das in Zusammenhang mit IL-13 in den Atemwegen steht. Ist auch nur einer beiden Biomarker erhöht, so liegt ein Type-2-high-Asthma vor. Bei Type-2-low-Asthma sind beide Marker niedrig.1Die Eosinophilenzahl im Blut („blood eosinophile count“; BEC) ist ein prognostischer Marker für Exazerbationen, FeNO liefert zusätzliche Informationen. Sind beide Marker erhöht, ist das Exazerbationsrisiko am höchsten. In solchen Fällen empfehlen die GINA-Guidelines zusätzlich zur inhalativen Standardtherapie mit LAMA/LABA/ICS ein Biologikum (GINA-Stufe 5).
Sechs Biologika sind aktuell für die Asthmatherapie zugelassen: Tezepelumab ist ein Antikörper gegen das Alarmin TSLP, Dupilumab richtet sich gegen die IL-4/IL-13-Rezeptoren, Omalizumab gegen IgE. Mepolizumab, Reslizumab und Benralizumab sind monoklonale Antikörper gegen IL-5 oder den IL-5-Rezeptor (Abb.1).
Abb. 1: FeNO und BEC: Prädiktoren für das therapeutische Ansprechen von Biologika bei schwerem unkontrolliertem Asthma (modifiziert nach Brusselle GG, Koppelman GH 2022)1
Deutliche Reduktionen des Exazerbationsrisikos mit Biologika
Was mit diesen Antikörpern möglich ist, zeigte beispielsweise die MENSA-Studie mit Mepolizumab in einer Population mit häufigen Exazerbationen und erhöhten Bluteosinophilen. Das Biologikum reduzierte die Exazerbationsrate um 47% und verbesserte die Lebensqualität.2 Allerdings fügte Brusselle hinzu, dass nicht in allen Populationen mit einem vergleichbaren Ergebnis zu rechnen ist. So reduzierte Mepolizumab bei Kindern und Jugendlichen Exazerbationen nur um 23%. Umgekehrt war die Wirkung bei Patienten mit sehr spätem Krankheitsbeginn und komorbider Rhinosinusitis mit Nasenpolypen mit einer Reduktion der Exazerbationsrate um 80% noch deutlicher.3 Auch für Benralizumab konnte eine Wirkung beim schweren eosinophilen Asthma nur bei Patienten gezeigt werden, deren Asthma im Alter ab 18 Jahren begonnen hatte. Brusselle: „Es zählen nicht nur die Biomarker, sondern auch die Klinik.“
Dupilumab zeigte besonders gute Wirksamkeit bei Patienten mit erhöhtem FeNO.4 Dies sei nicht überraschend, so Brusselle, da Dupilumab IL-13 hemmt und IL-13 in Zusammenhang mit FeNO steht. Auch Tezepelumab ist bei hoher Eosinophilenzahl und hohem FeNO am besten wirksam.5 Allerdings wies Brusselle darauf hin, dass Tezepelumab als erstes Biologikum Exazerbationen auch bei niedriger Eosinophilenzahl und niedrigem FeNO signifikant reduzierte. Dies liege daran, dass Tezepelumab früh in die Entzündungskaskade eingreift.
Faktoren für die Biologikawahl
Im klinischen Alltag stellt sich also die Qual der Wahl. Ein Faktor, der grundsätzlich für eine Biologikatherapie spricht, sind Exazerbationen im Jahr vor Beginn der Biologikatherapie. Sind die Eosinophilen erhöht, so spricht das für einen Anti-IL-5- oder Anti-IL-5R-Antikörper. Gute Kandidaten für Dupilumab sind Patienten mit erhöhten Eosinophilen, erhöhtem FeNO und/oder Einnahme oraler Kortikosteroide. Für Omalizumab spricht allergisches Asthma, einen zuverlässigen prädiktiven Biomarker gibt es nicht. Tezepelumab hingegen kann bei häufigen Exazerbationen eingesetzt werden, auch wenn weder die Eosinophilen noch das FeNO erhöht sind. In der Praxis sollte das gewählte Biologikum für mindestens vier Monate gegeben und erst dann die Wirksamkeit bewertet werden.
Brusselle empfahl jedoch, sich nicht nur nach Biomarkern zu richten, sondern auch die Klinik nicht zu vergessen. Hier bietet sich das ABCDE-Schema an („age and age at onset“, „biomarkers“, „comorbidities“, „dosing“, „exacerbations“). Als Beispiel für die Bedeutung von Komorbiditäten nannte Brusselle die atopische Dermatitis, die, wenn sie als Komorbidität vorliegt, die Wahl auf Dupilumab lenken sollte. Brusselle betonte auch, dass bei allen diesen Biologika gute Therapieergebnisse nur bei häufig exazerbierenden Patienten zu erwarten sind.
Neue Therapieoptionen
Für die Zukunft erwartet Brusselle einen früheren Einsatz dieser Biologika bei Patienten mit hohem Risiko. Mit länger wirksamen monoklonalen Antikörpern wird es auch möglich sein, die Dosierintervalle zu verlängern. Und nicht zuletzt könnten mit bi- und trispezifischen Anti- und Nanokörpern mehrere Ziele gleichzeitig adressiert werden. Als Beispiel nannte Brusselle den experimentellen Nanokörper Lunsekimig, der gegen IL-13 und TSLP gerichtet ist.
Quelle:
„Biologics in asthma: current insights and future directions“, Vortrag von Prof. Dr. Guy Brusselle, Ghent, im Rahmen des ERS Congress 2025, 29. September 2025
Literatur:
1 Brusselle GG, Koppelman GH: N Engl J Med 2022; 386(2): 157-71 2 Ortega HG et al.: N Engl J Med 2014; 371(13): 1198-207 3 Brusselle G et al.: Respirology 2023; 28(8): 696-8 4 Castro M et al.: N Engl J Med 2018; 378(26): 2486-96 5 Menzies-Gow A et al.: N Engl J Med 2021; 384(19): 1800-9
Das könnte Sie auch interessieren:
Hochfluss-Sauerstofftherapie: wann und wie lange?
Die Hochfluss-Sauerstofftherapie (HFOT) kann die inspiratorische Sauerstofffraktion (FiO2) verbessern. Sie hat einen dynamischen Effekt auf den positiven endexspiratorischen ...
Kontroversen in der Diagnostik
Interstitielle Lungenkrankheiten (ILD) sind eine heterogene Gruppe verschiedener Erkrankungen. Daher ist die Diagnostik komplex und umfasst klinische, radiologische und ...