Die Indikationsstellung und Wertigkeit der lumbopelvinen Stabilisierung
Autorin:
Dr. Anna Antoni, MSc
Medizinische Universität Wien
Abteilung für Unfallchirurgie
E-Mail: anna.antoni@meduniwien.ac.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die lumbopelvine Stabilisierung bietet als etabliertes Verfahren eine hohe biomechanische Stabilität. In diesem Artikel werden anhand der aktuellen Literatur und Empfehlungen die Indikationen, Vor- und Nachteile der lumbopelvinen Stabilisierung sowie die Abwägung mit alternativen Techniken bei Sakrumfrakturen behandelt.
Keypoints
-
Die lumbopelvine Stabilisierung bietet als etabliertes Verfahren eine hohe biomechanische Stabilität.
-
Die Analyse des Frakturtyps mit speziellem Fokus auf den lumbopelvinen Übergang inklusive Facettengelenke ist nötig.
-
Es bestehen beträchtliche Unterschiede zwischen Hochrasanztrauma und Fragilitätsfrakturen.
-
Bei intaktem Korridor sollte wenn möglich die Trans-IS-Schraube bevorzugt werden (biomechanisch stabiler als kurze SI-Schrauben, keine Schmerzen auf Gegenseite, minimalinvasiv in Rückenlage möglich, Metallentfernung seltener nötig).
-
Sakrumtrümmerfrakturen, neurologische Ausfälle mit Notwendigkeit der offenen Reposition oder Dekompression, spinopelvine Dissoziation oberhalb von S2 und Facettengelenksbeteiligung sprechen für LPS.
Klassifikation der Sakrumfraktur
Um die Indikationen der lumbopelvinen Stabilisierung (LPS) zu identifizieren, muss man sich mit den Arten der Sakrumfraktur auseinandersetzen. Die gängigste Klassifikation nach Denis unterscheidet nach der Lokalisation von lateral nach zentral die Denis-I-Fraktur im Bereich der Massa lateralis, Denis II mit Beteiligung der Foramina und Denis III mit zentralen Frakturausläufern. Diese Klassifikation ist hilfreich für die schnelle und einfache Beschreibung von Sakrumfrakturen und ist in erster Linie nützlich für die Abschätzung von Komplikationen. Denn die Häufigkeit neurologischer Ausfälle nimmt von Denis I nach III aufgrund der anatomischen Verläufe der Nervenwurzeln zu. Auch für Therapieentscheidungen lässt sie sich anwenden, da die Notwendigkeit einer Operation von Denis I nach III zunimmt. Über die Wahl der Operationstechnik gibt die Denis-Klassifikation jedoch keine Aufschlüsse.
Denis-III-Frakturen mit querverlaufenden Frakturausläufern wurden durch die Roy-Camille-Klassifikation näher beschrieben. Diese Frakturen wurden als „suicidal jumper’s fracture“ beschrieben, da sie typischerweise durch Hochrasanztrauma und Sturz auf das Gesäß verursacht werden. Da aber dieselben Frakturen auch durch einfache Stürze als Fragilitätsfrakturen mit zugrunde liegender Osteoporose entstehen können, ist der Begriff „suicidal jumper’s fracture“ durch die Verschiebung der Altersgipfel bei Beckenfrakturen zunehmend obsolet. Für die Therapieentscheidung ist vor allem die Kenntnis der typischen Querfrakturverläufe nach Roy-Camille hilfreich, da stets die lateralen Röntgen- und vor allem sagittalen CT-Bilder mit dem Ausmaß der Dislokation einer Querfrakturkomponente beachtet werden sollten.
Ein Durchbruch in Richtung praktischer Anwendbarkeit einer Klassifikation und Hilfestellung zum Verständnis der Sakrumfrakturen entstand durch die AO-Spine-Klassifikation. Diese Klassifikation beschreibt im Sinne einer Synthese aus Prinzipien des Wirbelsäulen- und Beckentraumas sogenannte „spino-pelvic injuries“ und richtet dadurch den Fokus auf lumbopelvine Dissoziationsverletzungen. Wie der Name bereits verrät, fehlt bei diesen Verletzungstypen die Kontinuität zwischen Wirbelsäule und Becken. Leider ermöglicht aber auch diese Klassifikation keine evidenzbasierten Operationsempfehlungen. Eine wichtige Ergänzung der AO-Spine-Klassifikation entstand durch die Isler-Klassifikation, welche auf die Wichtigkeit der L5/S1-Facettengelenksintegrität bei lumbopelvinen Dissoziationsverletzungen hinweist. Trotz der Wichtigkeit, die Aufmerksamkeit auf die Facettengelenke zu lenken, kann diese Klassifikation lediglich bei der Frakturanalyse helfen, da es nicht ausreichend Daten zu Behandlungsergebnissen anhand der Isler-Klassifikation gibt.
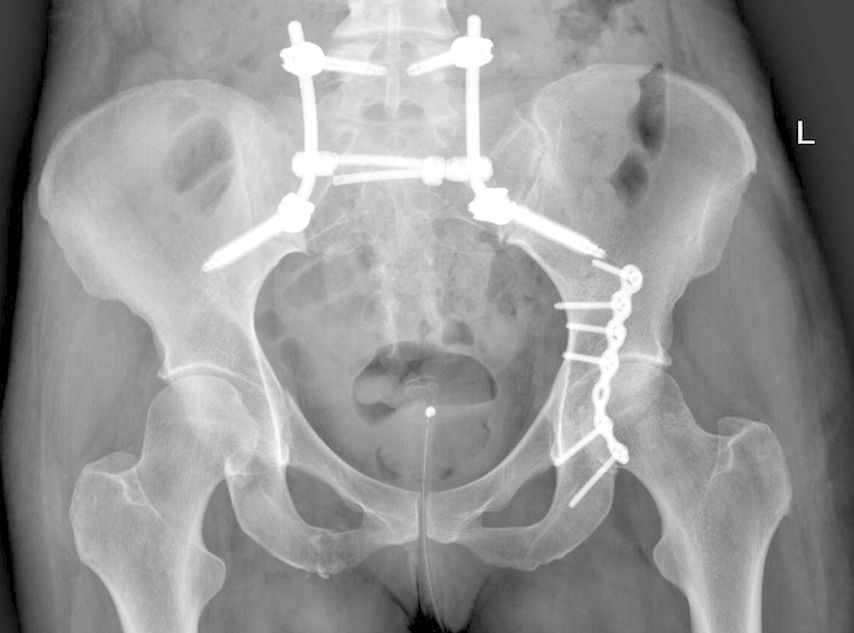
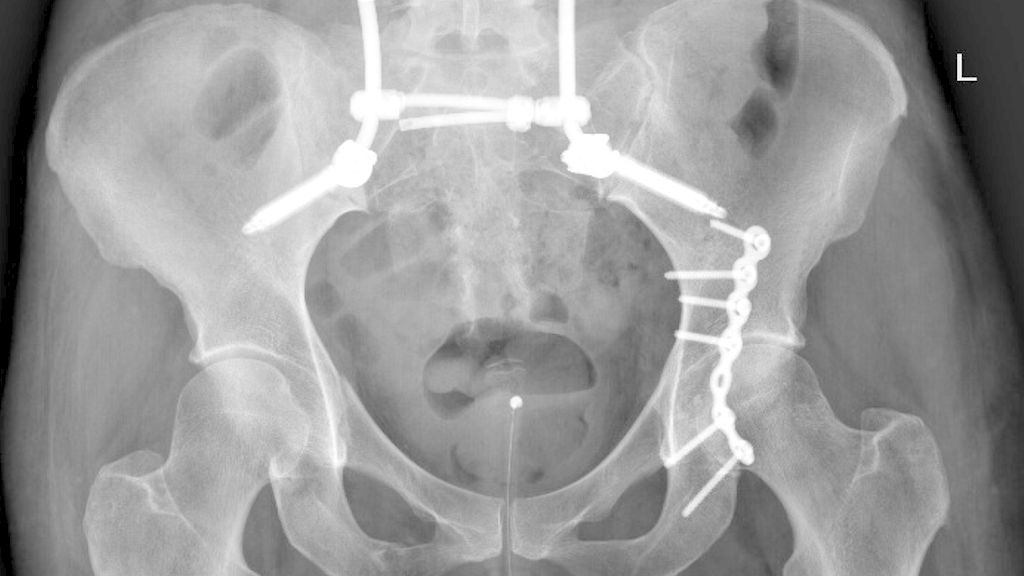
Abb. 1: Beckenübersicht einer 48-jährigen Patientin mit lumbopelviner Stabilisierung und Acetabulumplattenosteosynthese nach Sturz aus großer Höhe mit lumbopelviner Dissoziation und mehrfragmentärer transforamineller Frakturkomponente, oberer und unterer Schambeinastfraktur rechts und Acetabulumfraktur links
Einflussfaktoren für die Therapieentscheidung
Neben der Analyse des Frakturtyps mit speziellem Fokus auf den lumbopelvinen Übergang inklusive der Facettengelenke spielen weitere Faktoren eine wesentliche Rolle für die Therapieentscheidung. Es bestehen beispielsweise beträchtliche Unterschiede zwischen Hochrasanztrauma undFragilitätsfrakturen. Bei Hochrasanztrauma muss immer von beträchtlichen Instabilitäten durch Bänderzerreißungen ausgegangen werden, welche bei Fragilitätsfrakturen meist nicht vorliegen. Außerdem unterscheiden sich die Ansprüche in diesen Patient:innenkollektiven. Während bei jüngeren Patient:innen nach Hochrasanztrauma das Therapieziel in erster Linie die Rekonstruktion der Anatomie darstellt, ist es bei Fragilitätsfrakturen häufig die frühe Mobilisierung und Schmerztherapie mit Fokus auf Minimalinvasivität. Die allgemeine Operabilität auf Boden des Allgemeinzustandes und der Risikofaktoren wie Begleiterkrankungen muss – wie bei allen Verletzungen – miteinbezogen werden. So eignen sich polytraumatisierte und betagte Patient:innen mit hoher Frailty oft gleichermaßen nicht für eine längere Operation in Bauchlage. Begleitverletzungen der unteren Extremitäten bei Polytrauma machen oft eine frühe Vollbelastung unmöglich, weshalb manchmal weniger invasive und damit unter Umständen weniger stabile Methoden sinnvoll sein können.
Der Patient:innenwunsch steht vor allem bei Fragilitätsfrakturen im Mittelpunkt, da Immobilität und Operationen ein erhöhtes Risiko mit sich bringen. Für den einen gilt Mobilität als Lebensader und für die andere handelt es sich um eine sogenannte „End-of-life“-Entscheidung, bei der es vor allem um Schmerzreduktion geht. Auch in so einem Fall kann eine weniger aufwendige Methode von Vorteil sein.
Bei Trümmerfrakturen, insbesondere im Bereich der Neuroforamina, ist eine Kompression der Fraktur kontraproduktiv, sodass hier die Überbrückung mittels LPS die sicherste Wahl darstellt. Bei Vorhandensein neurologischer Ausfälle im Bereich der Nervenwurzeln besteht häufig die Notwendigkeit einer raschen Reposition und oft auch Dekompression, um eine bestmögliche Regeneration der neurologischen Funktion zu erreichen. Dabei gibt es jedoch einen Mangel an Literatur zu Indikation und Operationszeitpunkt der Dekompression.
Technik der lumbopelvinen Stabilisierung und Alternativen
Anwendungsbereich
Die Technik der LPS ist geeignet für die Versorgung zahlreicher Pathologien der Wirbelsäule, des Beckens und des lumbosakralen Überganges. In diesem Artikel liegt der Schwerpunkt auf Sakrumfrakturen, jedoch eignet sich die Technik gleichermaßen für Degeneration, Tumor, Deformitäten und Infektsituationen. Frakturen der unteren LWS und des lumbosakralen Überganges benötigen gemäß den Prinzipien der Wirbelsäulenchirurgie häufig eine Stabilität, die nur durch die LPS erreicht werden kann. Nach demselben Fixateur-interne-Prinzip wie bei Wirbelkörperfrakturen dient die LPS bei Sakrumfraktur der Kraftübertragung von der Wirbelsäule auf das Becken mittels Schrauben und Stäben unter Aussparung des Os sacrum.
Biomechanik
Bei der LPS-Technik zeigte sich bei biomechanischen Untersuchungen ein Spektrum der Stabilität. Die einseitige oder nicht mittels Querverbindern versehene LPS weist dabei die geringste Stabilität auf. Wird die LPS triangulär angewendet, also werden Querverbinder und/oder sakroiliakal (SI-)Schrauben verwendet, zeigte sich die Stabilität am höchsten. Naturgemäß wies sich die Kombination aus LPS mit Querverbindern und Schrauben als stabilste Variante aus. Sakrumfrakturen im Rahmen von Beckenringfrakturen wurden traditionell mittels kurzer SI-Schrauben, Plattenosteosynthese oder konservativ behandelt. In den vergangenen Jahren etablierte sich zunehmend die transilio-transsakrale (Trans-IS-)Schraube. In mehrfachen Untersuchungen zeigte sich diese biomechanisch stabiler als kurze SI-Schrauben, wobei sich die Komplikationsrate nicht erhöhte. Oftmals wurden Bedenken geäußert, dass ein sakraler Dysmorphismus hinderlich für Trans-IS-Schrauben wäre. Es findet sich in zahlreichen anatomischen Studien und in der Praxis aber meist ein geeigneter S2-Korridor. Zusätzlich kann man computerassistierte Verfahren wie die Navigation oder Robotik nützen. Auch die Bedenken, dass zwei SI-Gelenke durch die Trans-IS-Schrauben verletzt werden und Schmerzen verursachen, konnte widerlegt werden. Es gibt einige biomechanische Untersuchungen, welche feststellten, dass die LPS den SI-Schrauben mechanisch überlegen ist. Nicht aus der Literatur ablesbar ist jedoch, wie viel Stabilität wirklich klinisch relevant ist. Eine der wenigen prospektiven Studien über Beckenfrakturen durch Mendel und Klauke et al. untersuchte die Trans-IS-Verschraubung vs. LPS bei Fragilitätsfrakturen. Sie kamen zu dem Ergebnis, dass die Trans-IS-Verschraubung bei vorhandenem Korridor Vorteile gegenüber der LPS hinsichtlich Mobilität und OP-Dauer bei spinopelvinen Dissoziationen hatte.
Vor- und Nachteile
Die LPS ermöglicht zwar die biomechanisch höchste Stabilität, hat aber auch Nachteile und Komplikationsmöglichkeiten. Beispielsweise können zu oberflächlich gelegene Implantate Druckstellen mit Weichteilkomplikationen verursachen. Weiters sind im Vergleich zur Trans-IS-Schraube eine Bauchlage und häufig längere OP-Zeit notwendig. Die Metallentfernung sollte bei LPS großzügig indiziert werden, da die Versteifung des lumbopelvinen Überganges funktionelle Einschränkungen und Anschlussverletzungen mit sich bringt, während Trans-IS-Schrauben weniger funktionelle Langzeitfolgen bei bleibenden Implantaten erwarten lassen.Entsprechend sollten zahlreiche Faktoren in die Wahl des geeigneten Operationsverfahrens einfließen. Ein rezenter Review von Godolias et al. konkludierte, dass wann immer möglich Trans-IS-Schrauben bei Sakrumfrakturen zu bevorzugen seien und die LPS vor allem bei Facettengelenksbeteiligung und fehlendem Korridor für eine Trans-IS-Schraube oder bei Notwendigkeit einer Nervendekompression empfehlenswert sei. Weiters ist es wichtig, institutionelle Gegebenheiten und Systemunterschiede zu betrachten. Die LPS wird vielerorts durch Wirbelsäulenchirurg:innen durchgeführt. Beckenchirurg:innen beschränken häufig die OP-Technik, soweit möglich, auf das Becken. Vor diesem Hintergrund ist die Indikationsstellung und Literatur zu betrachten, da der menschliche Faktor (noch) nicht auszublenden ist. Wer häufig an der Wirbelsäule operiert, wird eher zu einer LPS tendieren. Wer gewohnt ist, mit der 3D-Anatomie des Beckens am Bildwandler zu agieren, wird eher zu einem Verfahren tendieren, welches sich auf das Becken beschränkt. Hier erscheint ein chirurgisches Spektrum, das Becken und Wirbelsäule abdeckt, natürlich als hilfreich, entspricht international aber oft nicht der Realität von Weiterbildungssystemen.
Isoliert posteriore Versorgung
Im Falle der hoch instabilen AO-Typ-C-Frakturen des Beckenringes (mit Rotations- und Vertikalinstabilität) zeigten sich kombinierte anteriore und posteriore Osteosynthesen mit der mechanisch höchsten Stabilität, jedoch fand sich in der Literatur bei offenen Verfahren die höchste Komplikationsrate. Entsprechend gibt es zahlreiche Stimmen, die eine isoliert posteriore Versorgung von Beckenring-Frakturen postulieren, aufgrund der Biomechanik des Beckens, bei der der Großteil der Kraft über den hinteren Beckenring von den Hüften in die Wirbelsäule geleitet wird.
In den folgenden Fällen eignen sich die LPS oder Trans-IS-Schrauben als isolierte posteriore Osteosynthese aufgrund der hohen mechanischen Stabilität dieser Verfahren:
-
Tolerable Dislokation am ventralen Beckenring
-
Risikofaktoren für Komplikation bei offenen Verfahren ventral (Übergewicht, Begleiterkrankungen, Voroperationen, …)
-
Therapieziel frühe Mobilisierung und Schmerztherapie vs. Wiederherstellung der Anatomie
-
Es könnten Frauen im gebärfähigen Alter profitieren, hierzu gibt es jedoch keine Evidenz.
Literatur:
1 Godolias P et al.: Posterior pelvic ring injuries, lumbosacral junction instabilities and stabilization techniques for spinopelvic dissociation: a narrative review. Arch Orthop Trauma Surg 2024; 144(4): 1627-35 2 Ziran N et al.: Trans-sacral screw fixation of posterior pelvic ring injuries: review and expert opinion. Patient Saf Surg 2022; 16(1): 24 3 Lampert C et al.: Isolated posterior stabilization of the pelvic ring in type III/IV fragility fractures of the pelvis are beneficial compared to 360° antero-posterior surgical approaches. A dual-center cohort analysis. Injury 2025; 56(2): 112043 4 Mendel T et al.: Perioperative outcome of minimally invasive stabilisation of bilateral fragility fractures of the sacrum: a comparative study of bisegmental transsacral stabilisation versus spinopelvic fixation. Eur J Trauma Emerg Surg 2023; 49(2): 1001-10
Das könnte Sie auch interessieren:
Zervikale vaskuläre Pathologien: Diagnostik und Management
Vaskuläre Pathologien der Halswirbelsäule, insbesondere Dissektionen der A. carotis oder der A. vertebralis, sind potenziell lebensbedrohliche Zustände. Sie treten häufig infolge von ...
Mehr kardiovaskuläre Ereignisse und Malignome?
Mit Tofacitinib, einem Strukturanalogon von ATP, wurde 2013 erstmals ein Januskinase-Inhibitor (JAKi) in der Schweiz zugelassen. Die Vertreter dieser Medikamentenklasse haben sich gut ...
Seltene Kleingefässvaskulitiden im Fokus
Bei Vaskulitiden der kleinen Gefässe liegt eine nekrotisierende Entzündung der Gefässwand von kleinen intraparenchymatösen Arterien, Arteriolen, Kapillaren und Venolen vor. Was gilt es ...