
Neue Analysen zur Therapieoptimierung bei gastrointestinalen Tumoren
Für eine verbesserte Behandlung von Patienten mit gastrointestinalen Tumoren sind nicht immer neue Therapien notwendig. Manchmal bringt schon die richtige Einschätzung der Lebensqualität Hinweise auf einen Progress, oder die Lage des Primärtumors hat einen Einfluss auf Therapiestrategien, wo kein Einfluss erwartet wurde. Lesen Sie im Folgenden mehr über Neuigkeiten zu gastrointestinalen Tumoren, die beim WCGC in Barcelona präsentiert wurden.
Neue Analysen zur Therapieoptimierung bei gastrointestinalen Tumoren
Für eine verbesserte Behandlung von Patienten mit gastrointestinalen Tumoren sind nicht immer neue Therapien notwendig. Manchmal bringt schon die richtige Einschätzung der Lebensqualität Hinweise auf einen Progress, oder die Lage des Primärtumors hat einen Einfluss auf Therapiestrategien, wo kein Einfluss erwartet wurde. Lesen Sie im Folgenden mehr über Neuigkeiten zu gastrointestinalen Tumoren, die beim WCGC in Barcelona präsentiert wurden.
Lebensqualität als Prädiktor von Ansprechen und Nebenwirkungen
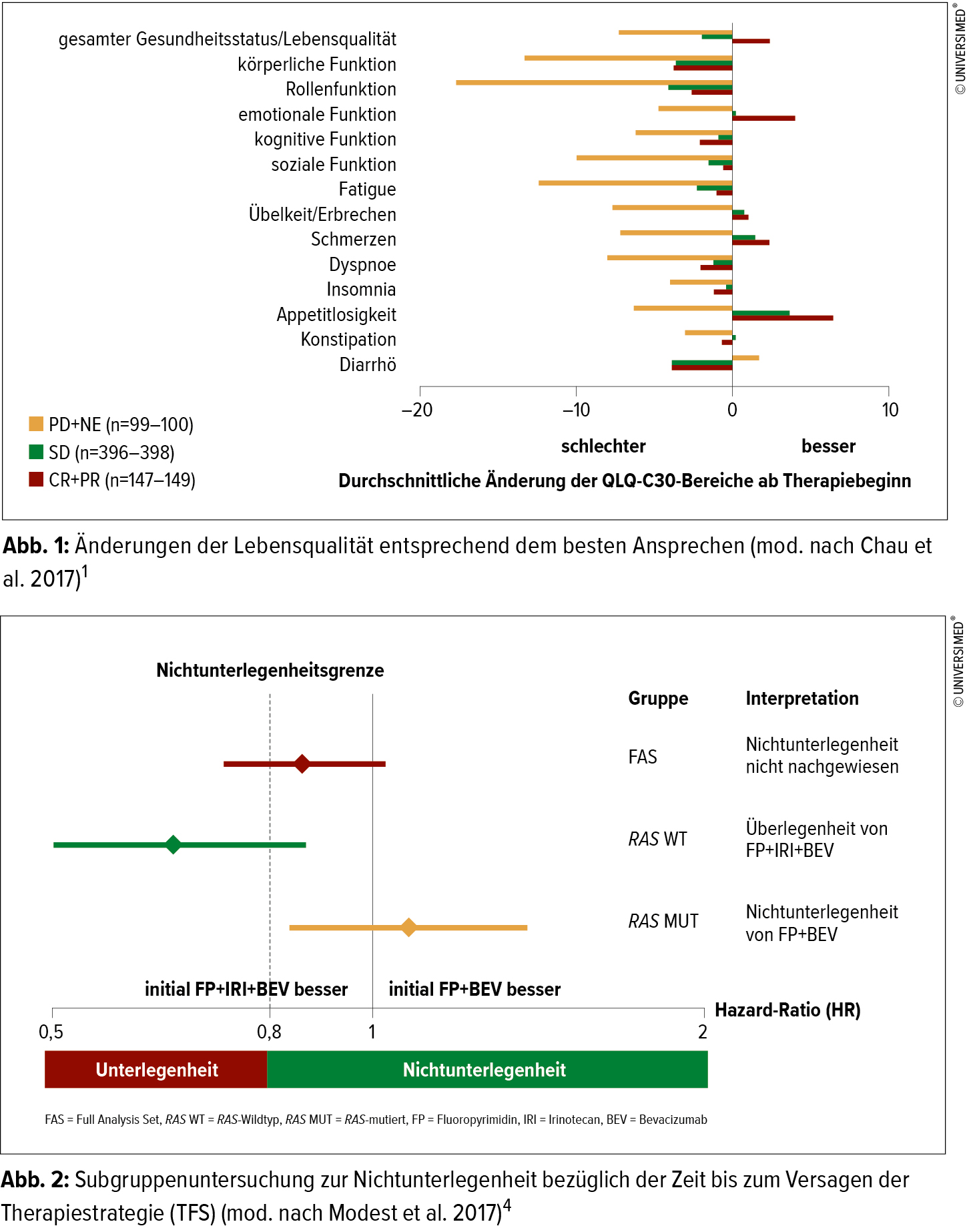
In einer exploratorischen Auswertung mit den Daten der Studien RAINBOW und REGARD wurde der Zusammenhang zwischen der Lebensqualität und Nebenwirkungen mit dem Tumoransprechen untersucht. Verwendet wurde der EORTC QLQ-C30, um festzustellen, welche Bereiche der Lebensqualität beim fortgeschrittenen Magenkarzinom besonders relevant sind und welche Veränderungen in diesen Bereichen zu erwarten sind. Da es zu diesen Fragestellungen bisher keinen allgemein akzeptierten Standard gibt, wurden Lebensqualitätsänderungen, die mit dem Ansprechen und den therapieassoziierten Nebenwirkungen einhergehen, untersucht.1 In der RAINBOW-Studie wurden 665 vorbehandelte Patienten mit fortgeschrittenem Adenokarzinom des Magens oder des gastroösophagealen Übergangs 1:1-randomisiert und placebokontrolliert mit Paclitaxel ± Ramucirumab behandelt.2 Die REGARD-Studie untersuchte 2:1-randomisiert Ramucirumab versus Placebo bei 355 vorbehandelten Patienten.3 Der EORTC QLQ-C30 wurde zu Studienbeginn und alle 6 Wochen ausgefüllt und Nebenwirkungen wurden bei jedem Patientenbesuch abgefragt. Für die Analyse des Ansprechens wurde zu Studienbeginn und alle 6 Wochen ein radiologischer Scan durchgeführt. Die Lebensqualität wurde in einem Score von 0 bis 100 mit einer besseren Lebensqualität bei höherem Score dargestellt.
Die Daten aller Behandlungsarme wurden gepoolt, um die Änderungen in der Lebensqualität einerseits als Prädiktor von klinischen Ereignissen und andererseits basierend auf dem Wechsel des klinischen Status zu analysieren. Die globale Lebensqualität, die körperliche Funktion, die Funktion im Rollenverhalten, die emotionale Funktion und die soziale Funktion als funktionale Bereiche sowie Fatigue, Übelkeit/Erbrechen, Schmerzen und Appetitverlust als symptomatische Bereiche erfüllten präspezifizierte Kriterien für eine relevante Änderung im Ansprechen. Die Krankheitsprogression war assoziiert mit einem Abfall in den meisten Lebensqualitätsbereichen (Abb. 1). Eine Verbesserung des Patienten-berichteten Appetitverlusts war assoziiert mit einem Ansprechen oder der Stabilisierung der Erkrankung und mit Ausbleiben von Nebenwirkungen.
In der Population mit fortgeschrittenen Tumoren war der QLQ-C30 sensitiv für Änderungen des klinischen Status, so das Fazit der Autoren. Veränderungen der Lebensqualität um 10 bis 20 Punkte seien assoziiert mit dem Ansprechen und um insgesamt 10 bis 15 Punkte mit dem Auftreten von Nebenwirkungen. Diese Ergebnisse können verwendet werden, um entsprechende klinische Studien zu konzipieren und auch um Patienten in der klinischen Praxis zu managen.
Deeskalierte Induktionstherapie bei mCRC-Patienten
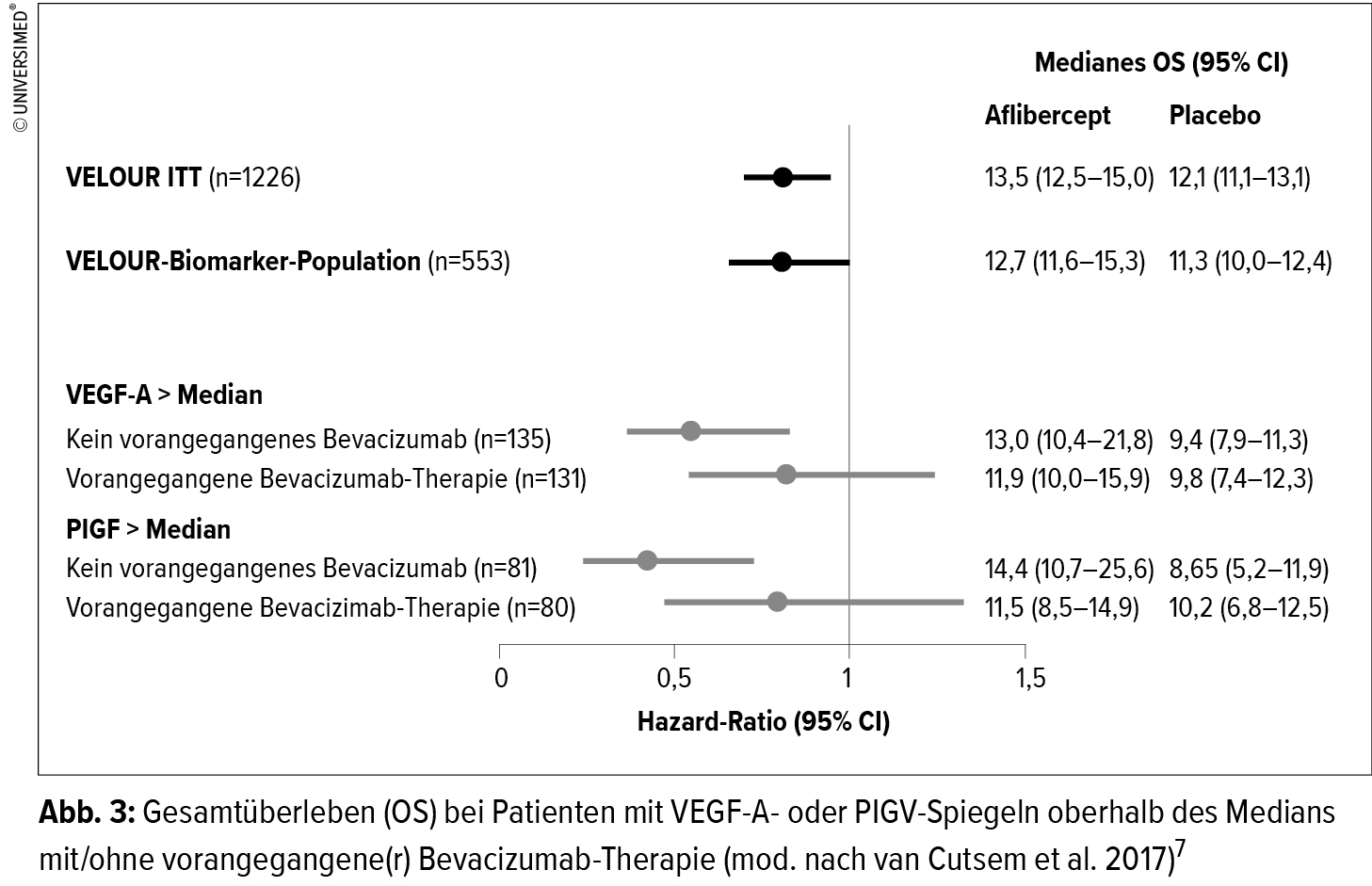
Beim metastasierten Kolorektalkarzinom (mCRC) ist FOLFIRI bzw. CAPIRI plus Bevacizumab eine etablierte Standardbehandlung in der Erstlinie. Die AIO-KRK-0110-Studie untersuchte die weniger intensive Induktionstherapie mit einem Fluoropyrimidin (FP) plus Bevacizumab (BEV), gefolgt von einer Eskalation zu FOLFIRI/CAPIRI bei Tumorprogress versus die Standardbehandlung mit FP plus Irinotecan (IRI) plus BEV.4 Der primäre Endpunkt war die Nichtunterlegenheit der weniger intensiven Therapie gegenüber der Standardtherapie in Bezug auf die Zeit bis zum Versagen der Therapiestrategie (TFS, „time to failure of strategy“). Wurde dieser Endpunkt erfüllt, war vorgesehen, die symptomatischen Toxizitäten pro Therapiezyklus zu vergleichen und darüber den überlegenen Studienarm zu definieren.
Es wurden 434 Studienteilnehmer rekrutiert, von denen 422 in die Sicherheitsanalyse und 421 in die Gesamtanalyse eingingen. Der Anteil an Patienten, die das FP Capecitabin erhielten, betrug 71,2 % im FP+BEV-Studienarm und 65,1 % im FP+IRI+BEV-Studienarm. Etwa die Hälfte der Patienten beider Studienarme zeigte eine RAS-Mutation.
Eingeschlossen war ein eher älteres Patientenkollektiv mit einem medianen Alter von 71 bzw. 69 Jahren und einem Anteil von 71 vs. 48 % über 70-jähriger Patienten. Im Median wurden die Patienten beider Studienarme 7,4 und 6,7 Monate mit median 12 bzw. 12,5 Zyklen behandelt. 37,7 % der Patienten im FP+BEV-Arm erhielten eine Eskalation mit Irinotecan. Mit einer Nachbeobachtungszeit von etwa 34 Monaten betrug die mediane TFS 9,6 Monate im deeskalierten Arm und 9,9 Monate im Standardarm (HR: 0,86; 90 % CI: 0,73–1,02; p=0,16), womit der Beweis einer Nichtunterlegenheit für die gesamte Studienpopulation nicht erbracht wurde. Für Patienten mit RAS-mutierten Tumoren konnte die Nichtunterlegenheit von FP+BEV (HR: 1,08; p=0,62) und für Patienten mit RAS-Wildtyp-Tumoren die Überlegenheit von FP+IRI+BEV (HR: 0,65; p=0,01) gezeigt werden (Abb. 2). Das Gesamtüberleben war konsistent mit den TFS-Daten. Bezüglich der Toxizitäten wurde mit der deeskalierten, sequenziellen Therapie, wie erwartet, ein verträglicheres Ergebnis erzielt.
Da die sequenzielle Eskalation nur bei einer Minderheit von 38 % der Patienten durchgeführt werden konnte, könne sie für RAS-Wildtyp-Patienten, die für eine intensive Kombination geeignet sind, nicht empfohlen werden, folgern die Autoren. Bei Patienten mit RAS-mutiertem mCRC war die intensivere Chemotherapie nicht mit einer deutlichen Verbesserung des Therapieerfolgs assoziiert. Eine sequenzielle Therapie mit FP+BEV, gefolgt von FP+IRI+BEV, könne daher bei der RAS-mutierten Erkrankung in Erwägung gezogen werden.
SIRT verlängert OS nur bei rechtsseitigen Tumoren
In einer Post-hoc-Analyse der Studien SIRFLOX und FOXFIRE Global wurde bei Patienten mit metastasiertem Kolorektalkarzinom eine Verlängerung des Gesamtüberlebens durch eine SIRT („Selective Internal Radiation Therapy“) zusätzlich zur FOLFOX-basierten Erstlinientherapie festgestellt – allerdings nur bei Patienten mit rechtsseitigen Primärtumoren.5 Die beiden Studien prüften die Effektivität der Kombination der SIRT mit FOLFOX-basierter Chemotherapie in der Erstlinie bei 739 mCRC-Patienten mit alleiniger Lebermetastasierung oder leberdominierter Erkrankung. Die Lokalisation des Primärtumors wurde prospektiv in beiden Studien erfasst und Gesamtüberleben (OS) sowie progressionsfreies Überleben (PFS) wurden unabhängig für Patienten mit rechtsseitigen und linksseitigen Primärtumoren ausgewertet. Die beim WCGC präsentierte Analyse wurde auf Basis der ITT-Population durchgeführt.
24,2 % der 739 Patienten, die in den Studien SIRFLOX und FOXFIRE Global eingeschlossen waren, wiesen einen rechtsseitigen und 73,1 % einen linksseitigen Primärtumor auf. Wie es nach heutigem Wissensstand zu erwarten ist, waren Patienten mit rechtsseitigen Tumoren älter (median 64,4 vs. 61,6 Jahre) und häufiger Frauen (42,5 % vs. 32,0 % ). Das OS wurde bei Patienten mit rechtsseitigen Primärtumoren signifikant durch die zusätzliche SIRT-Behandlung zur Erstlinientherapie mit FOLFOX6 von median 17,1 auf 22,0 Monate verlängert (HR: 0,64; 95 % CI: 0,46–0,89; p=0,007). Auch bezüglich des PFS wurde in der Kohorte mit rechtsseitigen Tumoren ein Vorteil für die SIRT-Behandlung beobachtet (medianes PFS: 10,8 vs. 8,7 Monate; HR: 0,73; p=0,053). Patienten mit linksseitigen Primärtumoren profitierten hingegen nicht von der SIRT. Das OS betrug im Median 24,6 versus 26,6 Monate (HR: 1,12; p=0,279) und das PFS median 11,4 versus 10,8 Monate (HR: 0,93; p=0,426). Wodurch dieser lokalitätsbasierte Unterschied in der Effektivität bewirkt wird, bleibt noch herauszufinden.
Biomarkerstudien aus der VELOUR-Studie zur antiangiogenen mCRC-Therapie
In der Phase-III-Studie VELOUR wurde die zusätzliche Gabe von Aflibercept zu FOLFIRI an 1226 mCRC-Patienten in der Zweitlinie geprüft. Es wurde eine signifikante Verlängerung des Gesamtüberlebens von median 12,1 auf 13,5 Monate und des progressionsfreien Überlebens von 4,7 auf 6,9 Monate gezeigt.6 Ein Überlebensvorteil von median 2,1 Monaten wurde auch bei den ca. 30 % der Studienteilnehmer beobachtet, die mit Bevacizumab vorbehandelt waren und in der Zweitlinie Aflibercept erhielten. Bevacizumab bindet an VEGF-A, aber Aflibercept zeigt eine höhere Affinität zu VEGF-A und bindet zusätzlich an PIGF-2. Da unter Bevacizumab-Therapie ein Ansteigen von PIGF bei Tumorprogress und zudem ein Anstieg der Serum-VEGF-A-Spiegel während oder vor der Krankheitsprogression beobachtet wurden, erklärt dies möglicherweise die Resistenzüberwindung durch Aflibercept. Eine Post-hoc-Biomarkeranalyse der VELOUR-Studie analysierte Proben von 553 Patienten, von denen 288 Patienten mit Aflibercept und 265 Patienten mit Placebo behandelt wurden.7 169 der Patienten hatten vor Einschluss in die Studie Bevacizumab erhalten. Es konnte das signifikante Ansteigen der PIGF- und VEGF-A-Spiegel nach Bevacizumab-Vortherapie bestätigt werden. Das OS wurde unter Aflibercept in Kombination mit FOLFIRI sowohl bei Patienten mit Bevacizumab-Vortherapie als auch bei Bevacizumab-naiven Patienten um median 1,5 Monate verlängert (HR: 0,80 bzw. 0,84). Bei hohen VEGF-A- oder PIGF-Spiegeln oberhalb des Medians konnte Aflibercept anscheinend die schlechtere Prognose dieses Patientenkollektivs aufheben (Abb. 3).
Quelle: 19. World Congress on Gastrointestinal Cancer (WCGC), 29. Juni – 1. Juli 2017, Barcelona
1 Chau I et al.: Associations of quality of life with adverse events and tumor response in patients with advanced gastric cancer: Exploratory analyses from RAINBOW and REGARD. WCGC 2017, Abstr. O-016 2 Wilke H et al.: Ramucirumab plus paclitaxel versus placebo plus paclitaxel in patients with previously treated advanced gastric or gastro-oesophageal junction adenocarcinoma (RAINBOW): A double-blind, randomised phase 3 trial. Lancet Oncology 2014; 15: 1224-35 3 Fuchs CS et al.: Ramucirumab monotherapy for previously treated advanced gastric or gastro-oesophageal junction adenocarcinoma (REGARD): An international, randomised, multicentre, placebo-controlled, phase 3 trial. Lancet 2014; 383: 31-9 4 Modest DP et al.: Randomized phase III study of fluoropyrimidine (FP) plus bevacizumab (BEV) vs. FP plus irinotecan (IRI) and BEV as first-line therapy for metastatic colorectal cancer (mCRC): German AIO KRK0110 (Ml22011)-study. WCGC 2017, Abstr. O-026 5 van Hazel G et al.: Impact of primary tumour location on survival benefit in patients with metastatic colorectal cancer receiving selective internal radiation therapy and chemotherapy as first-line therapy. WCGC 2017, Abstr. LBA-006 6 Van Cutsem E et al.: Addition of aflibercept to fluorouracil, leucovorin, and irinotecan improves survival in a phase III randomized trial in patients with metastatic colorectal cancer previously treated with an oxaliplatin-based regimen. J Clin Oncol 2012; 30: 3499-506 7 Van Cutsem E et al.: Impact of prior bevacizumab treatment of VEGFA and PIGF levels and patient outcomes: A retrospective analysis of baseline plasma samples from the VELOUR trial. WCGC 2017, Abstr. #O-012
Das könnte Sie auch interessieren:
Adjuvantes Osimertinib reduziert ZNS-Rezidive bei EGFR-mutierter Erkrankung
Etwa 30% der Patienten mit nicht kleinzelligem Lungenkarzinom (NSCLC) präsentieren sich mit resezierbarer Erkrankung und werden einer kurativen Operation unterzogen. Viele Patienten ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...


