Impfplan für onkologische Patienten
Bericht:
Dr. Kassandra Settele
Review von:
Univ.-Prof. Dr. Ursula Wiedermann-Schmidt, MSc, PhD
Direktorin des Zentrums für Pathophysiologie, Zentrum Infektiologie & Immunologie
Medizinische Universität Wien
Aufgrund von Covid-19 ist das Thema Impfen derzeit in aller Munde. Insbesondere bei Vorliegen einer Krebserkrankung sollte ein umfassender Impfschutz nicht nur gegen SARS-CoV-2, sondern auch gegen andere impfpräventable Infektionserkrankungen bestehen.
Bei onkologischen Patienten spielen verschiedene Faktoren eine Rolle, die zu einer Immunsuppression führen können. Sowohl die unterschiedlichen Krebstherapien wie Chemotherapie als auch supportive Behandlung z.B. mit Opiaten1 oder Cortison wirken immunsuppressiv. Hinzu kommt eine reduzierte zelluläre Immunantwort durch Radiotherapie und Operationen.2,3 Auch Magelernährung trägt zur Immunsuppression bei.4
Für Infektionskrankheiten ist daher bei onkologischen Patienten ein erhöhtes Risiko gegeben. Auch ist die Komplikationsrate von Infektionserkrankungen bei dieser vulnerablen Patientenpopulation erhöht: Es kommt vermehrt zu Hospitalisierungen, schweren Verläufen und mitunter kann dies zu einer Verschiebung der Therapie der Grunderkrankung führen.
Impfpräventable Erkrankungen
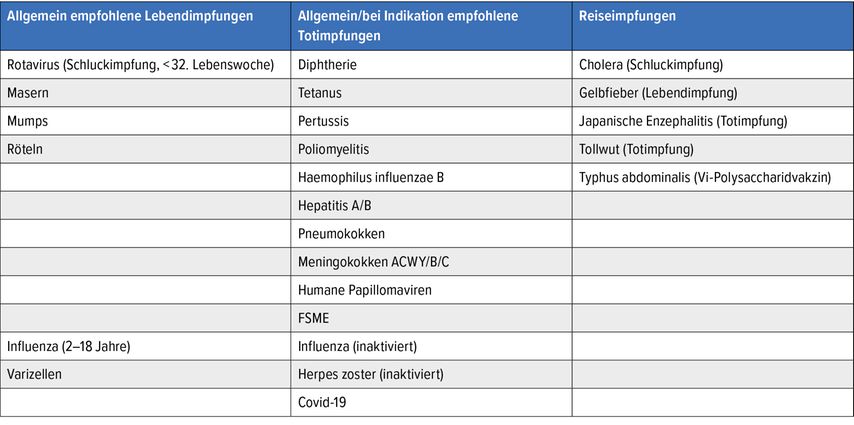
Während z.B. Katheter-assoziierte Blutstrominfektionen (i.e. Sepsis) häufig von Keimen wie E. coli, Klebsiella, Pseudomonas aeruginosa oder S. aureus5 bzw. MRSA verursacht werden, für die es keine Impfprophylaxe gibt, kann heute eine ganze Reihe von anderen Infektionserkrankungen durch Impfungen verhindert werden (Tab.1).
In einer prospektiven Kohortenstudie an Lungenkrebspatienten konnte Haemophilus influenzae als häufigster Erreger pulmonaler Infektionen bei dieser Population festgestellt werden.6 Für weitere impfpräventable Erkrankungen liegt bei Patienten mit bestehender Krebserkrankung ebenfalls ein erhöhtes Risiko für einen schweren Verlauf z.B. mit Lungenentzündung und Sepsis vor: So haben Patienten mit soliden Tumoren, insbesondere Lungenkrebs, und malignen hämatologischen Erkrankungen, insbesondere multiplem Myelom, ein im Vergleich zur Normalbevölkerung erhöhtes Risiko, an einer Pneumokokkeninfektion zu sterben.7
Auch Influenza führt bei Krebspatienten viermal häufiger zu einer stationären Aufnahme und zum Tod.8 Sehr wichtig für onkologische Patienten ist auch die Impfung gegen Herpes zoster, für den ein 1,9- bis 4,8-mal höheres Risiko besteht.9
Beeinträchtigter Impfschutz
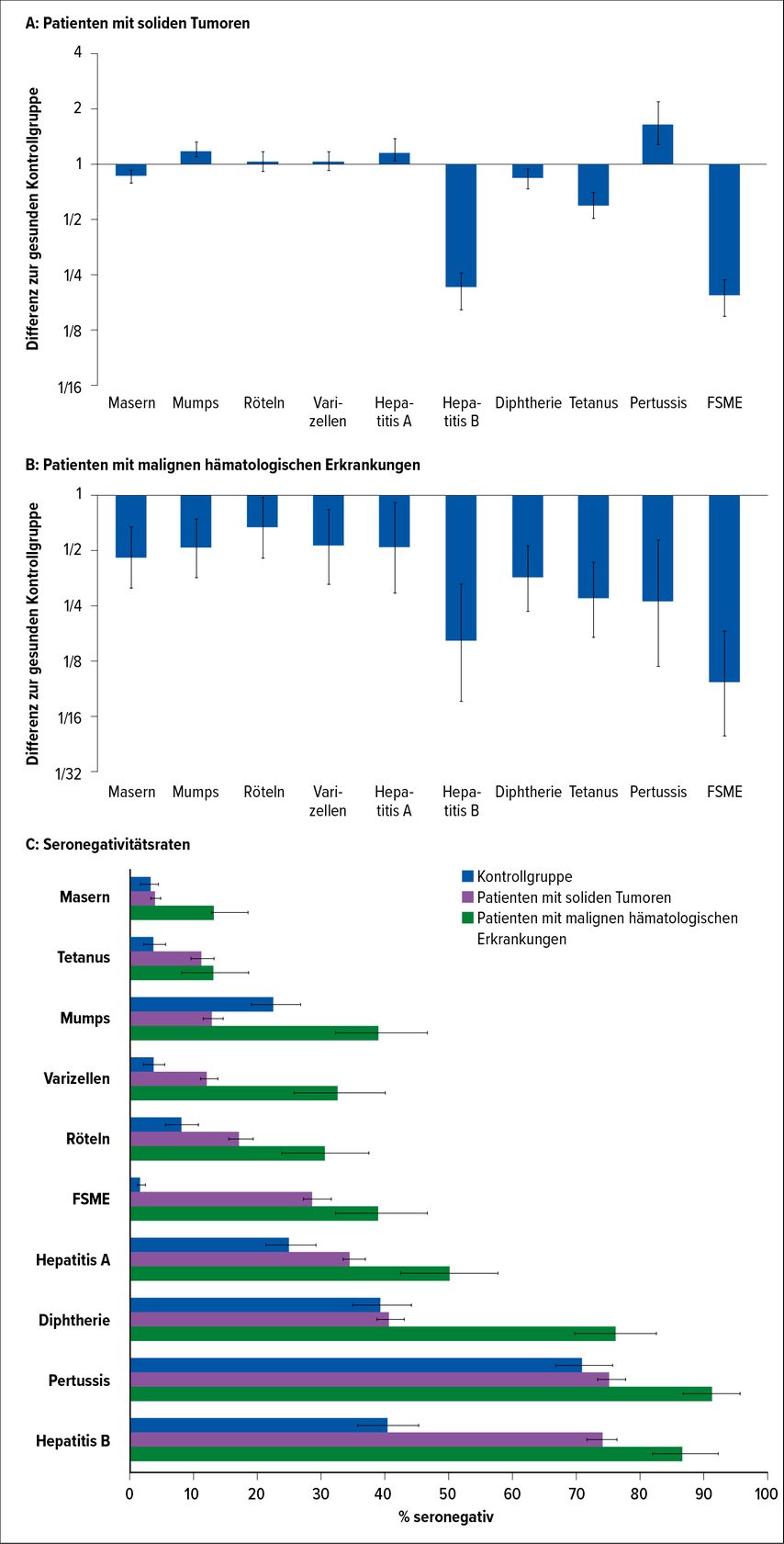
Eine Studie der MedUni Wien konnte zeigen, dass die Seronegativitätsraten impfpräventabler Erkrankungen bei onkologischen Patienten bis zu 80% betrugen.
Bei Patienten mit soliden Tumoren fanden sich für fünf von zehn der untersuchten Erkrankungen niedrigere Antikörpertiter als in der gesunden Kontrollgruppe. Bei den Patienten mit malignen hämatologischen Erkrankungen war dies sogar für alle zehn untersuchten Infektionserkrankungen der Fall, insbesondere bei Patienten mit multiplem Myelom (Abb. 1). Als ursächlich wurde – neben dem unbekannten Faktor verpasster Impfungen – der immunsuppressive Effekt der Tumoren und der Therapien angesehen.10
Abb. 1: Antikörpertiter von Patienten mit soliden Tumorerkrankungen und malignen hämatologischen Erkrankungen im Vergleich zu gesunden Kontrollprobanden (modifiziert nach Guzek et al.)10
Schon bei Diagnosestellung sollte der aktuelle Impfschutz überprüft werden. Denn unter Umständen ist der frühere Impfschutz beeinträchtigt, z.B. bei vergessenen oder versäumten Auffrischungsimpfungen. Je früher im Krankheitsverlauf notwendige Impfungen durchgeführt werden, desto besser. Im Idealfall sollten alle Impfungen vor Therapiebeginn abgeschlossen sein. Die Empfehlungen orientieren sich dabei am Österreichischen Impfplan, der jährlich im Jänner aktualisiert wird (Tab. 2).
Lebend- und Totimpfstoffe
Eine wichtige Unterscheidung hinsichtlich Impfzeitpunkt und wiederholter Applikationen ist jene zwischen Lebend- und Totimpfstoffen. Lebendimpfstoffe (z.B. gegen Masern, Mumps, Röteln, Varizellen) werden zumeist in der Kindheit verabreicht. Bei intaktem Immunsystem sind danach keine Auffrischungen mehr notwendig.
Totimpfstoffe wie gegen Diphtherie/Tetanus/Pertussis/Polio, Pneumokokken oder FSME müssen jedoch in regelmäßigen Abständen aufgefrischt werden. Die Influenza-Vakzine muss jährlich geimpft werden.
Zeitpunkt der Impfung
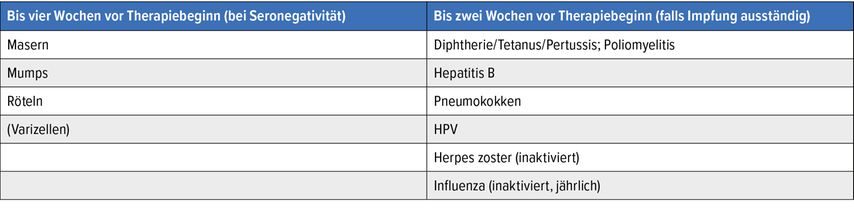
Bei onkologischen Patienten ist zu beachten, dass Totimpfstoffe bis zu zwei Wochen vor Therapiebeginn und Lebendimpfstoffe bis zu vier Wochen vor Therapiebeginn vollständig verabreicht werden sollten, sodass das Immunsystem einen vollständigen Impfschutz aufbauen kann. Ein besonderer Fall liegt bei hämatoonkologischen Patienten, wie z.B. mit Lymphomen, vor, bei denen eine Anti-B-Zell-Therapie geplant ist: Hier sollten die Impfungen sechs Wochen vor Therapiebeginn abgeschlossen sein, da danach nicht mehr mit einem vollständigen Ansprechen gerechnet werden kann.
Kosten & soziales Umfeld
Wichtig zu wissen ist auch, dass Impfungen bei Krebspatienten in der Regel als vorgezogene Heilbehandlungen gegeben werden und die Kosten daher auf Antrag durch die Krankenkassen erstattet werden können.
Auch das Umfeld des Patienten sollte unbedingt einbezogen werden. Partner, Kinder, Großeltern und andere Kontaktpersonen/Haushaltsmitglieder/Berufskollegen sollten ebenfalls über einen umfassenden Impfschutz verfügen, um den Patienten zusätzlich zu schützen. Das ist insbesondere wichtig, wenn der Patient selbst bereits unter Therapie steht und einen unvollständigen Impfschutz aufweist. Dies gilt jetzt auch ganz besonders für die Covid-Impfung!
Impfung & Chemotherapie
Totimpfstoffe können auch während einer Chemotherapie gefahrlos verabreicht werden, jedoch kann deren Wirksamkeit eingeschränkt sein. Daher sollten Impfungen immer am Beginn eines Chemotherapiezyklus erfolgen, da die immunsuppressive Wirkung umso geringer ist, je kürzer die Therapie läuft. Um das Ansprechen auf die Impfung besser abschätzen zu können, sollte – wo es möglich ist – eine Titerkontrolle erfolgen. Auch sollte der Patient darauf aufmerksam gemacht werden, dass trotz Impfung möglicherweise kein ausreichender Impfschutz besteht.
Lebendimpfstoffe andererseits dürfen während einer Chemotherapie nicht gegeben werden. Nach Abschluss der Therapie sind die Impfungen nach mindestens 6 Monaten bzw. nach mindestens 12 Monaten bei Anti-B-Zell-Therapien empfohlen. Zuvor sollte eine Titerkontrolle erfolgen, um die Notwendigkeit der Impfung festzustellen.
Situation bei Stammzelltransplantation
Vor einer Stammzelltransplantation sollten Empfänger und Spender gemäß den nationalen Vorgaben geimpft sein. Totimpfstoffe können dabei bis zwei Wochen, Lebendimpfstoffe bis vier Wochen vor der Konditionierung verabreicht werden.
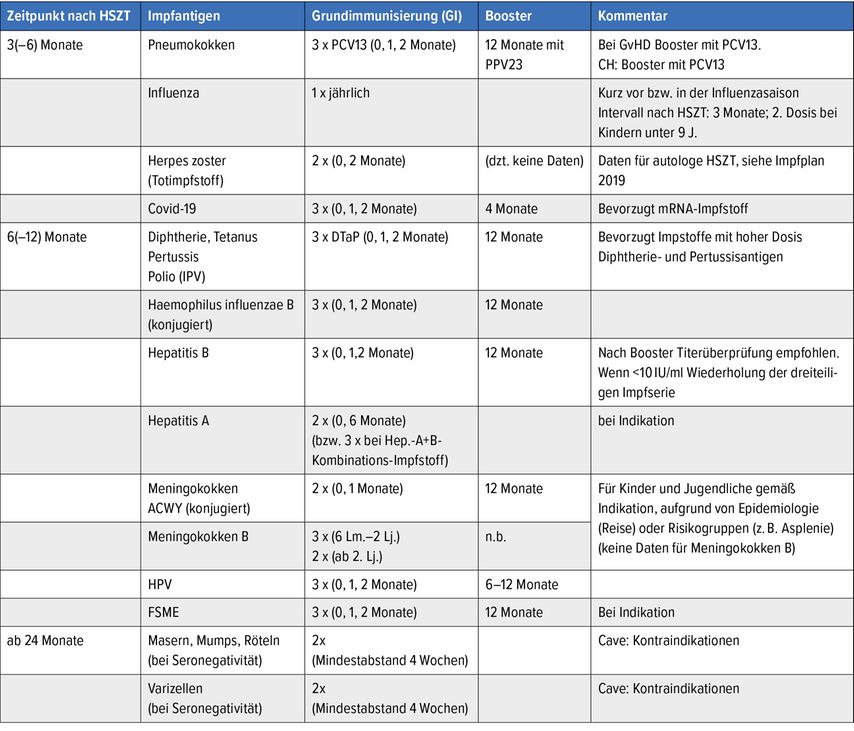
Nach einer Stammzelltransplantation muss das Immunsystem wieder neu aufgebaut werden. Auch dafür gibt es einen Impfplan, der über zwei Jahre angelegt ist (Tab. 3). Totimpfstoffe dürfen 3–6 Monate nach Stammzelltransplantation verabreicht werden. Lebendimpfstoffe sollen nur gegeben werden, falls eine Seronegativität besteht, und können erst 24 Monate nach Transplantation gegeben werden.
Leitfaden Covid
Onkologische Patienten sind der Risikogruppe I zuzurechnen, was eine dringende Empfehlung für die Impfungen gegen SARS-CoV-2 bedeutet. Besonders Patienten mit malignen hämatologischen Erkrankungen, mit Lungenkarzinomen und Patienten mit metastasierten Krebserkrankungen haben ein 20% höheres Risiko für einen schweren Verlauf von Covid-19. Die Mortalitätsrate beträgt über 30% und häufig kommt es zu kardiovaskulären Komplikationen.11,12
Die Impfung sollte bevorzugt mit mRNA-Impfstoffen erfolgen, und zwar mit zwei Dosen im Abstand von einem Monat, wobei mittlerweile drei Impfungen im Abstand von einem Monat bei Immunsupprimierten zugelassen sind. Das Ansprechen auf die Impfung kann bei Krebspatienten sehr unterschiedlich ausfallen, sodass einen weiteren Monat nach der letzten Impfung eine Titerkontrolle erfolgen sollte.
Bei Patienten mit malignen hämatologischen Erkrankungen, vor allem beim multiplen Myelom, sind unzureichende Impfantworten deutlich häufiger als bei Vorliegen eines soliden Tumors. Bei unzureichendem Impferfolg kann dann sofort eine weitere Impfung vorgenommen werden. Eine Auffrischung mit einerweiteren Impfdosis sollte gemäß der derzeitigen Datenlage bei onkologischen Patienten nach vier Monaten erfolgen.
Im Hinblick auf Covid-19 gilt ganz besonders, dass auch das soziale Umfeld den Patienten schützen muss, geimpft sein sollte und den Drittstich zeitgerecht vornehmen lassen sollte. Darüber hinaus sollten die Patienten auch nach der Impfung weiterhin die nicht pharmakologischen Schutzmaßnahmen (inkl. Masken) einhalten, da der Impfschutz ungenügend sein kann.
Literatur:
1 Zajączkowska R et al.: Perioperative immunosuppression and risk of cancer progression: the impact of opioids on pain management. Pain Res Manag 2018; 2018: 9293704 2 Boomsma MF et al.: Breast cancer surgery-induced immunomodulation. J Surg Oncol 2010; 102(6): 640-8 3 Verastegui EL et al.: Long-term immune dysfunction after radiotherapy to the head and neck area. Int Immunopharmacol 2003; 3(8): 1093-104 4 Alwarawrah et al.: Changes in Nutritional Status Impact Immune Cell Metabolism and Function. Front Immunol 2018; 9: 1055 5 Marín M et al.: Bloodstream infections in patients with solid tumors: epidemiology, antibiotic therapy, and outcomes in 528 episodes in a single cancer center. Medicine (Baltimore). 2014; 93(3): 143-149. 6 Berghmans T et al.: A prospective study of infections in lung cancer patients admitted to the hospital. Chest 2003; 124(1): 114-20 7 BackhausE et al.: Epidemiology of invasive pneumococcal infections: manifestations, incidence and case fatality rate correlated to age, gender and risk factors. BMC Infect Dis 2016; 16: 367 8 Cooksley CD et al.: Epidemiology and outcomes of serious influenza-related infections in the cancer population. Cancer 2005; 104(3): 618-28 9 Habel LA et al.: The epidemiology of herpes zoster in patients with newly diagnosed cancer. Cancer Epidemiol Biomarkers Prev 2013; 22(1): 82-90 10 Guzek et al.: Reduced seroprevalence against vaccine preventable diseases (VPDs) in adult patients with cancer: necessity of routine vaccination a spart oft he therapeutic concept. Ann Oncol 2020; 31(2): 319-21 11 Kuderer NM et al.: Clinical impact of COVID-19 on patients with cancer (CCC19): a cohort study. Lancet 2020; 395(10241): 1907-18 12 Passamonti F et al.: Clinical characteristics and risk factors associated with COVID-19 severity in patients with haematological malignancies in Italy: a retrospective, multicentre, cohort study. Lancet Haematol 2020; 7(10): e737-45 13 Österreichischer Impfplan 2021; online unter: https://www.sozialministerium.at/dam/jcr:b798c451-9f36-4385-b7a6-f29af72830c1/210128_Impfplan_%C3%96sterreich_2021_pdfUA.pdf
Übrige Literatur bei Univ.-Prof. Wiedermann-Schmidt
Das könnte Sie auch interessieren:
Adjuvantes Osimertinib reduziert ZNS-Rezidive bei EGFR-mutierter Erkrankung
Etwa 30% der Patienten mit nicht kleinzelligem Lungenkarzinom (NSCLC) präsentieren sich mit resezierbarer Erkrankung und werden einer kurativen Operation unterzogen. Viele Patienten ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...