Brustrekonstruktion und Radiotherapie
Autorinnen:
Prim. Univ.-Doz. Dr. Annemarie U. Schratter-Sehn
E-Mail:
annemarie.schratter-sehn@gesundheitsverbund.at
DGKP Marta Melchart
E-Mail: marta.melchart@gesundheitsverbund.at
Institut für Radioonkologie
Klinik Favoriten – Wiener Gesundheitsverbund
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In den vergangenen Jahren hat sich der Einsatz von „skin sparing“ (hautschonende) und „nipple sparing“ (brustwarzenschonende) Mastektomien etabliert und somit für Mammakarzinompatientinnen deutlich bessere kosmetische Resultate erzielt. Der folgende Bericht gibt einen Überblick über die Post-Mastektomie-Bestrahlung, Bestrahlungsapplikationen, Pflege und Nachsorge.
Die mutilierende Mastektomie brachte bei vielen Patientinnen mit Mammakarzinom eine sehr belastende, psychosexuelle Bedeutung des Körperbildes und Einstellung zum Selbstbild mit sich. „Skin sparing“ (hautschonende) und „nipple sparing“ (brustwarzenschonende) Mastektomien wurden in den letzten Jahrzehnten entwickelt, um kosmetisch bessere Ergebnisse für Mammakarzinompatientinnen zu erreichen, da sie eine rasche Brustrekonstruktion erlauben. Die Post-Mastektomie-Bestrahlung wird bei allen ausgedehnten High-Risk-Karzinomen, vor allem auch bei Intermediate-Risk- und kleinen High-Risk-Karzinomen nach haut- und brustwarzen-schonenden Mastektomien durchgeführt, sobald klinische und biologische Faktoren ein 10-Jahres-Rückfallrisiko >10% erwarten lassen.1
In der Zeit von 1998 bis 2020 wurden am Institut für Radioonkologie, Klinik Favoriten, insgesamt 270 Patientinnen nach der Brustrekonstruktion bestrahlt. Waren in den ersten Jahren autologe Rekonstruktionen häufiger, nahm dann die Implantat-basierte Brustrekonstruktion einen immer höheren Stellenwert ein. Aufgrund des Risikoprofils erhielten alle Patientinnen eine Systemtherapie neoadjuvant oder postoperativ. Alle Patientinnen erhielten eine konventionelle Dosierung mit 25–28x 1,8–2 Gy pro Fraktion. Kurzzeitbestrahlungen mit 15x 2,67 Gy oder mit 16x 2,66 Gy werden nicht eingesetzt.
Bestrahlungsapplikation
Abhängig von der Brust und Thoraxform erfolgte die Bestrahlungsapplikation entweder mit Keilgegenfeldern, Hybrid-IMRT (Kombination aus offenen und intensitätsmodulierten Bestrahlungsfeldern), „Fieldin field“-Technik oder ISC („individual surface compensator“). VMAT-Bestrahlungen („volumetricmodulated ARC therapies“) wurden nur im unverzichtbaren Einzelfall eingesetzt. Ab 2014 wurden alle Patientinnen mit linksseitigem Mammakarzinom in tiefer Inspiration unter Atemanhaltungstechnik („deep inspiration breath hold“, DIBH) bestrahlt. Obwohl durch neue intensitätsmodulierte Techniken Reduktionen des Zielvolumens wie Brustwand, Volumen hinter dem Brustimplantat oder Musculus pectoralis individuell geschont werden könnten, wird dies im Routinefall gemäß DEGRO-Empfehlungen nicht durchgeführt.1 Durch die modernen Hochpräzisionsbestrahlungstechniken können Über- und Unterdosierungen im Bestrahlungsbereich vermieden werden. Durch spezielle physikalische Rechenmodelle werden auch bei metallischem Port von implantierten Expandern Dosisfehlkalkulationen vermieden.2, 3
Pflege und Nachsorge
Neben den modernen Bestrahlungstechniken werden schon bei der Erstvorstellung zur Strahlentherapie individuell adaptierte Pflegeprozesse erstellt, um durch sekundäre und tertiäre Pflegeprävention nach Laaser/Hurrelmann ein kompetenzorientiertes individuelles Auffangnetz zu gewährleisten. Die tertiäre Pflegeprävention mit einem kompensatorischen Pflegeansatz von Therapiebeginn an ermöglicht im Einzelfall auch bei postoperativen Wundheilungsstörungen einen unkomplizierten Bestrahlungs- und Nachsorgeverlauf (Abb. 1A–C). Neben individuell adaptierten Pflegeinterventionen, abhängig vom Haut- und Reaktionstyp der Patientin, werden auch Empfehlungen hinsichtlich einer optimalen Ernährung gegeben.
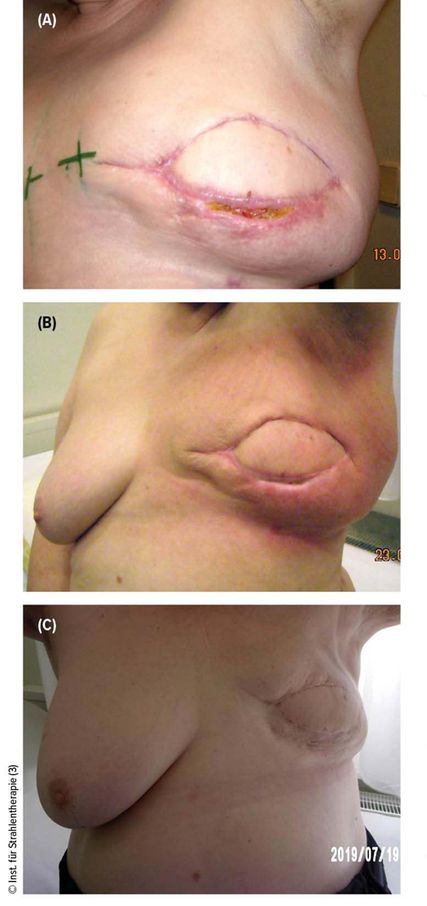
Abb. 1 A–C: Keine radiologischen Spätfolgen, dennoch kosmetisch unbefriedigender Verlauf bei Wundheilungsstörung vor Radiatio nach Sofortrekonstruktion mit einem Latissimus-dorsi-Lappen
(A) Fotodokumentation 13.3.2009: 1949 geborene Patientin, Z.n. subkutaner Mastektomie mit Sofortrekonstruktion mit einem Latissimus-dorsi-Lappen bei 9cm großer tumoröser Läsion. Histologisch R1 in Mehrfachbereichen der Abtragungsfläche mit einem duktalen Carcinoma insitu „high grade“ mit mehrfacher Mikroinvasion. Deswegen Überweisung ad Radiatio. Fotodokumentation vor Radiatio mit Wundheilungsstörung. Trotz Wundheilungsstörung aufgrund der multiplen R1-Resektionen dennoch Beginn der Radiatio
(B) Fotodokumentation 23.4.2009: Abschluss der Radiatio nach täglicher Lokalpflege, Heilung der vor Radiatio bestehenden Wundinfektion und Dehiszenz. Erythem RTOG I° bei Bestrahlungsabschluss
(C) Fotodokumentation 19.7.2019: planmäßige 10-Jahres-Kontrolle mit Fotodokumentation. Haut im Bestrahlungsbereich bland, palpatorisch unauffällig. Patientin hat in der Mammografie insuspekte Narbenverkalkung, ist asymptomatisch. Aufgrund der Implantatschrumpfung unbefriedigendes kosmetisches Ergebnis
Brustrekonstruktion nach Mammakarzinom
Eine Brustrekonstruktion nach Mammakarzinom wird vor allem aus kosmetischer Indikation und zur psychosozial-sexuellen Zufriedenheit der Patientinnen durchgeführt. Spätkomplikationen mit Beeinträchtigung des Körperbildes sind für die psychosoziale und physikalisch-körperliche Zufriedenheit lebensqualitätsbestimmend. Ist aufgrund des Karzinomrisikoprofils eine Post-Mastektomie-Bestrahlung notwendig, wird der Operateur die Prävalenzen der Patientin abklären. Vor allem jüngere Patientinnen sind an einem primären Volumenersatz interessiert. Die Implantat-basierte Rekonstruktion mit Expandern oder Silikonimplantaten ist dafür geeignet, kann jedoch bei sehr großen Brüsten nicht optimal eingesetzt werden. Ist ein Implantat oder ein Expander zu voluminös, kann dies einerseits bei tangentialer Feldtechnik zu einer Dosisbelastung der kontralateralen Brust, andererseits zu einem Spannungsschmerz und einer schlechten Blutversorgung der Haut im Bestrahlungsbereich führen. Die primär autologe Brustrekonstruktion führt vor allem bei fettreichen autologen Implantaten zu starken Schrumpfungen durch Radiotherapie. Dies bewirkt oft eine extreme Asymmetrie durch Implantatverkleinerung (Abb. 1A–C). Bei autolog geplanter Rekonstruktion sollte im Erstoperationsverfahren ein Expander positioniert werden und die autologe Rekonstruktion erst nach Abklingen der Akutbestrahlungsreaktion nach einem Jahr erfolgen. Oft kann eine gleichzeitige Anpassung der kontralateralen Brust die Kosmese optimieren (Abb. 2A, B und 3A–C).
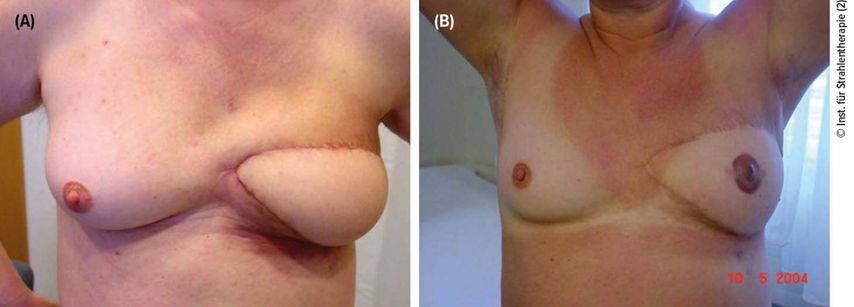
Abb. 2A–B:Schönes kosmetisches Ergebnis bei Brustaufbau mit Latissimus-dorsi-Lappen nach Bestrahlung. 1953 geborene Patientin, im Juni 1999 modifiziert radikale Mastektomie links und postoperativ Chemotherapie mit Epirubicin und Cyclophosphamid bei Tumorstadium T3 N1,Hormonrezeptoren stark positiv. Radiatio mit 50 Gy in 2-Gy-Fraktionen
(A) Fotodokumentation März 2002: operativer Brustaufbau mit Latissimus-dorsi-Lappen. Bei der Kontrolle in unserem Institut fühlt sich die Patientin wohl. Keine Hautveränderung nach Strahlentherapie
(B) Fotodokumentation Mai 2004, Nachsorgekontrolle: Mammografie, Sonografie, palpatorisch unauffällig, keine Strahlenveränderungen. Patientin mit dem kosmetischen Ergebnis sehr zufrieden
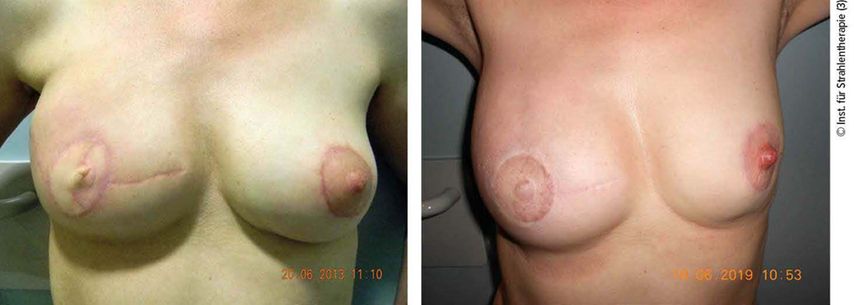
(A) Fotodokumentation 29.12.2011 vor Bestrahlung mit Expander insitu
(B) Fotodokumentation 20.6.2013, planmäßige Nachsorge: Patientin erhielt zwischenzeitlich zwischen Bestrahlung und jetziger Kontrolle Tramlappenrekonstruktion. Keine postradiogenen Veränderungen
(C) Fotodokumentation 19.6.2019, Langzeitkontrolle: unauffällige Verhältnisse. Palpatorisch unauffällig, keine radiogenen Spätfolgen. Patientin subjektiv sehr zufrieden
Die Entwicklung von Spätkomplikationen wie Fibrosen, chronischen Ödemen, Narbenverziehungen, Seitendifferenz und Teleangiektasien im Hautbereich beginnt erst 1–2 Jahre nach erfolgter Strahlentherapie und betrifft 20–30% der Patientinnen. Risikofaktoren für Komplikationen sind vor allem postoperative Veränderungen wie Serome, Hämatome, Infektionen, Wundheilungsstörungen, Nahtunverträglichkeiten, Lymph- und Wärmestau. Auch phototoxische Substanzen wie Psychopharmaka, Immuntherapie, Antibiotikatherapie, Johanniskraut und alimentäre Agenzien wie Histamine, Gewürze und Eisenpräparate können neben Akutreaktionen vor allem auch Spätkomplikationen verstärken.4–6
Literatur:
1 Hehr T et al.: Radiotherapy after skin-sparing mastectomy with immediate breast reconstruction in intermediate-risk breast cancer: indication and technical considerations. Strahlenther Onkol 2019; 195: 949-63 2 Mizuno N et al.: Determination of the appropriate physical density of internal metallic ports in temporary tissue expanders for the treatment planning of post-mastectomy radiation therapy. J Radiat Res 2018; 59(2): 190-7 3 Yoon J et al.: Modeling of the metallic port in breast tissue expanders for photon radiotherapy. J Appl Clin Med Phys 2018; 19(3): 205-14 4 Jagsi R et al.: Impact of radiotherapy on complications and patient-reported outcomes after breast reconstruction. J Natl Cancer Inst 2018; 110(2): 157-65 5 Fuertes V: Implant-based immediate breast reconstruction: failure rate when radiating the tissue expander or the permanent implant – a meta-analysis. Gland Surg 2020; 9(2): 209-18 6 Yun JH et al.: Breast reconstruction and radiation therapy. Cancer Control 2018; 25(1): 1073274818795489
Das könnte Sie auch interessieren:
Adjuvantes Osimertinib reduziert ZNS-Rezidive bei EGFR-mutierter Erkrankung
Etwa 30% der Patienten mit nicht kleinzelligem Lungenkarzinom (NSCLC) präsentieren sich mit resezierbarer Erkrankung und werden einer kurativen Operation unterzogen. Viele Patienten ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...