Ältere Tumorpatienten richtig behandeln
Autor:
Prof. Dr. med. Bernhard C. Pestalozzi
Leitender Arzt
Klinik für medizinische
Onkologie und Hämatologie
Universitätsspital Zürich
E-Mail: bernhard.pestalozzi@usz.ch
Onkologische Therapien sind bei betagten und/oder gebrechlichen Patienten mit grösseren Risiken verbunden als bei jüngeren Patienten in gutem Allgemeinzustand. Ausdem grossen Angebot von Instrumenten des geriatrischen Assessments sollte der Onkologe die wichtigsten kennen und in der Praxis anwenden. Hierzu bietet dieser Beitrag eine kurze Einführung.
Keypoints
-
Krebspatienten über 70 Jahre müssen vor einer onkologischen Therapie nach spezifischen Kriterien beurteilt werden.
-
KPS und ECOG genügen nicht. Es braucht weitere Werkzeuge wie ADL, IADL, G8-Test.
-
Die ASCO-Guideline empfiehlt eine Auswahl von Online- Tools zur Einschätzung des Toxizitätsrisikos und der Lebenserwartung.
-
Therapieentscheide sollen nach dem Prinzip des «Shared Decision Making» unter Einbezug des Patienten und der Angehörigen gefällt werden.
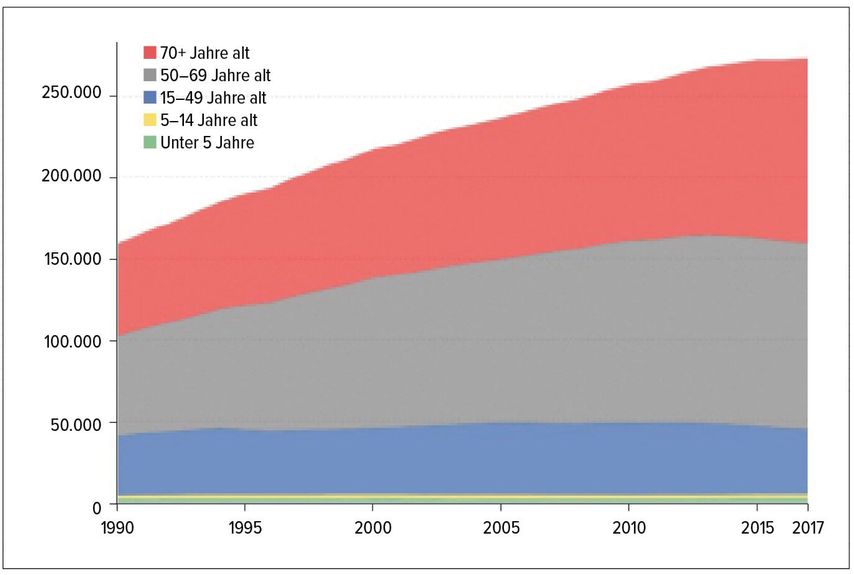
Die Prävalenz von Krebs hat sich in den vergangenen 30 Jahren in der Schweiz fast verdoppelt (Abb. 1). In der jüngeren Altersgruppe bis 49 Jahre (in Blau) hat sich seit 1990 nichts verändert. Bei den 50- bis 69-Jährigen (in Grau) und bei den über 70-Jährigen (in Rot) hingegen hat sich die Prävalenz verdoppelt. Dieser Trend wird anhalten und sich weiter auf die Gruppen höheren Altersverlagern. Zwei Drittel aller Krebspatienten sind schon heute über 65 Jahre alt. In 20 Jahren werden es drei Viertel sein, wobei der grösste Zuwachs bei den sehr alten Menschen zu verzeichnen sein wird.
Abb. 1: Prävalenz von Krebs nach Alter, Schweiz 1990–2017.
Quelle:
https://ourworldindata.org/cancer
Wie fit ist mein älterer Patient?
Die Lebenserwartung einer 80-jährigen Person beträgt heute im Durchschnitt 6 bis 7 Jahre. Für die oberste Quartile liegt sie mit 10 Jahren 3-mal höher als für die unterste Quartile mit 3 Jahren. Das Gleiche gilt für 70-Jährige (18 versus 6 Jahre) und für 90-Jährige (4 Jahre versus 1 Jahr). Im Hinblick auf therapeutische Entscheidungen ist es wichtig, die allgemeine Lebenserwartung des Patienten (ohne Krebserkrankung) schätzen zu können. Die Guideline der American Society of Clinical Oncology (ASCO) empfiehlt1 dafür den Lee Schonberg Index zu benützen, der sich z.B. unter dem Link https://eprognosis.ucsf.edu/leeschonberg.php berechnen lässt.
Seit Jahrzehnten wird in der Onkologie der Allgemeinzustand quantifiziert. Die erste diesbezügliche Skala von David Karnowsky (KPS) stammt aus dem Jahre 1948. Sie reicht von 100% bis 0%. Heute allgemein gebräuchlich ist die Skala der Eastern Cooperative Oncology Group (ECOG) von 1982. Sie reicht von 0 (gesund) bis 4 (ganztags bettlägerig).
Es steht eine Vielzahl weiterer Scores zur Verfügung, deren prognostische Relevanz in zahlreichen Publikationen bestätigt wurde. Folgende Tests muss der praktizierende Onkologe kennen:
-
Die sechs «Activities of Daily Living» (ADL) beschreiben die Selbstständigkeit im Alltag: Baden/Waschen, Ankleiden, Toilettengang, Transfer (von Bett auf Stuhl), Kontinenz, Nahrungsaufnahme.
-
Die neun «Instrumental Activities of Daily Living» (IADL) beschreiben die Alltagskompetenz: Telefonieren, Einkaufen, Kochen, Haushalten, Wäsche, Benutzung von Verkehrsmitteln, selbstständige Medikamenteneinnahme, Geldgeschäfte. In der Sprechstunde mit einem betagten Patienten kommen diese Dinge ohnehin zur Sprache. Es genügt, die Ohren zu spitzen und ergänzende Fragen zu stellen.
Immer populärer wird derG8 Geriatric Screening Test, der bei Krebspatienten das Gesamtüberleben und auch die Toxizität von Chemotherapie hochsignifikant voraussagen kann.2 Der G8-Index berücksichtigt die folgenden acht Parameter: Nahrungsaufnahme in den letzten 3 Monaten (normal=2 Punkte), Gewichtsverlust in den letzten 3 Monaten (3), Mobilität (2), neuropsychologische Probleme (2), Body-Mass-Index mindestens 23 (3), Einnahme von weniger als 3 Medikamenten (1), Selbsteinschätzung des eigenen Gesundheitszustands im Vergleich zu Menschen des gleichen Alters (2), Alter <80 (2). Der Maximal-Score liegt bei 17 Punkten. Ein G8-Assessment gilt als abnorm, wenn das Ergebnis bei 14 oder darunter liegt.
Selbstverständlich spielen die medizinische Anamnese und eventuelle Komorbiditäten wie Herzinsuffizienz, Diabetes mellitus, Niereninsuffizienz usw. eine Rolle – an dieser Stelle soll lediglich erwähnt werden, dass der Onkologe den Hausarztbrief und die Medikamentenliste genau studieren und berücksichtigen soll.
Die Evidenz von Wirksamkeit und Toxizität onkologischer Therapien wurde weitgehend in Studien mit jüngeren Krebspatienten erarbeitet; weniger als 10% der onkologischen Studienpatienten waren ≥70 Jahre alt. Allerdings bestätigen viele Studien, dass Chemotherapie auch bei älteren Patienten wirksam ist. Die zentrale Frage lautet also, ob ein bestimmter älterer Patient fit genug ist, eine Chemotherapie zu verkraften. Die globalen Parameter des Allgemeinzustands wie KPS und ECOG genügen nicht, um diese Frage zu beantworten. Der Test der CARG (Cancer and Aging Research Group) ist dem KPS in der Prädiktion zu erwartender Chemotherapie-Toxizität deutlich überlegen (Tab. 1).3,4 Der CARG bewertet elf Variablen: Hämoglobin, Kreatinin und Stürze mit je 3 Punkten; Alter (≥72), Krebstyp (gastrointestinal oder urogenital versus alle anderen), Chemotherapie (Poly- versus Mono-Chemotherapie), Hörfähigkeit und Gehfähigkeit (100m) mit je 2 Punkten; Medikamenteneinnahme und soziale Aktivität mit je 1 Punkt.
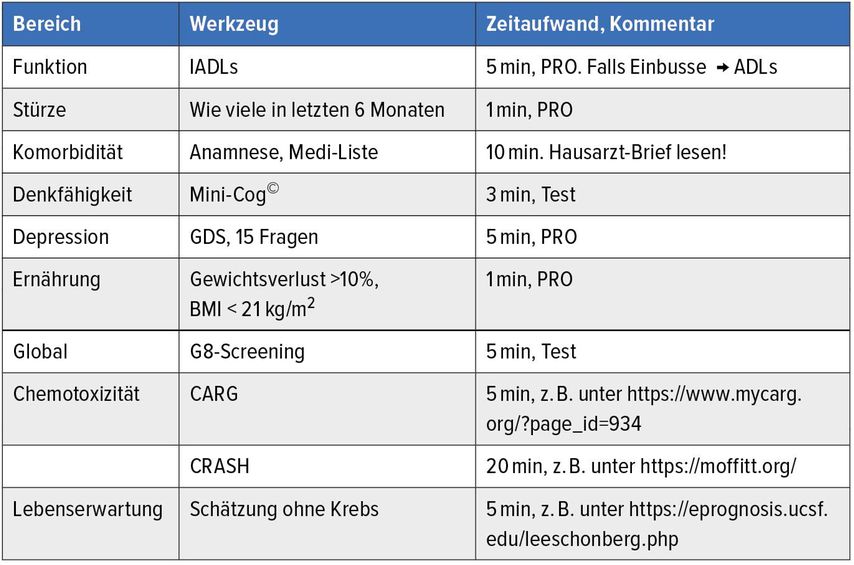
Tab. 1: «Guideline for Geriatric Oncology» der ASCO. ADL: «activities of daily living»; CARG: «cancer aging and research group»; CRASH: «chemotherapy risk assessment scale for high-age patients»; GDS: «geriatric depression scale»; IADL: «instrumental activities of daily living»; PRO: «patient-reported outcome». Mod. nach Mohile et al.1
Patienten und Angehörige einbinden
Onkologische Therapieentscheidungen bei betagten Patienten, insbesondere in der nichtkurativen Situation, sind Ermessensentscheide. Sie sollten mittels «Shared Decision Making» (gemeinsame Entscheidungsfindung) gefällt werden. Dabei bringt der Arzt als Fachperson die «Evidenz» aus der Literatur ein und stellt sein «Wissen» zur Verfügung. Er muss aber auch die «Präferenzen» des Patienten berücksichtigen. Stets soll explizit auch die Option zur Sprache kommen, KEINE onkologische (krankheitsgerichtete) Therapie durchzuführen. Ebenso muss im Gespräch angesprochen und gewürdigt werden, dass der Patient, die Angehörigen und der Hausarzt ebenfalls über «Wissen» verfügen: Sie kennen das Leben und die Wertehaltungen des Patienten und sind mit seiner bisherigen medizinischen Geschichte vertraut. Auch der Onkologe hat «Präferenzen»; er strebt etwa danach, möglichst zügig zu einer Entscheidung zu kommen. Vielleicht aber möchten der Sohn, die Tochter vorher eine Zweitmeinung einholen oder das Internet konsultieren.
Aus einer 2012 publizierten Arbeit geht hervor, dass 70–80% der onkologischen Patienten im Gespräch mit dem Arzt NICHT verstanden hatten, dass ihre Chemotherapie sie nicht heilen würde.5 Solche Zahlen sind Ausdruck ungenügender Kommunikation zwischen Onkologen und Patienten. Gespräche zur gemeinsamen Entscheidungsfindung müssen für die Wünsche und die Gefühlslage des Patienten und für Fragen und Meinungen der Angehörigen Raum bieten. Pflegende Ehepartner sind psychisch oft stärker belastet als die Patienten selber. Sie fühlen sich vielleicht hilflos und gar schuldig, weil sie selber «verschont» geblieben sind. So gilt es, auch die Situation der pflegenden Angehörigen mit einzubeziehen. Vielleicht brauchen sie praktische Hilfe (Spitex), psychologische oder soziale Unterstützung.
Bleiben wir stets zuversichtlich und vermeiden wir eine stigmatisierende, zynische, entwertende Sprache! Best Supportive Care ist eine valable medizinische Strategie. Kein Patient ist «austherapiert»; keine Patientin ist «nur noch palliativ». Am besten vermeiden wir den verwirrenden Begriff «palliativ» ganz. Für uns Onkologen bedeutet er «nicht kurativ ausgerichtet»; im allgemeinen Sprachgebrauch aber weist er auf das nahende Lebensende hin.
«Guideline for Geriatric Oncology»
Im Jahre 2018 wurde die «Guideline for Geriatric Oncology» der ASCO publiziert.1 Die Experten stellten sich vier Fragen und bewerteten ihre Empfehlungen, je nach verfügbarer Literatur, als stark, mittel oder schwach.
Soll bei älteren Patienten mit Krebskrankheiten, die Chemotherapie erhalten sollen, ein geriatrisches Assessment durchgeführt werden? Diese Frage wird für sechs Bereiche mit einer starken Empfehlung bejaht (Tab. 1, oberer Teil, erste Spalte).
Welche Instrumente sollen dabei zum Einsatz kommen? Die entsprechenden Empfehlungen sind mittelstark (Tab. 1, Spalte 2).
Wie lässt sich die nicht krebsbedingte Lebenserwartung schätzen? Die Empfehlung gründet nur auf Expertenmeinung (Tab. 1, unterste Zeile).
Wie sollen diese Erkenntnisse umgesetzt werden?
Fazit
Meines Erachtens ist es Zeit, die hier ausgeführten Erkenntnisse bei Patienten über 70 Jahre systematisch und konsequent in den onkologischen Alltag zu übernehmen. Das erhöht die Sicherheit der onkologischen Therapien bei dieser fragilen und wachsenden Patientengruppe.
Folgendes Vorgehen ist denkbar: Bevor ein betagter oder teilweise gebrechlicher Patient eine Chemotherapie erhält, erfolgt ein G8-Test. Dieser nimmt 5 Minuten in Anspruch und kann vom Onkologen selber durchführt werden (Tab. 1). Wenn das Ergebnis bei 14 oder weniger Punkten liegt, erfolgt ein umfassenderes geriatrisches Assessment. Ähnlich könnte man bei «Targeted Therapy» vorgehen. Hier gilt es insbesondere auch, die pharmakologischen Interaktionen der Tyrosinkinase-Inhibitoren (TKI) mit der vorbestehenden Medikation zu beachten. Hormontherapie und auch Immuntherapien sind in der Regel weniger belastend als Chemotherapie; diese Systemtherapien können unter Berücksichtigung der spezifischen Nebenwirkungen auch bei Patienten mit reduziertem Allgemeinzustand eingesetzt werden.
Literatur:
1 Mohile SG et al.: J Clin Oncol 2018, 36: 2326-47 2 Kenis C et al.: J Clin Oncol 2014; 32: 19-26 3 Hurria A et al.: J Clin Oncol 2011; 29: 3457-65 4 Hurria A et al.: J Clin Oncol 2016; 34: 2366-71 5 Weeks JC et al.: N Engl J Med 2012; 367: 1616-25
Das könnte Sie auch interessieren:
Adjuvantes Osimertinib reduziert ZNS-Rezidive bei EGFR-mutierter Erkrankung
Etwa 30% der Patienten mit nicht kleinzelligem Lungenkarzinom (NSCLC) präsentieren sich mit resezierbarer Erkrankung und werden einer kurativen Operation unterzogen. Viele Patienten ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...