Rheumatologische Differenzialdiagnosen bei Kreuzschmerzen
Autor:
PD Dr. Josef Hermann
Klinische Abteilung für Rheumatologie und Immunologie
Universitätsklinik für Innere Medizin
Medizinische Universität Graz
E-Mail: josef.hermann@medunigraz.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Kreuzschmerzen sind ein häufiges Symptom in der Bevölkerung und damit auch in der ärztlichen Praxis von Neurolog*innen und Allgemeinmediziner*innen oft anzutreffen. Wichtig ist, rheumatologische Ursachen rasch zu erkennen und von anderen Ursachen abzugrenzen, da sie mit Organschäden einhergehen und meist einer gezielten immunsuppressiven Therapie bedürfen.
Keypoints
-
Spondyloarthritiden, die Polymyalgia rheumatica, Kristallarthropathien und die IgG4-assoziierte Erkrankung sind wichtige rheumatologische Ursachen von Kreuzschmerzen.
-
Spondyloarthritiden sind immunmediierte entzündliche Erkrankungen junger Erwachsener mit Befall der Wirbelsäule und dem Kardinalsymptom des entzündlichen Wirbelsäulenschmerzes bei meist fehlenden laborchemischen Entzündungszeichen, die ohne spezifische Behandlung zu fortschreitender Ankylosierung und Invalidität führen.
-
Die Polymyalgia rheumatica ist eine sehr schmerzhafte entzündlich-rheumatische Erkrankung des Hüft- und Schultergürtelbereiches, vor allem von älteren Personen, hinter der sich in mehr als einem Drittel der Fälle eine Riesenzellarteriitis verbirgt.
-
Wirbelsäulenschmerzen mit laborchemisch meist hoch-pathologischen Entzündungs-parametern können neben einer infektiösen Ursache auch Ausdruck einer Kristallarthropathie sein.
-
Lumbalgien bei Patienten mit einem postrenalen Nierenversagen sind manchmal ein Hinweis auf eine immunmediierte IgG4-assoziierte Erkrankung.
Kreuzschmerzen sind Schmerzen, die dorsal zwischen den unteren Rippenbögen und den Analfalten auftreten.1 Sie können je nach Dauer in akute, subakute und chronische Rückenschmerzen eingeteilt werden,wobei man bis zu einer Dauer von 6 Wochenvon akuten und ab einer Dauer von 12 Wochen von chronischen Kreuzschmerzen spricht.2 Sie sind ein häufiges medizinisches Symptom und weisen eine Prävalenz von ca. 30–35% in der Allgemeinbevölkerung auf.3 Sie treten in allen Altersstufen auf, meist aber im jungen Erwachsenenalter und zwischen dem 40. und 70. Lebensjahr.
Rheumatologische Ursachen
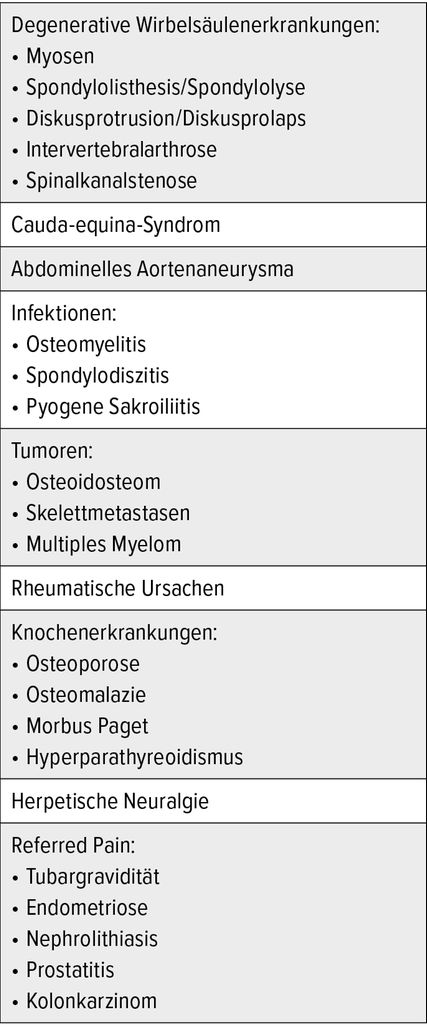
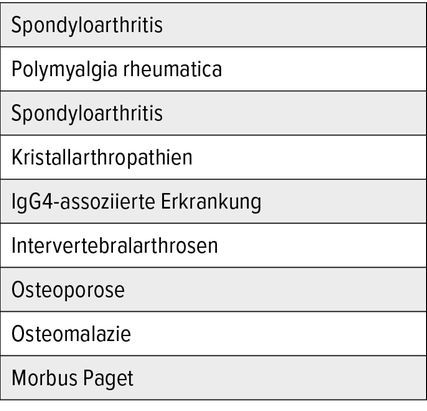
Die Ursachen von Kreuzschmerzen sind vielfältig und reichen von Diskopathien oder Arthrosen an den Intervertebralgelenken bis zu fortgeleiteten Schmerzen zum Beispiel im Rahmen eines Aortenaneurysmas oder einer Endometriose (Tab. 1).4 In die Differenzialdiagnose von Kreuzschmerzen müssen auch entzündlich-rheumatische Erkrankungen einbezogen werden, da sie einer zielgerichteten Abklärung und sehr oft einer spezifischen Therapie bedürfen. Zu den wichtigsten rheumatischen Erkrankungen, die mit Kreuzschmerzen einhergehen, gehören die Spondyloarthritiden, die Polymyalgia rheumatica, Kristallarthritiden und als seltene Ursache von Kreuzschmerzen die IgG4-assoziierte Erkrankung (Tab. 2).
Spondyloarthritiden
Spondyloarthritiden (SpA) sind eine Gruppe von genetisch und pathophysiologisch miteinander verwandten immun-mediierten entzündlich-rheumatischen Erkrankungen. Gekennzeichnet sind sie durch das Auftreten von Enthesitiden (Entzündungen von Sehnen-, Band- und Kapselansätzen) und Ostitiden (Knochen[marks]entzündungen) am Achsenskelett und peripher sowie durch die Entstehung von Arthritiden bevorzugt an den unteren Extremitäten.5 Zudem findet man in der Eigen- oder Familienanamnese gehäuft extraskelettale Manifestationen wie eine Psoriasis vulgaris, eine Uveitis oder eine chronisch-entzündliche Darmerkrankung. Zu den SpA werden die Psoriasisarthritis, die reaktive SpA, die SpA bei chronisch-entzündlichen Darmerkrankungen und die am häufigsten mit entzündlichen Wirbelsäulenveränderungen einhergehende axiale Spondyloarthritis (axSpA, früher Morbus Bechterew) gezählt.
Tab. 3: ASAS-Kriterien für den entzündlichen Rückenschmerz. Bei ≥4/5 vorhandenen Kriterien: 77% Sensitivität und 92% Spezifität für das Vorliegen einer axialen Spondyloarthritis (modifiziert nach Sieper J et al., 2009)6
Das Kardinalsymptom der axSpA ist der entzündliche Rückenschmerz (Tab. 3), ein chronischer Rückenschmerz junger Erwachsener, der bei etwa 75–80% der Patienten vorliegt, zum nächtlichen oder frühmorgendlichen Erwachen der Patienten führt und sie aus dem Bett treibt, während Bewegung die Schmerzen lindert.6 Allerdings liegt nur bei etwa einem Drittel der Patienten mit entzündlichem Rückenschmerz tatsächlich eine axSpA vor,7 sodass für die Diagnosestellung weitere Manifestationen, wie eine Arthritis an unteren Extremitäten, Enthesitiden an der Ferse sowie extraskelettale Manifestationen wie Uveitiden oder eine Psoriasis vulgaris oder eine positive Familienanamnese, erforderlich sind. Zudem sind MRT-Untersuchungen der Sakroiliakalgelenke mit dem Nachweis typischer inflammatorischer und struktureller Veränderungen sowie bei Vorliegen eines entzündlichen Rückenschmerzes der Nachweis des HLA-B27-Gens besonders wichtige diagnostische Hilfen. Spondyloarthritiden führen unbehandelt zu frühzeitigen funktionellen Einschränkungen und vorzeitiger Arbeitsunfähigkeit, sodass meist eine spezifische Therapie mit Biologika und neuerdings auch mit Kinaseinhibitoren zur Suppression des chronischen Entzündungsprozesses und damit zur Vermeidung von irreversiblen knöchernen Ankylosierungen erforderlich ist.
Polymyalgia rheumatica
Die Polymyalgia rheumatica (PMR) ist eine immunmediierte entzündliche Erkrankung, die im Unterschied zu den SpA erst ab dem 50. Lebensjahr auftritt.8 Die PMR manifestiert sich entweder als eigenständige Erkrankung oder bei 40–60% der Patienten als führendes Symptom der genetisch und pathophysiologisch verwandten Riesenzellarteriitis, die unbehandelt zu makrovaskulären Stenosen mit Erblindung beziehungsweise zu Aortenaneurysmen führen kann. Typischerweise tritt ein entzündlicher Schulter- und/oder Hüftgürtelschmerz auf, der in der HWS bzw. in der LWS beginnt, beidseits dorsal maximal bis in den Bereich der Ellbögen bzw. Kniekehlen ausstrahlt und die Patienten im Sinne eines typischen Nachtschmerzes nach Mitternacht aufweckt. Die Schmerzen werden von einer ausgeprägten Steifigkeit im Schulter- und Hüftgürtelbereich und pathologischen Entzündungsparametern begleitet.
Sonografisch können Hinweise auf Bursitiden im Bereich der Schultern und der Trochanteren gefunden werden. Die Diagnose einer PMR kann nur klinisch gestellt werden und muss immer die Differenzialdiagnose einer Riesenzellarteriitis berücksichtigen. Auffallend ist das rasche Ansprechen der klinischen Symptome einer PMR auf niedrige Glukokortikoiddosen, wobei eine Dosis von 20–25mg Prednisolonäquivalent pro Tag innerhalb von wenigen Tagen zum Sistieren der Beschwerden führt und auch die primäre Therapie der PMR darstellt.9
Kristallarthropathien
Zu den häufigsten Kristallarthropathien gehören die Arthritis urica und die Kalzium-Pyrophosphat-Dihydrat(CPPD)-Kristallarthropathie.
Arthritis urica
Die auch als Gicht bezeichnete entzündliche Gelenkserkrankung entsteht als Folge einer persistierenden Hyperurikämie mit Ablagerung von Natriumuratkristallen im Gewebe.10 Die ersten Gichtattacken treten in Form einer sehr schmerzhaften – aber selbstlimitierenden – Monarthritis am Großzehengrundgelenk oder an anderen Gelenken der unteren Extremitäten auf. Unbehandelt nehmen die Zahl und Intensität der Gichtattacken kontinuierlich zu und es entwickelt sich eine polyartikuläre, deformierende und tophöse Gicht mit persistierender Entzündungsaktivität. Die entzündlichen Attacken breiten sich im Laufe von Jahren auf die oberen Extremitäten und bei etwa 15% auch auf die Wirbelsäule aus, wie eine systematische Untersuchung von Patienten mit Arthritis urica zeigen konnte.11
Ablagerungen von Natriumuratkristallen findet man in allen Wirbelsäulenbereichen, insbesondere in den Intervertebralgelenken und Disci intervertebrales der Lendenwirbelsäule, aber auch in den Sakroiliakalgelenken.12 Die axiale Arthritis urica manifestiert sich symptomlos als Zufallsbefund oder mit Schmerzen, die als Diskopathie oder Spondyloarthritis fehlgedeutet werden. Häufig manifestiert sich die axiale Arthritis urica auch mit einem neurologischen Defizit, das durch tophöse epidurale Massen verursacht wird. Computertomografisch sind unspezifische degenerative Veränderungen, Gewebsproliferationen oder, seltener, Erosionen detektierbar.13
Charakteristisch für Gichtattacken ist der starke Anstieg des C-reaktiven Proteins (CRP), der an das Vorliegen einer infektiösen Spondylodiszitis denken lässt.14 Bei Patienten mit Hyperurikämie und Kreuzschmerzen kann die „Dual energy CT“- (DECT)-Untersuchung durch den Nachweis von Gichttophi seit einigen Jahren die Diagnostik einer axialen Arthritis urica deutlich erleichtern und eine möglicherweise invasive Abklärung von Wirbelsäulenläsionen vermeiden helfen.12
CPPD-Kristallarthropathie
Die Kalzium-Pyrophosphat-Dihydrat- (CPPD)-Kristallarthropathie ist eine entzündliche Erkrankung am Bewegungsapparat, die typischerweise ab dem 50. Lebensjahr auftritt und in ihrer klinischen Präsentation ähnlich einer Arthritis urica verlaufen kann.15 Hierbei kommt es zur Ablagerung von CPPD-Kristallen fast ausschließlich im hyalinen und Faserknorpel, wobei eine Beteiligung der Wirbelsäule bei bis zu 25% der Patienten berichtet wurde.16 Die CPPD-Kristallarthropathie befällt bevorzugt die Halswirbelsäule; es sind jedoch alle Wirbelsäulenabschnitte einschließlich der Lendenwirbelsäule und der Sakroiliakalgelenke betroffen. Die Patienten präsentieren sich mit Schmerzen an der Wirbelsäule, manchmal verbunden mit Allgemeinsymptomen und regelhaft mit pathologischen Entzündungszeichen, sodass differenzialdiagnostisch an eine infektiöse Spondylodiszitis gedacht werden kann.17
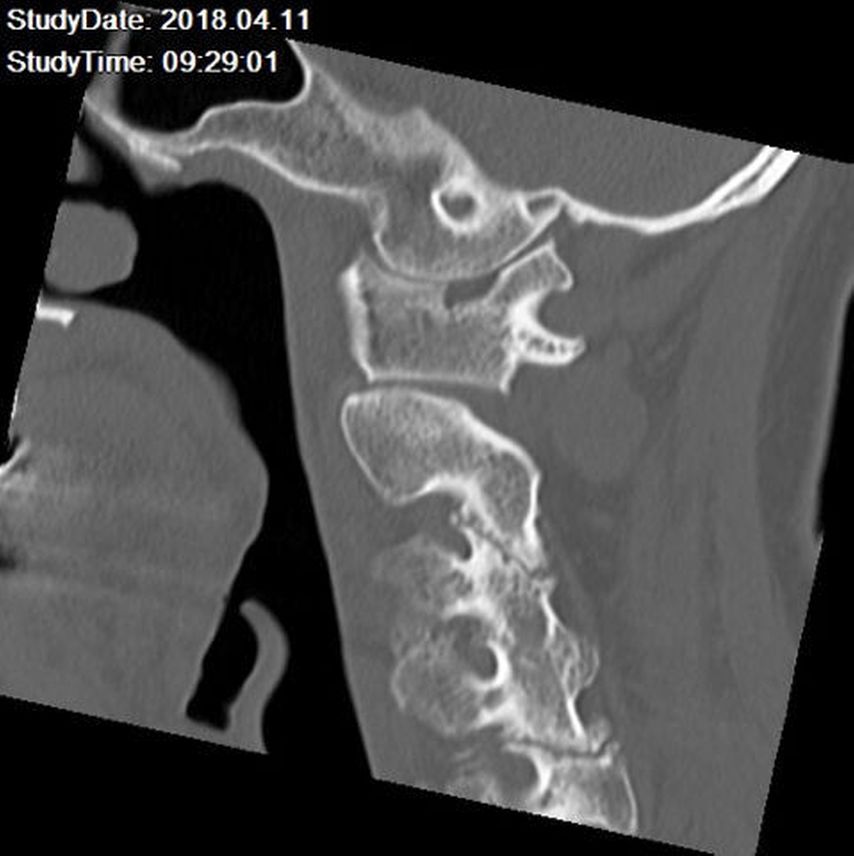
In der Projektionsradiografie und in der Computertomografie (CT) lassen sich unspezifische degenerative Gelenksveränderungen, Verkalkungen der Disci intervertebrales, Erosionen an Grund- und Deckplatten der Wirbelkörper (Abb. 1) und der Sakroiliakalgelenke sowie Verkalkungen der Ligamenta flava detektieren, wobei Letztere im CT der Halswirbelsäule als sogenanntes „crowned dens syndrome“ bezeichnet werden. Die Therapie der akuten CPPD-Kristallarthropathie besteht ähnlich wie bei der akuten Arthritis urica in der Gabe von nichtsteroidalen Antirheumatika, Glukokortikoiden, Colchicin und in seltenen Fällen in der Verabreichung von Interleukin-1 Inhibitoren.
Abb. 1: CT der Halswirbelsäule sagittal. Dargestellt sind Arthrosen der Intervertebralgelenke mit Sklerosierungen und Erosionen sowie eine Diskusverkalkung bei C4/C5
Die IgG4-assoziierte Erkrankung
Dies ist eine seltene, immunmediierte Erkrankung, die bevorzugt bei Männern im mittleren Lebensalter auftritt und mit einer fibrosierenden Entzündung vor allem im HNO-, Abdominal- und Retroperitonealbereich einhergeht.18 Der retroperitoneale Befall (Morbus Ormond), der zu einem Aortenaneurysma und postrenalem Nierenversagen führen kann, geht häufig auch mit Kreuzschmerzen einher.19 Bei Patienten mit chronischen Lumbalgien und entzündlichen retroperitonealen Veränderungen sollten deshalb eine Bestimmung von IgG4 im Blutserum und eine diagnostische Biopsie aus dem entzündlichen Infiltrat angestrebt werden, um das typische histologische Bild der fibrosierenden chronischen Entzündung mit einem Anteil von >40% IgG4-tragenden Plasmazellen nachzuweisen. Die Erkrankung wird von Rheumatologen mit Glukokortikoiden und meist auch mit Immunsuppressiva einschließlich B-Zell-depletierender Substanzen behandelt.
Literatur:
1 Watson KD et al.: Low back pain in schoolchildren: the role of mechanical and psychosocial factors. Arch Dis Child 2003; 88(1): 12-7 2 Friedrich M, Likar R: Evidence and consensus based Austrian guidelines for management of acute and chronic nonspecific backache. Wien Klin Wochenschr 119: 189-97 3 Hoy D et al.: A systematic review of the global prevalence of low back pain. Arthritis Rheum 2012; 64(6): 2028-37 4 Zacharia I: Lumbar spine disorders. In: Hochberg MA et al. (Hg.): Rheumatology. Amsterdam: Elsevier 2015, 578-94 5 Dougados M, Baeten D: Spondyloarthritis. Lancet 2011; 377(9783): 2127-37 6 Sieper J et al.: New criteria for inflammatory back pain in patients with chronic back pain: a real patient exercise by experts from the Assessment of SpondyloArthritis international Society (ASAS). Ann Rheum Dis 2009 ; 68(6): 784-8 7 Hermann J et al.: Early spondyloarthritis: usefulness of clinical screening. Rheumatology (Oxford) 48: 812-6 8 Dejaco C et al.: The spectrum of giant cell arteritis and polymyalgia rheumatica: revisiting the concept of the disease. Rheumatology (Oxford) 2017; 56(4): 506-15 9 Dejaco C et al.: 2015 recommendations for the management of polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative. Arthritis Rheumatol 2015; 67(10): 2569-80 10 Dalbeth N et al.: Gout. Lancet 2016 22; 388(10055): 2039-52 11 Konatalapalli RM et al: Gout in the axial skeleton. J Rheumatol 2009; 36(3): 609-13 12 Khanna I et al.: What has dual energy CT taught us about gout? Curr Rheumatol Rep 2021; 23: 71 13 Zhang T et al.: Gout of the axial joint-A patient level systemic review. Semin Arthritis Rheum 2019; 48(4): 649-57 14 Zhou S et al.: Gout involved the cervical disc and adjacent vertebral endplates misdiagnosed infectious spondylodiscitis on imaging: case report and literature review. BMC Musculoskelet Disord 2019; 14; 20(1): 425 15 Hermann J: Chondrocalcinose – eine vergessene Erkrankung des geriatrischen Patienten. Österreichische Akademie der Ärzte 2013 16 Moshrif A et al.: Spinal involvement with calcium pyrophosphate deposition disease in an academic rheumatology center: A series of 37 patients. Semin Arthritis Rheum 2019; 48(6): 1113-26 17 Duran TI, Ozgen M: Two cases of calcium pyrophosphate deposition disease (CPPD) presented with spondylodiscitis. Eur J Rheumatol 2020; 7(2): 84-7 18 Kamisawa T et al.: IgG4-related disease. Lancet 2015; 385(9976): 1460-71 19 Kiefer D et al.: Chronic back pain, cervicothoracic myeolopathy and weight loss − a case report of an IgG4-related disease. Dtsch Med Wochenschr 2019; 144(14): 965-8
Das könnte Sie auch interessieren:
Pharmakologische und neuromodulatorische Behandlungen des Clusterkopfschmerzes
Die Behandlung des chronischen Clusterkopfschmerzes steht noch heute vor großen Herausforderungen. Am 19. European Headache Congress (EHC) 2025 präsentierte Dr. Anja Petersen, ...
Ist die ketogene Diät eine Präzisionsmedizin?
Die ketogenen Ernährungstherapien sind etablierte Behandlungsformen bei Epilepsie. Während sie primär bei therapierefraktären pädiatrischen Epilepsien eingesetzt werden, finden sie ...
Neues aus der Alzheimer’s Disease Drug Development Pipeline
Mit der weltweiten Zulassung der Amyloidantikörper Lecanemab und Donanemab ist erstmals eine kausale Behandlung der Alzheimerkrankheit möglich geworden. Die Behandlung setzt an der ...