Sekundärprävention 2026
Autor:innen:
Dr. Martin Hinterseer1
Dr. Susanne Lederle-Kranzler2
1 Herzzentrum Füssen-Außerfern, Klinik Füssen, Kliniken Ostallgäu-Kaufbeuren
2 Cardio Reutte, Reutte
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Mortalitätsrate des akuten Herzinfarktes (Nicht-ST- und ST-Hebungsinfarkt) ist trotz einer immer älter werdenden Bevölkerung zurückgegangen. Von 2011 bis 2022 ist sie bei Frauen um 31%, bei Männern um 25% gesunken.1 Grund dafür sind der Rettungsdienst, die Notarztversorgung, vor allem aber die interventionelle Therapie flankiert durch innovative medikamentöse Therapien der Plättchenhemmung, in Kombination mit präventiven und rehabilitativen Maßnahmen.1
Keypoints
-
Sekundärprophylaxe nach Myokardinfarkt ist essenziell zur Reduktion von Rezidiven und zur Verbesserung der langfristigen Prognose.
-
Leitlinien mit klaren Vorgaben für die Sekundärprävention nach Herzinfarkt sind vorhanden.
-
Verbesserungsbedarf besteht bei Kenntnissen der Patientinnen und Patienten über Erkrankung und Zielwerterreichung.
-
Das Bewusstsein für Prävention, einen gesunden Lebensstil und die individuelle Medikation muss verbessert werden.
-
Nachsorge ist ein wichtiger Eckpfeiler der Sekundärprävention.
-
Es handelt sich hier um kein Erkenntnis-, sondern um ein Umsetzungsproblem.
Die koronare Herzerkrankung (KHK) ist eine chronische fortschreitende Erkrankung, die Prognose im weiteren Verlauf hängt vor allem von der Behandlung der beeinflussbaren Risikofaktoren ab.2 10–20% der Patienten erleiden innerhalb eines Jahres ein weiteres kardiovaskuläres Event. Ziel der Sekundärprophylaxe sind eine Verlangsamung oder Stillstand der Krankheitsprogression sowie die Verhinderung erneuter kardiovaskulärer Ereignisse inklusive Verbesserung der Lebensqualität. Hauptziel ist eine Reduktion der Sterblichkeit.3 Hierbei geben uns die ESC-Leitlinien zum chronischen Koronarsyndrom sowie zur Behandlung der Dyslipidämie die Leitplanken vor.4 Die Rolle von Ernährung, Bewegung, psychosozialen Faktoren, Impfung, Bluthochdruck, Diabetes mellitus und Dyslipidämie sowie Medikamentenadhärenz werden hier ausführlich beleuchtet. Nach erfolgreicher interventioneller Therapie des akuten Koronarsyndroms ist für die weitere Prognose der Patientinnen und Patienten die leitliniengerechte Therapie der zugrunde liegenden Risikofaktoren entscheidend. Dazu gehört eine Lebensstilmodifikation mit Raucherentwöhnung, Gewichtsreduktion bei Adipositas, regelmäßiger körperlicher Aktivität und einer herzgesunden Ernährung.4
In Ergänzung zu Maßnahmen der Lebensstilmodifikation ist die medikamentöse Therapie der Risikofaktoren, insbesondere der Fettstoffwechselstörungen, des Diabetes mellitus und der arteriellen Hypertonie, von zentraler Bedeutung hinsichtlich langfristiger Symptomfreiheit und um revaskularisierende Maßnahmen zu vermeiden und Reinfarkt und Tod zu verhindern. Durch eine Nikotinkarenz kann bei den Betroffenen eine signifikante Reduktion der Gesamtmortalität um 36% und der nicht tödlichen Herzinfarkte um 32% erreicht werden.5 Die Empfehlungen zur Ernährung umfassen im höchsten Empfehlungs- und Evidenzgrad eine mediterrane oder ähnliche Diät, die Umstellung von ungesättigten auf gesättigte Fette, eine geringere Salzaufnahme sowie eine pflanzliche, ballaststoffreiche Ernährung.6
Positive Effekte von Bewegung auf kardiovaskuläre Risikofaktoren, Gefäße und Herzinsuffizienz bedingen den Ruf von regelmäßiger Bewegung als Polypille.7 Die Reduktion von sitzender Tätigkeit in Kombination mit 150–300 Minuten mäßig intensiven oder 75–150 Minuten intensiven aeroben Trainingseinheiten oder eine entsprechende Kombination sollte erreicht werden, um die Herz-Kreislauf-Morbidität und -Mortalität zu senken.6
Im Bereich des Blutdrucks gilt: so niedrig wie tolerabel. Angestrebt werden sollten Zielwerte <130mmHg systolisch und <80mmHg diastolisch. Erreichbar sind diese Ziele durch den initialen Einsatz von Kombinationspräparaten und deren rasche Intensivierung nach 1–3 Monaten.8
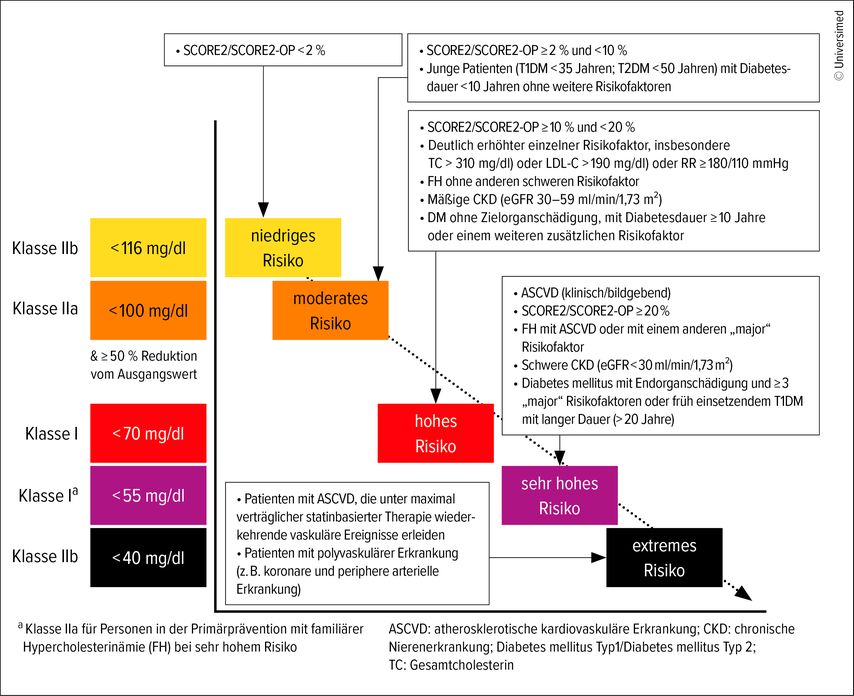
30% der Patienten mit einer KHK sind auch an einem Diabetes mellitus erkrankt. Nach einem Herzinfarkt ist das Risiko, erneut ein kardiovaskuläres Ereignis zu erleiden, bei Menschen mit Diabetes um 40–50% erhöht. Als Ziel gilt ein HbA1c <7%.9 Schwedische Registerdaten zeigen den Benefit eines frühen und dauerhaft erreichten LDL-Zielwerts mit konsekutiver Senkung der Rate an kardiovaskulären Ereignissen (Abb.1).3
Die Zielerreichung eines LDL-Wertes unter <55mg/dl sollte mit raschem Therapiebeginn durch eine Kombinationstherapie aus Statin plus Ezetimib bereits im stationären Setting erfolgen. Bei hohem kardiovaskulärem Risiko (wiederholten Ereignissen oder Kombination mit peripherer arterieller Verschlusskrankheit) sowie einer frühen LDL-C-Kontrolle nach 4–6 Wochen sollte eine zeitnahe Eskalation der lipidsenkenden Therapie erfolgen.10
Was ist Realität?
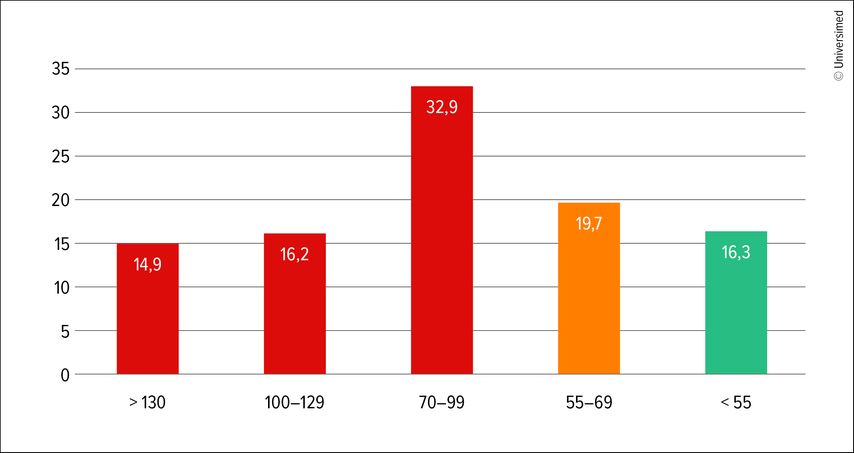
Die INTERASPIRE-Studie, eine internationale Studie mit KHK-Patienten, hat das Ziel, die Umsetzung der Leitlinien der Sekundärprophylaxe zu untersuchen. In 14 Ländern wurden 4548 Patienten (21,1% Frauen) untersucht. Die Ergebnisse waren ernüchternd. 24,6% waren übergewichtig und nur 38,6% erreichten die Zielblutdruckwerte von <130/80mmHg, 16,6% ein Ziel-LDL von <50mg/dl und 52% der Menschen mit Diabetes mellitus einen HbA1c von <7mg/dl. 48% der Raucher rauchten weiter.11 Ähnliche Ergebnisse fanden sich im GULLIVE-R-Register, einer wissenschaftlichen Datenerhebung in Deutschland zur Präventionsbehandlung von Patienten, die bereits einen akuten Myokardinfarkt (AMI) erlitten haben (Abb.2 u. Tab.1).12 Bei vielen Patienten, die aus dem Krankenhaus mit der Diagnose eines akuten Koronarsyndroms entlassen werden, erfolgt leider keine langfristige suffiziente Behandlung der Risikofaktoren. Beispielhaft werden die von Fachgesellschaften empfohlenen Zielbereiche der Cholesterinsenkung (LDL-Senkung um mindestens 50% und LDL-Cholesterin <55mg/dl), wie Daten aus dem europäischen Da-Vinci-Register belegen, nur bei 18% der Hochrisikopatientinnen und -patienten erreicht, trotz des in zahlreichen randomisierten Studien belegten therapeutischen Nutzens einer konsequenten LDL-Senkung nach Herzinfarkt. Diese Diskrepanz zwischen den evidenzbasierten und leitliniengestützten Empfehlungen einerseits und der tatsächlichen Umsetzung im klinischen Alltag andererseits erstreckt sich über nationale Grenzen und unterschiedliche Gesundheitssysteme hinweg. Eine geringe Therapietreue der Patienten stellt ein erhebliches Hindernis für das Erreichen optimaler Behandlungsziele dar und führt zu schlechteren Ergebnissen. Viele Patienten sind oft nicht ausreichend über die Bedeutung der konsequenten Einnahme ihrer Medikamente und der regelmäßigen Kontrollen der Risikofaktoren informiert. Auch Ärzte versäumen es oft, nach Verschreibung der Medikamente regelmäßige Therapiekontrollen durchzuführen und die Medikation anzupassen. Mangelndes Wissen über die Erkrankung und die Notwendigkeit der Therapie aufseiten von Behandlern und Behandelten kann eine Ursache sein. Unzureichende Information durch die Ärzteschaft über die Erkrankung, Überforderung (Bildungsniveau, Sprachbarrieren, soziale Unterstützung) sowie Schwierigkeiten beim Zugang zu medizinischer Versorgung können hierbei Hürden sein. Komplexe Therapieschemata oder komplizierte Einnahmeregeln verringern die Erfolgsquote. Die Erkrankung zeigt bei den Betroffenen über einen langen Zeitraum oft nur geringe oder keine Symptome. Nicht zuletzt ist die Angst vor Nebenwirkungen oder unerwünschten Arzneimittelwirkungen Grund für mangelnde Therapietreue.
Abb. 2: LDL-C-Wert 10 Monate nach Herzinfarkt (Zielwert < 55 (70) mg/dl; nach Zeymer U et al. 2024)12
Alle diese Faktoren führen zu einer unzureichenden oder nicht eskalierten Therapie („physician inertia“).
Ausblick
Ein digitales Therapiemanagement (sog. Tele Alpine Project) als innovativer Lösungsansatz vor allem für den ländlichen Raum und Grenzraum soll Umsetzungslücken zwischen den Leitlinien und der wirklichen Behandlung schließen.
Literatur:
1 Deutsche Herzstiftung e.V. et al.: Deutscher Herzbericht. Update 2024. https://www.dgpk.org/wp-content/uploads/Herzbericht-Update-2024-Gesamt_Final-2024-08-1.pdf ; zuletzt aufgerufen am 10.4.2026 2 Zeymer U: Herzinfarkt: Was kommt in den Jahren danach? Dtsch Arztebl 2019; 116(40): 22; doi: 10.3238/PersKardio.2019.10.04.05 3 Jernberg T et al.: Cardiovascular risk in post-myocardial infarction patients: nationwide real world data demonstrate the importance of long-term perspective. Eur Heart J 2015; 36(19): 1163-70 4 Vrints C et al.: 2024 ESC Guidelines for the management of chronic coronary syndromes. Eur Heart J 2024; 45(36): 3415-3537 5 Doll R et al.: Mortality in relation to smoking: 50 years observations on male British doctors. BMJ 2004; 328(7455): 1519 6 Deutsche Gesellschaft für Kardiologie (DGK): Pocket-Leitlinie: Prävention von Herz-Kreislauf-Erkrankungen. Version 2021. https://herzmedizin.de/asset/2621; zuletzt aufgerufen am 10.4.2026 7 Wienbergen H et al.: Update on cardiovascular prevention 2025. Herz 2025; 50(3): 217-26 8 Van Gelder IC et al.: 2024 ESC Guidelines for the management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): Developed by the task force for the management of atrial fibrillation of the European Society of Cardiology (ESC), with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Endorsed by the European Stroke Organisation (ESO). Eur Heart J 2024; 45(36): 3314-3414 9 Siam NH et al.: Diabetes mellitus and cardiovascular disease: exploring epidemiology, pathophysiology, and treatment strategies. Rev Cardiovasc Med 2024, 25(12): 436 10 Mach et al.: 2025 focused update of the 2019 ESC/EAS guidelines for the management of dyslipidaemias. Eur Heart J 2025; 46(42): 4359-78 11 McEvoy JW et al.: Variation in secondary prevention of coronary heart disease: the INTERASPIRE study. Eur Heart J 2024; 45: 4184-96 12 Zeymer U et al.: Patient knowledge about risk factors, achievement of target values, and guideline-adherent secondary prevention therapies 12 months after acute myocardial infarction. Eur Heart J 2024; 13(7): 537-45
Das könnte Sie auch interessieren:
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
„Gene silencing“ bei ATTR-Kardiomyopathie
Mit der Zulassung von Vutrisiran steht erstmals ein Transthyretin-Silencer für die Therapie der Transthyretin-Amyloidose mit Kardiomyopathie zur Verfügung. Mit Eplontersen und Nucresiran ...