Herzerkrankungen in Zeiten der Fernreisen
Autor:
Dr. Noel Gilian Panagiotides
Abteilung für Kardiologie
Universitätsklinik für Innere Medizin II
Medizinische Universität Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Reisen stellen für das kardiovaskuläre System eine messbare, meist jedoch beherrschbare Belastung dar. Bei stabilen Patienten sind Reisen in der Regel sicher, sofern zentrale Stressoren wie Hypoxie, Klimaextreme, Luftverschmutzung und Volumenmangel berücksichtigt werden. Aufgrund der limitierten Evidenz bleibt die individuelle klinische Beurteilung zentral. Eine strukturierte Vorbereitung ermöglicht es den meisten Herzpatienten, auch in Zeiten zunehmender Fernreisen mobil zu bleiben.
Keypoints
-
Die Beurteilung der Reisefähigkeit herzkranker Patienten basiert überwiegend auf Expertenmeinungen und physiologischen Überlegungen, da belastbare Evidenz fehlt.
-
Entscheidend für die Reisefähigkeit ist der klinische Stabilitätsgrad, nicht allein die zugrunde liegende Diagnose.
-
Zentrale reiseassoziierte Stressoren sind Hypoxie, Klimaextreme, Luftverschmutzung und Volumenmangel.
-
Bei guter Vorbereitung können die meisten stabilen Herzpatienten sicher reisen.
Mit der zunehmenden Mobilität einer alternden Bevölkerung reisen immer häufiger Patienten mit kardiovaskulären Erkrankungen. Trotz der hohen klinischen Relevanz existiert nur eine begrenzte Evidenz zur Reisefähigkeit herzkranker Patienten, insbesondere im Kontext von Flugreisen. Empfehlungen stützen sich überwiegend auf physiologische Überlegungen, Beobachtungsdaten und Expertenmeinungen.
Weltweit werden jährlich rund zwei Milliarden Flugpassagiere gezählt, etwa fünf Prozent mit einer chronischen Erkrankung, was rund 100 Millionen Reisenden entspricht.1 Medizinische Notfälle an Bord sind selten (≈18 pro Million Passagiere, Mortalität 0,21 pro Million), verlaufen meist nicht schwerwiegend und führen nur in Ausnahmefällen zu außerplanmäßigen Flugumleitungen.2 Kardiovaskuläre Ereignisse machen etwa sieben Prozent aller medizinischen In-Flight-Notfälle aus und sind die häufigste Ursache reiseassoziierter Todesfälle.3,4 Vor dem Hintergrund der hohen absoluten Passagierzahlen bleibt die Frage der sicheren Reisefähigkeit dennoch klinisch relevant.
Physiologische Belastungen des Reisens
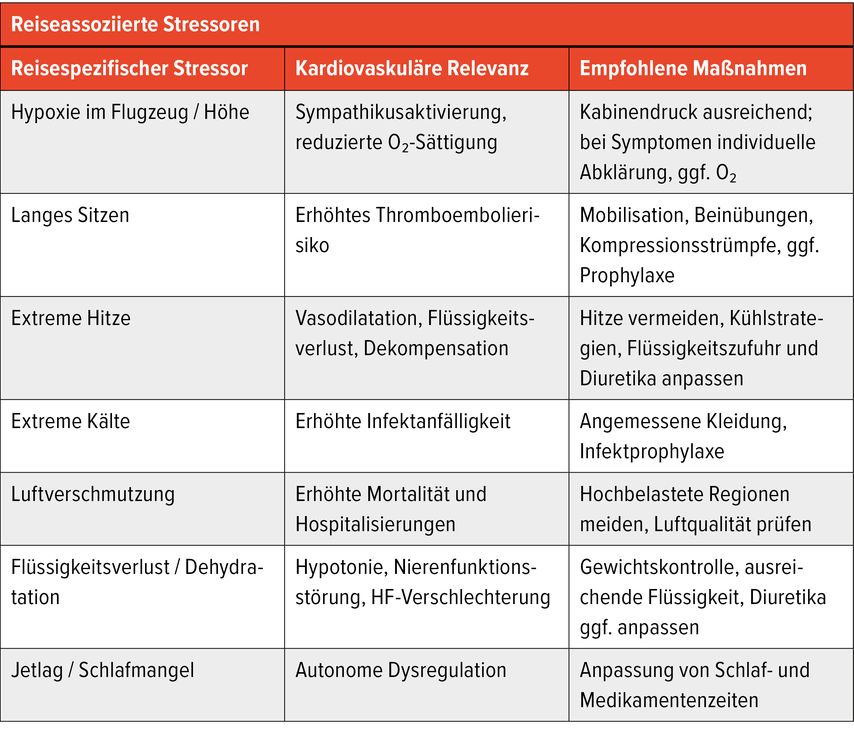
Der zentrale flugassoziierte Stressor ist die verminderte Sauerstoffverfügbarkeit in der Höhe. In Verkehrsflugzeugen wird der Kabinendruck auf ein Höhenäquivalent von etwa 2400m reguliert, was zu einer Abnahme der arteriellen Sauerstoffsättigung auf etwa 90–93% führen kann.4–6 Während diese milde Hypoxie von gesunden Personen meist gut toleriert wird, kann sie bei Herzpatienten eine Sympathikusaktivierung mit Anstieg von Herzfrequenz und myokardialem Sauerstoffbedarf verursachen.1,4,5 In Abhängigkeit von der kardialen Reserve können Dyspnoe, Müdigkeit oder Angina pectoris auftreten.1
Weitere relevante Belastungsfaktoren sind langes Sitzen mit erhöhtem Risiko für venöse Thromboembolien sowie Schlafmangel und Jetlag, die autonome Regulationsmechanismen beeinflussen können. Präventive Maßnahmen wie Mobilisation, Beinübungen, Kompressionsstrümpfe und bei Hochrisikopatienten eine medikamentöse Thromboseprophylaxe sind daher essenziell.
Klima, Umwelt und Flüssigkeitshaushalt
Neben den Flugbedingungen selbst spielen klimatische und Umweltfaktoren am Reiseziel eine wichtige Rolle. Extreme Hitze kann durch Vasodilatation und Flüssigkeitsverlust eine hämodynamische Belastung darstellen und insbesondere bei älteren Patienten oder bei Herzinsuffizienz eine Dekompensation begünstigen.4 Kälte ist wiederum mit einer erhöhten Inzidenz respiratorischer Infekte assoziiert, die als Trigger akuter kardialer Ereignisse wirken können.4,7
Auch die Luftqualität ist klinisch relevant. Eine erhöhte Luftverschmutzung ist mit einer gesteigerten Mortalität und kardiovaskulären Ereignissen assoziiert.8 Herzkranken Patienten ist daher zu empfehlen, Reiseziele mit hoher Schadstoffbelastung möglichst zu meiden und sich vorab über die Luftqualität zu informieren (z.B. öffentlich verfügbare Luftqualitätskarten, https://aqicn.org/map/world/ ).4
Ein häufig unterschätzter Faktor ist der Flüssigkeitshaushalt. Reiseassoziierte Diarrhö, Hitze, Alkohol- oder Kaffeekonsum sowie Diuretika können rasch zu Volumenmangel führen. Gerade bei Herzinsuffizienzpatienten kann dies Hypotonie, Nierenfunktionsstörungen oder eine klinische Verschlechterung auslösen.4 Eine gezielte Patientenschulung mit Fokus auf Gewichtskontrolle, ausreichende Flüssigkeitszufuhr und das Erkennen von Warnsymptomen ist daher zentral.
Krankheitsspezifische Aspekte
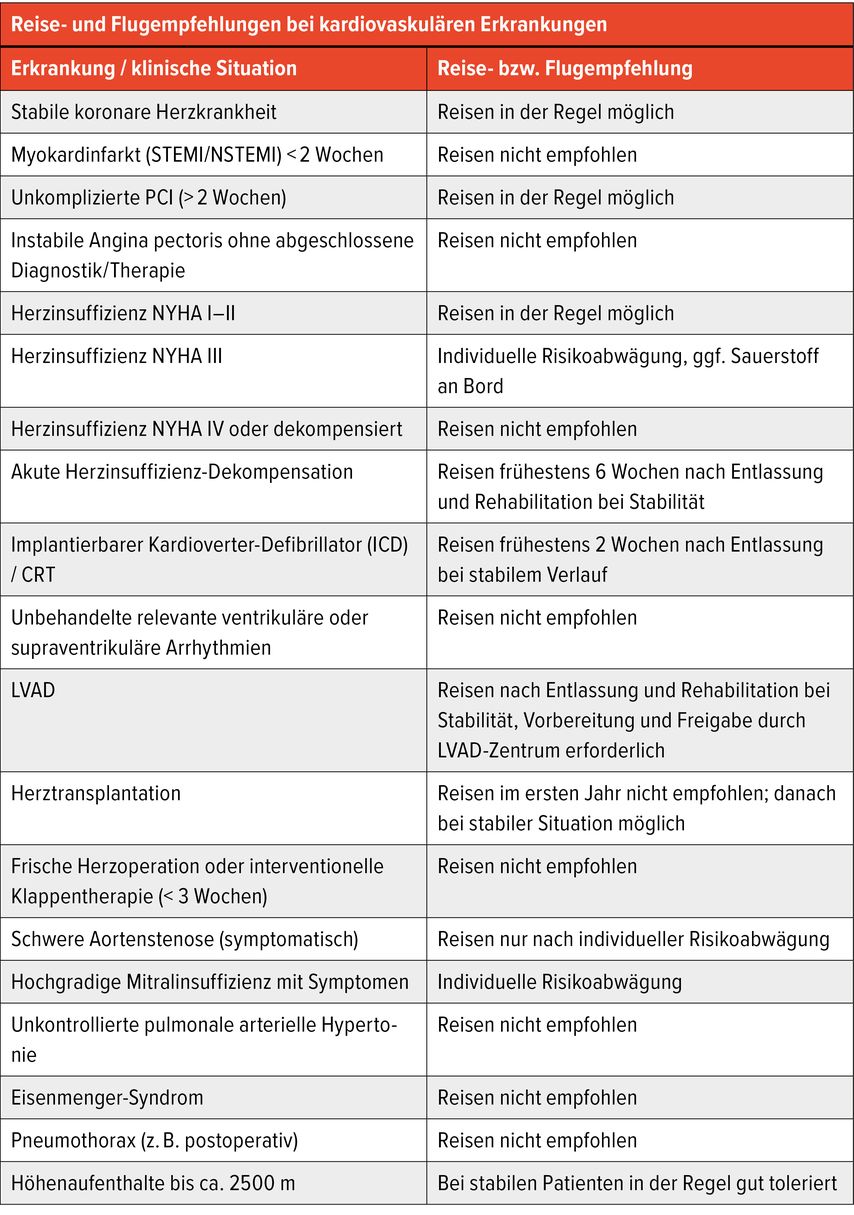
Patienten mit stabiler koronarer Herzkrankheit tolerieren Flugreisen in der Regel gut. Einschränkungen bestehen bei kürzlich erfolgtem akutem Koronarsyndrom oder eingeschränkter Belastbarkeit.4,9 Nach Myokardinfarkt oder perkutaner Koronarintervention innerhalb der letzten zwei Wochen sollte auf Flugreisen verzichtet werden; nach unkompliziertem Verlauf ist eine Reise meist nach etwa zwei Wochen möglich.4,9
Bei Herzinsuffizienz ist der klinische Stabilitätsgrad entscheidend. Patienten in NYHA I–II können meist ohne Einschränkungen reisen.4,9 Bei NYHA III ist eine individuelle Risikoabwägung erforderlich, gegebenenfalls unter Berücksichtigung einer Sauerstoffversorgung an Bord. Patienten mit NYHA IV oder dekompensierter Herzinsuffizienz sollten nicht reisen.4,9 Nach einer akuten Dekompensation wird eine Wartezeit von mindestens sechs Wochen nach Entlassung und abgeschlossener Rehabilitation empfohlen.4,9
Tab. 1: Die Tabelle gibt eine Übersicht über Reise- und Flugempfehlungen bei häufigen kardiovaskulären Erkrankungen und klinischen Situationen. Für die meisten Empfehlungen existiert keine randomisierte Evidenz; sie beruhen auf pathophysiologischen Überlegungen, klinischer Erfahrung und Expertenkonsens. Die individuelle Beurteilung des klinischen Stabilitätsgrades bleibt entscheidend
Bei besonderen Patientengruppen wie LVAD-Trägern oder Herztransplantierten ist eine sorgfältige Planung erforderlich.4,9 Reisen mit LVAD sind nach Entlassung und Rehabilitation bei stabiler Situation möglich, sollten jedoch in enger Abstimmung mit dem betreuenden Zentrum erfolgen. Nach Herztransplantation wird im ersten Jahr von Reisen abgeraten; danach sind Reisen bei stabiler Organfunktion grundsätzlich möglich. Nach ICD- oder CRT-Implantation sollte eine Wartezeit von mindestens zwei Wochen eingehalten werden.4,9
Kontraindikationen
Klare Kontraindikationen für Flugreisen sind akute Koronarsyndrome, instabile Angina pectoris ohne abgeschlossene Diagnostik und Therapie, kürzlich erfolgte kardiale Operationen oder Eingriffe an den Herzklappen, Pneumothorax, unbehandelte relevante Arrhythmien sowie eine unkontrollierte pulmonale Hypertonie.4,9
Tab. 2: Die Tabelle fasst zentrale reiseassoziierte Stressoren zusammen, die bei Patienten mit kardiovaskulären Erkrankungen klinisch relevant sein können
Vorbereitung und klinischer Standpunkt
Unabhängig von der Grunderkrankung ist eine strukturierte Vorbereitung entscheidend. Dazu zählen ein ausreichender Medikamentenvorrat im Handgepäck, eine aktuelle Medikamentenliste, relevante Befunde sowie ein Device-Pass bei Schrittmacher- oder ICD-Trägern. Impfungen gegen Covid-19, Influenza und Pneumokokken sollten überprüft und gegebenenfalls ergänzt werden. Wichtig ist auch eine Einschätzung der Gesundheitsversorgung am Reiseziel, da auch unabhängig vom Reisen eine Verschlechterung der Grunderkrankung auftreten kann. Aus klinischer Sicht sollte es nicht das Ziel sein, Patienten mit kardiovaskulären Erkrankungen pauschal vom Reisen abzuhalten. Vielmehr gilt es, individuelle Risiken realistisch einzuschätzen, modifizierbare Faktoren zu adressieren und eine sichere, informierte Mobilität zu ermöglichen.
Literatur:
1 Katoch T et al.: Hearts in the sky: understanding the cardiovascular implications of air travel. Future Cardiol 2024; 20(11-12): 651-60 2 Borges do Nascimento I et al.: The global incidence of in-flight medical emergencies: a systematic review and meta-analysis of approximately 1.5 billion airline passengers. Am J Emerg Med 2021; 48: 156-64 3 Koh CH: Commercial air travel for passengers with cardiovascular disease: stressors of flight and aeromedical impact. Curr Probl Cardiol 2021; 46(3): 100746 4 von Haehling S et al.: Travelling with heart failure: risk assessment and practical recommendations. Nat Rev Cardiol 2022; 19(5): 302-13 5 Parati G et al.: Clinical recommendations for high altitude exposure of individuals with pre-existing cardiovascular conditions: a joint statement by the European Society of Cardiology, the Council on Hypertension of the European Society of Cardiology, the European Society of Hypertension, the International Society of Mountain Medicine, the Italian Society of Hypertension and the Italian Society of Mountain Medicine. Eur Heart J 2018; 39(17): 1546-54 6 Cottrell JJ et al.: Inflight arterial saturation: continuous monitoring by pulse oximetry. Aviat Space Environ Med 1995; 66(2): 126-30 7 McCormack MC et al.: Colder temperature is associated with increased COPD morbidity. Eur Respir J 2017; 49(6): 1601501 8 Pope CA et al.: Lung cancer, cardiopulmonary mortality, and long-term exposure to fine particulate air pollution. JAMA 2002; 287(9): 1132-41 9 Hammadah M et al.: Navigating air travel and cardiovascular concerns: Is the sky the limit? Clin Cardiol 2017; 40(9): 660-6
Das könnte Sie auch interessieren:
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
Herzkatheter: komplette Revaskularisation & Timing-Strategien
Die interventionelle Kardiologie wird zunehmend durch strategische Therapieentscheidungen geprägt. Insbesondere bei ST-Hebungsinfarkt (STEMI) mit Mehrgefäßerkrankung hat sich das Konzept ...