Selten, aber relevant: Methotrexat kann Knochen schädigen
Bericht:
Reno Barth
Unter Mitwirkung von OA Dr. Judith Haschka
1. Medizinische Abteilung am Hanusch-Krankenhaus, Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei Schmerzen und Insuffizienzfrakturen der unteren Extremität unter Therapie mit Methotrexat besteht der Verdacht auf eine seltene, aber relevante MTX-Osteopathie. Rheumatolog:innen sollten daher bei Patient:innen mit langjähriger MTX-Therapie und mechanischen Belastungsschmerzen differenzialdiagnostisch an eine MTX-Osteopathie denken. Dies trifft insbesondere auf postmenopausale Frauen zu. Die Diagnose erfolgt anhand des charakteristischen radiologischen Erscheinungsbildes. Das Absetzen von MTX ist entscheidend für den Therapieerfolg. Eine osteoanabole oder duale Therapie kann vor allem bei multiplen Frakturen erwogen werden, ist jedoch „off-label“.
Keypoints
-
MTX-Osteopathie ist selten, aber relevant – Prävalenz unklar
-
Bei belastungsabhängigen Schmerzen/Insuffizienzfrakturen an MTX-Osteopathie denken
-
Frühzeitige MRT-Diagnostik essenziell, da Röntgen zu Beginn unauffällig
-
MTX-Absetzen entscheidend für Therapieerfolg
-
Anabole/duale Therapie („off-label“) erwägen, v.a. bei multiplen Frakturen
Dr. Judith Haschka, stellvertretende Leiterin des Fachbereichs Osteologie am Hanusch-Krankenhaus in Wien, präsentierte den Fall einer 55-jährigen Patientin mit Schmerzen im Bereich beider Kniegelenke. Die Patientin litt unter beidseitigen Frakturheilungsstörungen bei Insuffizienzfrakturen der proximalen Tibiae mit anhaltenden Knochenmarksödemen seit mehr als einem Jahr. Obwohl kein Trauma vorlag, bestand aufgrund der Schmerzen eine deutlich reduzierte Belastbarkeit. Die Anamnese ergab keine weiteren Frakturen, die Familienanamnese war unauffällig. Die Patientin befand sich seit fünf Jahren in der Postmenopause, es waren keine Risikofaktoren für Osteoporose bekannt. Die Anamnese ergab jedoch auch eine bekannte Psoriasis palmaris et plantaris, ohne Hinweis auf periphere oder axiale Gelenksbeteiligung, die mit einer Dauermedikation von Methotrexat 20mg p.o. 1x pro Woche, Folsan und Oleovit D3 behandelt wurde. Drei Monate vor der Vorstellung wurde ein Therapieversuch mit Ibandronsäure unternommen, der zu einer leichten Besserung der Symptomatik geführt hatte.
Das klinische Bild und die Anamnese lenkten den Verdacht auf eine Methotrexat-Osteopathie. Diese äußert sich klinisch typischerweise mit belastungsabhängig aggravierten, häufig bilateralen Schmerzen der gewichtstragenden unteren Extremitäten und tritt unter laufender, niedrig dosierter MTX-Therapie auf. Betroffen sind vor allem postmenopausale Frauen mit den Hintergrunddiagnosen rheumatoide Arthritis oder Psoriasis-Arthritis. Die MTX-Osteopathie gilt als selten, die Prävalenz ist allerdings unklar, so Haschka. Es treten keine klassischen osteoporotischen Signalfrakturen auf und die Anamnese ergibt kein Trauma.
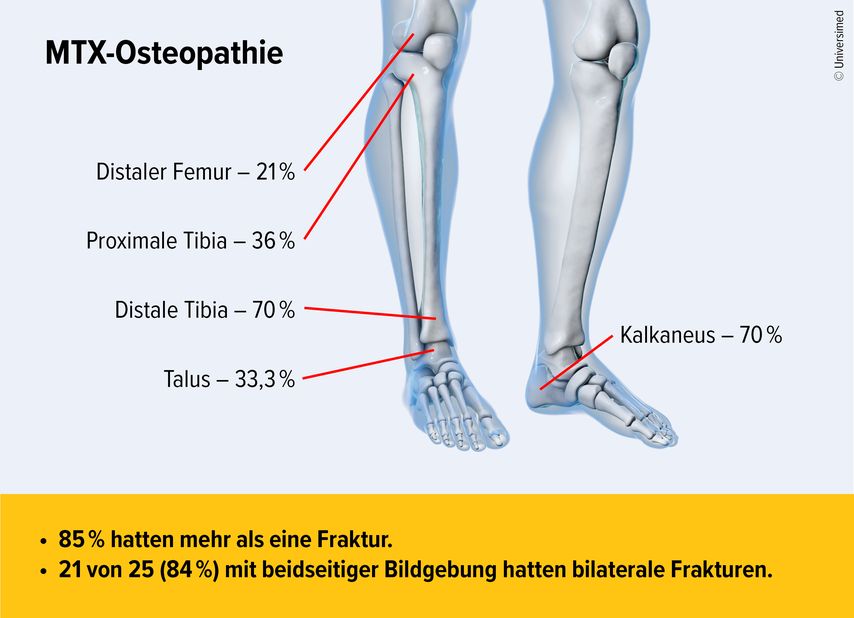
Der Einfluss der MTX-Therapiedauer ist unklar, zumal die wenigen verfügbaren Kohortendaten zu dieser Frage widersprüchliche Ergebnisse liefern. In einer Fallserie mit 33 Patient:innen hatten 85% der Betroffenen mehr als eine Insuffizienzfraktur der unteren Extremität, in fast allen Fällen lagen beidseitige Frakturen an den unteren Extremitäten vor. Die Frakturen betrafen den distalen Femur (21%), die proximale Tibia (36%), die distale Tibia (70%), den Talus (33%) und den Kalkaneus (70%), siehe Abb. 1.1
Die in der Literatur untersuchten Patienten mit MTX-Osteopathie waren häufiger postmenopausal und wurden aufgrund einer rheumatoiden Arthritis oder Psoriasis-Arthritis behandelt.
Diagnose anhand des charakteristischen Bildes in MRT und Röntgen
Eine frühzeitige MRT-Diagnostik ist bei Verdacht auf MTX-Osteopathie essenziell, da das Röntgen zu Beginn unauffällig sein kann. Auch eine Szintigrafie kann in seltenen Fällen indiziert sein. Das charakteristische Erscheinungsbild in der Bildgebung ist eine band- bzw. mäanderförmige Insuffizienzfraktur, an den langen Röhrenknochen epi- bzw. metaphyseal, im Bereich der ehemaligen Wachstumsfuge. Aufgrund unspezifischer klinischer Symptome und limitierter Sensitivität der Röntgendiagnostik wird die MTX-Osteopathie allerdings häufig verkannt. Gleichzeitig besteht jedoch das Problem, dass MTX ein vielverwendetes Medikament ist und in der damit behandelten Patient:innen-Population Schmerzen der unteren Extremität sehr häufig sind. Damit stellt sich die Frage, wer eine detailliertere Diagnostik und Bildgebung mittels MRT benötigt. Haschka: „Wir wissen derzeit noch nicht, wer prädisponiert ist. Typischerweise haben die Betroffenen jedoch, so wie alle Patient:innen mit Stressfrakturen, über lange Zeit Schmerzen, die sich nicht bessern – auch nicht mit Physiotherapie – und sich unter Belastung verschlechtern. Meist wird ein diffuser, pochender Schmerz angegeben. Werden solche Beschwerden vor allem von postmenopausalen Frauen unter MTX-Therapie angegeben und bestehen die Schmerzen über einen längeren Zeitraum, dann ist an eine MTXO zu denken.“
Grundlage der Therapie: MTX absetzen
Haschka wies jedoch auch darauf hin, dass rheumatologische Erkrankungen ihrerseits mit einem beträchtlich erhöhten Frakturrisiko verbunden sind. So besteht beispielsweise bei Psoriasis-Arthritis ein im Vergleich zur Normalbevölkerung verdoppeltes Risiko für vertebrale Frakturen.2 Auch bei rheumatoider Arthritis, axialer Spondyloarthritis und systemischem Lupus erythematodes ist das Frakturrisiko erhöht.3,4 Ursächlich sind direkte negative Effekte auf den Knochen durch chronische Inflammation und die dabei freigesetzten Zytokine.5 Methotrexat dämpft die Entzündung und hat damit in den meisten Fällen auch einen stabilisierenden Effekt auf den Knochen. Die Pathophysiologie der MTX-Osteopathie unter niedrig dosiertem MTX ist hingegen multifaktoriell und nicht vollständig geklärt. Aberrante Heilungsprozesse im Knochen mit gestörter Knochenneubildung und erhöhte Osteoklastenaktivität dürften im Spiel sein. Bekannte negative Effekte von High-Dose-MTX auf den Knochen sind abnehmende Knochenformation durch Hemmung der Osteoblastenfunktion, reduzierte Knochenmarkszellularität und Verschlechterung der Frakturheilung bei erhöhter Knochenresorption durch gesteigerte Osteoklastenaktivität. Zu den identifizierten Risikofaktoren für MTX-Osteopathie zählen jedenfalls weibliches Geschlecht, langjährige MTX-Therapie und Menopause. Bezüglich des Risikofaktors Kortikosteroide ist die Datenlage inkongruent. In jedem Fall gilt zu berücksichtigen, dass die Fallzahl insgesamt in der Literatur bisher sehr niedrig ist und damit die Aussage limitiert ist.
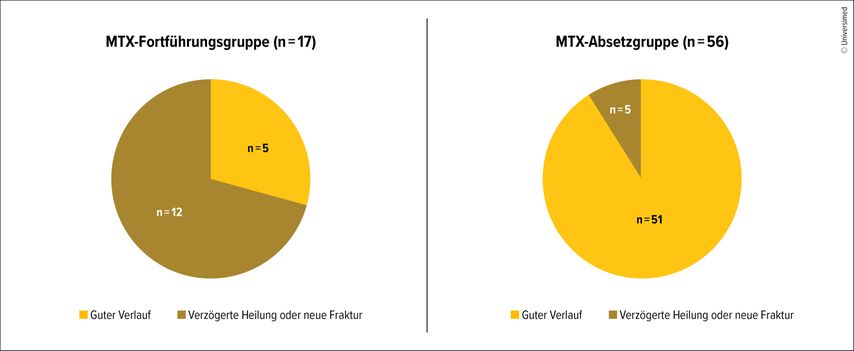
Treten unter MTX-Therapie Insuffizienzfrakturen auf, mit einem klinischen und radiologischen Verdacht für das Vorliegen einer MTX-Osteopathie, dann sollte MTX durch eine andere Therapie ersetzt werden – sofern dies möglich ist. Studiendaten zeigen bei weitergeführter Einnahme von MTX ein höheres Risiko weiterer Frakturen als nach dem Absetzen (Abb.2).1,6 Über das Absetzen von MTX hinaus gibt es keine evidenzbasierte Behandlung der MTX-Osteopathie. Eine Kombination aus osteoanaboler Therapie mit Teriparatid und antiresorptiver Therapie oder auch der Einsatz der dual wirksamen Substanz Romosozumab können als „off-label“ Einzelfallentscheidungen erwogen werden. Bei der eingangs präsentierten Patientin kam es nach dem Absetzen von MTX zu einer raschen Besserung der Symptomatik. In der Bildgebung waren die Frakturen und die assoziierten Knochenmarksödeme allerdings sehr langsam rückläufig.
Abb. 2: Vergleich des Verlaufs in Abhängigkeit vom MTX-Management. Ein schlechter Verlauf wurde definiert als anhaltende Schmerzen, wiederkehrende Frakturen oder verzögerte Heilung. MTX = Methotrexat, modifiziert nach Robin F 20256
Quelle:
ÖGR-Jahrestagung, 27.–29.11.2025, Wien
Literatur:
1 Hauser B et al.: Methotrexate continuation increases fracture risk in patients who sustained lower limb insufficiency fractures. Ann Rheum Dis 2025; 84(4): 554-61 2 Charoenngam N et al.: Psoriatic arthritis and risk of vertebral fracture: a systematic review and meta-analysis. Curr Rheumatol Rev 2022; 18(1): 64-71 3 Chen TL et al.: Bone mineral density, osteoporosis, and fracture risk in adult patients with psoriasis or psoriatic arthritis: a systematic review and meta-analysis of observational studies. J Clin Med 2020; 9(11): 3712 4 Carvalho Barreira S, Fonseca JE: The impact of conventional and biological disease modifying antirheumatic drugs on bone biology. Rheumatoid arthritis as a case study. Clin Rev Allergy Immunol 2016; 51(1): 100-95 Tilg H et al.: Gut, inflammation and osteoporosis: basic and clinical concepts. Gut 2008; 57(5): 684-94 6 Robin F et al.: METHOFRACT, a methotrexate osteopathy multicentre cohort study. RMD Open 2025; 11: e005941
Das könnte Sie auch interessieren:
Atypische Frakturen & Bisphosphonate
Bisphosphonate sind Standard in der Osteoporosetherapie und wirksam in der Prävention osteoporotischer Frakturen. Allerdings sind sie in seltenen Fällen mit atypischen Frakturen, vor ...
CAR-T-Zellen und BiTE: neue Immuntherapien in der Rheumatologie
Das ideale Ziel einer Therapie einer rheumatischen Erkrankung ist die medikamentenfreie Remission. Dieses Ziel wird mit den gängigen Therapien, also mit therapeutischen Antikörpern und ...
Osteologische Mythen im Faktencheck
Rund um die Osteoporose und ihre Behandlung kursieren nicht nur unter Betroffenen, sondern selbst in Fachkreisen einige falsche Annahmen. Diese halten sich hartnäckig, obwohl solide ...