Osteologische Mythen im Faktencheck
Bericht:
Reno Barth
Unter Mitwirkung von Assoc.Prof. Priv.-Doz. Dr. Dr. Roland Kocijan1
11. Medizinische Abteilung am Hanusch-Krankenhaus, Wien
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Rund um die Osteoporose und ihre Behandlung kursieren nicht nur unter Betroffenen, sondern selbst in Fachkreisen einige falsche Annahmen. Diese halten sich hartnäckig, obwohl solide Evidenz gegen sie spricht. Hier eine Auswahl der häufigsten osteologischen Mythen.
Das Informationsverhalten in der Medizin hat sich in den vergangenen Jahren deutlich gewandelt, so OA Priv.-Doz. Dr. Dr. Roland Kocijan, Leiter der Osteologie, 1. Medizinische Abteilung am Hanusch-Krankenhaus in Wien. Eine deutsche Untersuchung aus dem Jahr 2023 zeigt, dass 62% aller Internetnutzer:innen vor einem Arztbesuch ihre Symptome online recherchieren. Das ist ein deutlicher Anstieg gegenüber 2020 (53%) und 2021 (56%). Unter den Befragten gaben 43% an, dass sie schon einmal auf einen Arztbesuch verzichtet haben, weil sie ihre Diagnose selbst gestellt hatten, und 63% recherchierten nach dem Arztbesuch selbst im Internet weiter.1 Häufige Gründe dafür waren der Wunsch nach zusätzlichen Informationen zu Diagnose und Behandlung bzw. alternativen Therapien, die Suche nach zweiten Meinungen sowie zu Alternativen zur verschriebenen Medikation. Kocijan: „Das Internet hat viele Informationen parat, diese sind jedoch ungefiltert.“
Vitamin-D-Zielwerte sind mit niedrig dosierter Supplementation erreichbar
Daraus ergeben sich verbreitete Fehlinformationen und Mythen, denen im ärztlichen Gespräch begegnet werden muss. Einer dieser Mythen lautet: „Ich brauche kein Vitamin D, ich gehe viel in die Sonne.“ Diessei insofern unrichtig bzw. problematisch, als die Vitamin-D-Synthese erst ab einem UV-Index (UVI) von 3 möglich ist. In Österreich liegt der UVI allerdings von Oktober bis Februar zumeist unter 2, sodass keine Synthese möglich ist und folglich Supplementation erforderlich ist, erläuterte Kocijan und kam damit zum zweiten Mythos: „Viel Vitamin D hilft besser als weniger Vitamin D.“ Kocijan: „An diesem Mythos sind wir Osteologen nicht ganz unschuldig, denn wir haben es bis heute nicht geschafft, korrekte Referenzwerte für Vitamin D anzugeben.“ Internationale Leitlinien empfehlen jedoch einen Vitamin-D-Spiegel von zumindest 20ng/ml bzw. 50nmol/l (Tab. 1). Ab einem Vitamin-D-Spiegel von 50ng/ml bzw. 125nmol/l bringt eine weitere Erhöhung aus osteologischer Sicht jedoch keinen weiteren Benefit.2 Dies macht Supplementation in den Wintermonaten zwar empfehlenswert, die Zielwerte sind jedoch in aller Regel mit einer sehr geringen Dosis von 800 bis 1000 IE pro Tag erreichbar. Bei Osteoporosepatient:innen können höhere Dosierungen erforderlich sein, die empfohlene Maximaldosis liegt jedoch bei 4000 IE pro Tag.
Tab. 1: Leitlinie der OEGKM, Dimai HP et al. 2024, Patientenleitlinie Bundesselbsthilfeverband für Osteoporose e.V. (BfO e.V.)
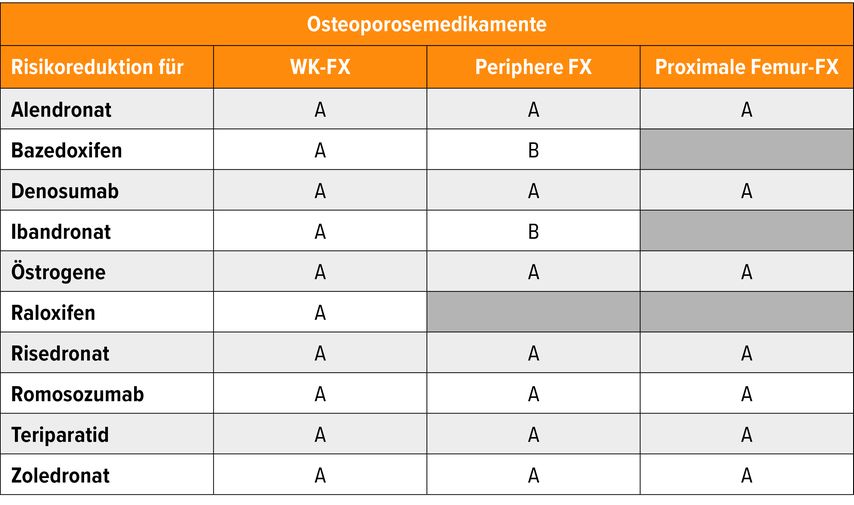
Als weiteren Mythos, der durch zweifelhafte Informationen aus der osteologischen Community genährt wurde, bezeichnete Kocijan die Annahme, dass orale Bisphosphonate aufgrund ihrer geringen Bioverfügbarkeit nicht wirken. Warum diese Annahme nicht schlüssig ist, illustrierte Kocijan an einem Rechenbeispiel. Die Bioverfügbarkeit von Ibandronat liegt bei erschreckend niedrigen 0,6%. Das bedeutet, dass bei oraler Einnahme von 150mg/12x im Jahr letztlich 10,8mg systemisch verfügbar sind. Bei intravenöser Infusion von Ibandronsäure in einer Dosierung von 3mg alle drei Monate und einer Bioverfügbarkeit von 100% liegt die verfügbare Dosis im System letztlich bei 12mg.3 Kocijan: „Das ist absolut vergleichbar. Unsere am häufigsten verwendeten Bisphosphonate sind Alendronat und Risedronat. Für beide bestehen Klasse-A-Empfehlungen zur Prävention von Frakturen der Wirbelkörper, des proximalen Femurs sowie für periphere Frakturen“ (Tab. 2).
Tab. 2: Leitlinie DVO 2023, FX = Fraktur, WK = Wirbelkörper, Periphere = Extremitäten, Proximale Femur = am körpernahen Ende des Oberschenkelknochens, A = Klasse-A-Empfehlung (Standardtherapie), B = Klasse-B-Empfehlung (situationsabhängig empfohlen), Klasse O: optional
Keine Angst vor Kiefernekrosen unter Bisphosphonaten in osteologischer Dosierung
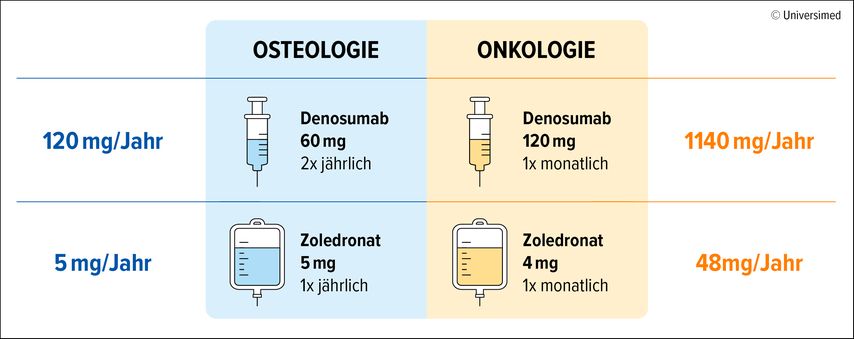
Dies führt auch zu einem weiteren Mythos, nämlich „von Bisphosphonaten oder Denosumab fallen einem alle Zähne aus“. In diesem Zusammenhang verwies Kocijan auf Paracelsus: „Die Dosis macht das Gift.“ Wobei ein Vergleich zwischen den in der Osteologie und in der Onkologie eingesetzten Dosierungen Klarheit schafft. So wird z.B. Zoledronat in der Osteologie mit 5mg pro Jahr dosiert, in der Onkologie jedoch mit 48mg pro Jahr. Bei Denosumab sind es 120mg/Jahr in der Osteologie und 1440mg/Jahr in der Onkologie (Abb. 1). Während bei onkologischen Dosierungen das Risiko für Kiefernekrosen nicht unterschätzt werden darf, ist es bei osteologischen Dosierungen minimal. Dennoch sollte bei zahn- oder kieferchirurgischen Eingriffen vorsichtig vorgegangen werden. Die Gabe von Denosumab kann nach einem Eingriff für einen Monat verzögert werden, wenn die Alveole nicht abgeheilt ist. Bis zur Abheilung der Alveole sollten auch i.v. Bisphosphonate vermieden werden. Für orale Bisphosphonate gibt es keine Empfehlungen. Kocijan: „Man könnte die oralen Bisphosphonate weiterlaufen lassen,4 wir pausieren sie allerdings in der Regel.“
Ebenso mythisch ist die Behauptung, Denosumab sei grundsätzlich besser als Zoledronat. Die Zulassungsstudien zeigen für beide Osteoporosemedikamente vergleichbare Ergebnisse, so Kocijan, und mittlerweile sind auch Ergebnisse von Head-to-Head-Studien verfügbar. Diese zeigen beispielsweise in einer Population älterer Männer mit hohem Frakturrisiko über fünf Jahre in der Denosumab-Gruppe 4,4% und mit Zoledronat 4,6% neue Fragilitätsfrakturen. Sehr wohl ein Vorteil für Denosumab zeigte sich jedoch im Hinblick auf die Entwicklung der Knochendichte.5 Ein direkter Vergleich zwischen Denosumab und Zoledronat wurde auch in einer Population von Patient:innen mit Osteoporose und Typ-2-Diabetes durchgeführt, wobei sich keine Unterschiede hinsichtlich Frakturrisiko oder Gesamtmortalität zeigten. Kocijan wies jedoch darauf hin, dass in dieser Studie die Baseline-Charakteristika nicht ganz ausgewogen und die Patient:innen in der Denosumab-Gruppe etwas älter und kränker waren.6 Dies entspräche jedoch der klinischen Erfahrung und Praxis. Kocijan: „Ältere, kränkere Patient:innen mit schlechterer Nierenfunktion profitieren mehr von Denosumab.“
Bisphosphonate sind auch langfristig sicher und wirksam
Dies führt zum nächsten Mythos, nämlich „nach fünf Jahren Bisphosphonaten oder Denosumab muss man aufhören“. Kocijan: „Ich weiß nicht, woher diese Annahme kommt. Tatsächlich steht sie in keiner einzigen Leitlinie. Was jedoch sehr wohl in diesen Leitlinien steht, ist die Empfehlung, die antiresorptive Therapie alle drei bis fünf Jahre zu evaluieren.“ Diese Evaluation könne grundsätzlich drei Szenarien zeigen. Erstens: Die Knochendichte hat zugenommen, es besteht kein hohes Frakturrisiko mehr. In solchen Fällen könne darüber nachgedacht werden, die Therapie zu pausieren. Zweitens: Die Situation ist unter Therapie weitgehend unverändert geblieben, es kam jedoch zu keinen Frakturen. Dies zeigt, dass die Therapie zwar wirkt, dass jedoch das Frakturrisiko nach wie vor hoch ist und daher die Therapie weitergeführt werden muss. Drittens: Die Knochendichte hat weiter abgenommen. Dies bedeutet, dass das Problem mit antiresorptiver Therapie allein nicht in den Griff zu bekommen ist und daher Indikation für eine osteoanabole Therapie besteht.
Beim Absetzen einer Therapie mit Bisphosphonaten ist Vorsicht geboten, da die Effekte der Therapie mit der Zeit reversibel sind. Nach mehrjähriger Behandlung mit Aledronat kann man damit rechnen, dass der Effekt nach dem Absetzen über weitere zwei bis drei Jahre erhalten bleibt. Nach dem Absetzen von Ibandronat und Risedronat gilt dies allerdings nur für ein bis zwei Jahre. Zoledronat zeigt hingegen über mehr als drei Jahre einen weitgehend stabilen Effekt.2 In einer Studie mit Frauen kurz nach der Menopause wurde verglichen zwischen einer Infusion von 5mg Zoledronat zu Beginn der Studie, gefolgt von einer weiteren Infusion nach fünf Jahren (Gruppe 1), einer Infusion von 5mg Zoledronat zu Beginn der Studie, gefolgt von einer Placeboinfusion nach fünf Jahren (Gruppe 2) sowie Placeboinfusionen sowohl zu Beginn der Studie als auch nach fünf Jahren. Nach zehn Jahren zeigte die Auswertung bei Frauen, die bei Beginn der Studie Zoledronat erhalten hatten, ein um fast 50% geringeres Risiko für Wirbelfrakturen. Die zweite Zoledronat-Infusion nach fünf Jahren hatte auf die Auswertung nach zehn Jahren einen verhältnismäßig geringen Einfluss.7 Mit Denosumab besteht hingegen das Risiko für ein echtes Rebound-Phänomen mit starkem Knochenabbau nach dem Absetzen. Daher besteht die Empfehlung, im Falle eines Absetzens von Denosumab eine Konsolidierung mit einem lang wirksamen Bisphosphonat (Zoledronat) vorzunehmen und nach drei bis sechs Monaten die Knochenumbau-Marker zu bestimmen.8 Die österreichische Leitlinie weist darauf hin, dass eine Weiterführung einer Denosumab-Therapie über zehn Jahre mangels Evidenz nicht empfohlen werden kann, dass es aber auch keine Evidenz gibt, die ein Absetzen nahelegt.2
Offiziell verworfen wurde mittlerweile der Mythos eines erhöhten Krebsrisikos durch Teriparatid. Zwar treten vermehrt Osteosarkome auf, wenn man Ratten über ihre gesamte Lebenszeit mit extrem hohen Dosen Teriparatid behandelt, doch zeigen Registerdaten mit mehr als 200000 Patient:innen keinerlei Hinweise auf ein erhöhtes Risiko beim Menschen.9 Eine entsprechende Black-Box-Warnung der FDA wurde daher mittlerweile aufgehoben.10
Quelle:
ÖGR-Jahrestagung, 27.–29.11.2025, Wien
Literatur:
1 Pressemeldung Bitkom e.V., Pressemeldung „Viele Deutsche recherchieren ihre Krankheits-Symptome im Internet“: https://www.bitkom.org/Presse/Presseinformation/Viele-Deutsche-recherchieren-ihre-Krankheits-Symptome-im-Internet 2 Dimai HP et al. Osteoporosis—definition, risk assessment, diagnosis, prevention and treatment (update 2024). Guidelines of the Austrian Society for Bone and Mineral Research. Wien Klin Wochenschr 2024; 136(Suppl 16): 599-668 3 Barrett J et al.: Ibandronate: a clinical pharmacological and pharmacokinetic update. J Clin Pharmacol 2004; 44(9): 951-65 4 S3-Leitlinie Antiresorptiva-assoziierte-Kiefernekrosen: https://register.awmf.org/assets/guidelines/007-091l_S3_Antiresorptiva-assoziierte-Kiefernekrosen-AR-ONJ_2018-12-abgelaufen.pdf 5 Wu TC et al.: Five-year outcomes of continuous treatment with zoledronic acid versus denosumab in older men with high fracture risk: Risk factor analysis of bone density improvement and incidence of new fracture. J Clin Pharmacol 2024; 64(4): 469-77 6 Rouach V et al.: Zoledronic acid and denosumab are associated with similar fracture incidence and mortality in patients with type 2 diabetes: a population-based cohort study. Front Endocrinol (Lausanne) 2025; 16: 1590472 7 Bolland MJ et al.: Fracture prevention with infrequent zoledronate in women 50 to 60 years of age. N Engl J Med 2025; 392(3): 239-48 8 Tsourdi E et al.: Fracture risk and management of discontinuation of denosumab therapy: a systematic review and position statement by ECTS. J Clin Endocrinol Metab 2020; dgaa756 9 Abdulelah AA et al. The risk of developing osteosarcoma after teriparatide use: A systematic review. Orthop Res Rev 2023; 15: 191-98 10 Miller PD et al.: Teriparatide: Label changes and identifying patients for long-term use. Cleve Clin J Med 2021; 88(9): 489-493
Das könnte Sie auch interessieren:
Atypische Frakturen & Bisphosphonate
Bisphosphonate sind Standard in der Osteoporosetherapie und wirksam in der Prävention osteoporotischer Frakturen. Allerdings sind sie in seltenen Fällen mit atypischen Frakturen, vor ...
CAR-T-Zellen und BiTE: neue Immuntherapien in der Rheumatologie
Das ideale Ziel einer Therapie einer rheumatischen Erkrankung ist die medikamentenfreie Remission. Dieses Ziel wird mit den gängigen Therapien, also mit therapeutischen Antikörpern und ...
Selten, aber relevant: Methotrexat kann Knochen schädigen
Bei Schmerzen und Insuffizienzfrakturen der unteren Extremität unter Therapie mit Methotrexat besteht der Verdacht auf eine seltene, aber relevante MTX-Osteopathie. Rheumatolog:innen ...