«Schmerzen früh im Therapiekonzept berücksichtigen»
Autoren:
Prof. Dr. med. Johannes Roth
Leitender Arzt Pädiatrische Rheumatologie Luzerner Kantonsspital und Kantonsspital Winterthur
Dr. med. Andreas Wörner
Leitender Arzt Pädiatrie, Leiter Rheumatologie Universitäts-Kinderspital beider Basel UKBB und Kantonsspital Aarau
Präsident Pädiatrische Rheumatologie Schweiz
aufgezeichnet von Dr. med. Felicitas Witte
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Wissenschafter aus den Niederlanden haben in einer Studie mit 92 Kindern gezeigt, dass eine Treat-to-target-Strategie bei juveniler idiopathischer Arthritis (JIA) nicht nur die Entzündung bremsen kann, sondern auch Schmerzen bessert.1 Dabei hatten drei Therapieregime einen vergleichbaren Effekt. Warum es aber trotzdem nicht egal ist, welches Medikament man verschreibt, und welche Rolle eine partizipative Entscheidungsfindung spielt, erklären Prof. Johannes Roth aus Luzern und Dr. med. Andreas Wörner aus Basel.
Kommentar von Prof. Dr. med. Johannes Roth, Luzern, Winterthur
Mein Vorgehen in der Praxis wird durch die Studie nicht verändert, denn wir setzen alle diese Medikamente bereits ein und verfolgen auch einen Treat-to-target-Ansatz. «Treat to target» bedeutet, dass man das Behandlungsziel klar benennt und definiert. Im Allgemeinen ist das die Kontrolle der Krankheitsaktivität, dass sich also die Entzündung der Gelenke beruhigt. «Treat to target» beinhaltet auch, dass man zuverlässige Messmethoden hat, mit denen das Erreichen des Ziels gemessen wird. Die Einleitung einer Therapie mit dem im Vergleich zu biologischen DMARDs preiswerteren Methotrexat (MTX) ist bei vielen Patient:innen sehr wirksam und im Allgemeinen starten wir damit. Treten Nebenwirkungen auf, die nicht beherrschbar sind – zum Beispiel starke Übelkeit nach der Medikamenteneinnahme – oder wirkt MTX nicht genügend, haben wir glücklicherweise die biologischen DMARDs. Die sind zwar teurer, aber sie ermöglichen den betroffenen Kindern heute im Gegensatz zu früher, ein gutes Leben mit der Erkrankung zu führen.
Die Studie kam zu dem Ergebnis, dass eine Treat-to-target-Strategie die Schmerzen reduzierte, unabhängig davon, welche Medikamente gegeben wurden. Das bedeutet jetzt aber nicht, dass es egal ist, welche Präparate man verschreibt. Zu Beginn der Studie wurden die Kinder in drei Gruppen eingeteilt, wobei in allen drei Gruppen Medikamente verabreicht wurden, von denen wir wissen, dass sie bei der JIA sehr wirksam sind. Dann wurden die Kinder engmaschig betreut. Alle 3 Monate wurde überprüft, ob es zu einem guten Therapieansprechen gekommen war. Falls notwendig, intensivierte man die Therapie. Das bedeutete dann im Einzelfall auch einen Wechsel von Medikamenten. Es ist also beim einzelnen Patienten nicht egal, welches Medikament man gibt.
Die Studie unterstreicht, dass die engmaschige Betreuung mit einem koordinierten Vorgehen nach klaren Zielen entscheidend ist und nicht ein bestimmtes Medikament. Ein wesentliches Element dabei ist auch die Einbeziehung der Patient:innen und der Eltern in die Entscheidungsfindung, im Englischen «shared decision making» genannt. Die Verschreibung von Medikamenten ist nur der erste Schritt der Behandlung. Die entscheidende Frage ist, ob das Kind sie auch nimmt. Eine gemeinsame Entscheidungsfindung stellt sicher, dass Eltern und Kinder hinter der Entscheidung stehen, und erhöht die Wahrscheinlichkeit, dass Medikamente genommen werden.
Dass der Treat-to-target-Ansatz nützt, wissen wir bereits aus anderen Studien.2 Neu an dieser Studie ist, dass sich Treat-to-target auch auf das Ausmass der Schmerzen auswirkt und dass die Autoren Risikofaktoren für die Entstehung von chronischen Schmerzen identifiziert haben, zum Beispiel ein stärkeres Schmerzempfinden bei Diagnosestellung oder psychosoziale Belastungen. Kennen wir diese Faktoren, können wir in der Praxis darauf eingehen und Kindern mit solchen Risikofaktoren zusätzliche Unterstützung anbieten, etwa eine psychologische Unterstützung oder auch Massnahmen im sozialen Bereich, beispielsweise eine Beratung durch die Sozialarbeiter.
Trotz allem leiden manche Kinder unter persistierenden Schmerzen. Was dann therapeutisch sinnvoll ist, hängt vom Einzelfall ab. Meistens sind Schmerzmedikamente – wenn überhaupt – nur eine vorübergehende Lösung, weil sie die Ursache des Schmerzes nicht bekämpfen, sondern ihn nur betäuben. Eine gute psychologische Betreuung, physiotherapeutische Massnahmen und Entspannungstechniken sind hier oft wirksamer und auch langfristig erfolgreicher.
Kommentar von Dr. med. Andreas Wörner, Basel, Aarau
Diese Studie stellt das Schmerzempfinden und die damit verbundene Reduktion der Lebensqualität in den Vordergrund, und deren Verbesserung sollten wir absolute Priorität einräumen. Im Vergleich zu früheren Studien gelang es in dieser Studie besser, die Schmerzen innerhalb der ersten 24 Monate deutlich zu lindern. Das ermutigt mich und zeigt, dass wir auf dem richtigen Weg sind. Offenbar zahlt sich die Treat-to-target-Strategie aus. Den Vorschlag der Autoren, neben dem primären Studienziel «inaktive Erkrankung» auch patientenbezogene Ziele wie den Schmerz stärker in die Beurteilung der Effektivität der Behandlung hineinzunehmen, kann ich nur unterstützen.
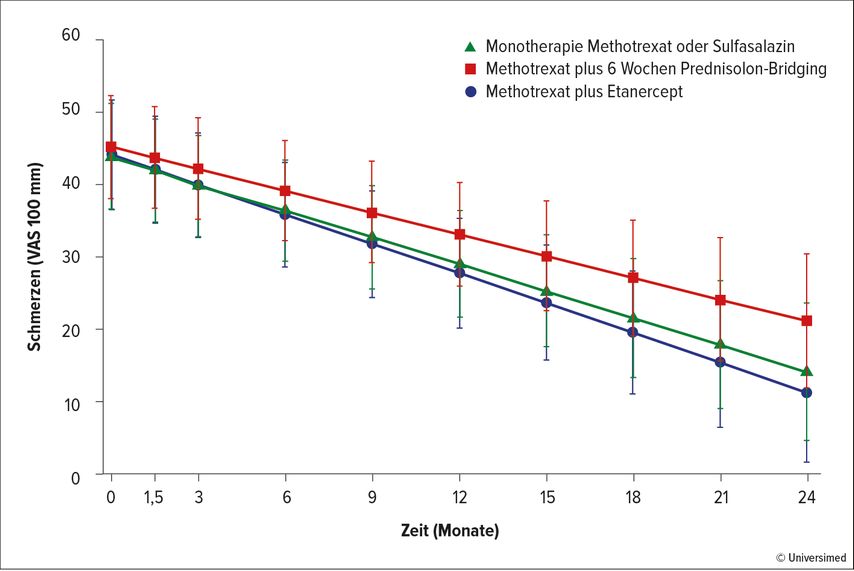
Alle eingesetzten Medikamente in dieser Studie sind grundsätzlich geeignet, eine inaktive Erkrankung zu erreichen. In allen drei Therapiearmen – 1) DMARD-Monotherapie, 2) MTX/Prednisolon, 3) MTX/Etanercept – wurde eine gute Schmerzreduktion erreicht (Abb. 1). Arm1 und Arm 3 werden abhängig vom Schweregrad der JIA auch so in der Schweiz angewendet. In Arm 2, in welchem eine geringere Schmerzreduktion erreicht wurde, waren mehr juvenile Psoriasisarthritispatienten eingeschlossen und mehr intraartikuläre Steroidinjektionen durchgeführt worden. Eine Erklärung für die geringere Schmerzreduktion könnte sein, dass Kinder mit Psoriasisarthritis etwas schlechter auf systemische Steroide ansprechen, welche gerade in Arm 2 verwendet worden sind. Im Alltag wäre ich beim fixen Einsatz von 6 Wochen Glukokortikoiden zurückhaltend. Ich würde sie nur einsetzen, wenn das Kind/der Jugendliche sie wirklich benötigt, zum Beispiel bei einer ausgeprägten Polyarthritis mit deutlicher systemischer Entzündung.
Abb. 1: Schmerzscores auf der visuellen Analogskala über einen Zeitraum von 2 Jahren in den drei Therapiearmen. Querbalken zeigen die 95%-Konfidenzintervalle (nach Spekking et al., 2023)1
In dieser Studie hat sich der Trend gezeigt, dass die Kombination von MTX und Etanercept zur Reduktion der Schmerzen am wirksamsten ist. Insgesamt waren die Subgruppen aber zu klein, um aussagekräftige Schlüsse ziehen zu können. Im klinischen Alltag ist es wichtig, einzuschätzen: Wird dieses Kind oder dieser Jugendliche mit MTX alleine genauso gut behandelt sein wie mit MTX zusammen mit einem Biologikum? Je höher die Zahl der betroffenen Gelenke und je stärker die systemische Entzündung ist, und wenn Gelenke mit einem höheren Risiko für einen schlechteren Verlauf betroffen sind – also Handgelenk oder Wirbelsäule –, umso eher wähle ich zügig eine Kombinationstherapie mit MTX und Biologikum. Glukokortikoide möchten wir generell so wenig wie möglich einsetzen, da in grossen Studien klar geworden ist, dass diese in Bezug auf das Nebenwirkungsspektrum auf längere Sicht häufig das schlechteste Risikoprofil haben.
Für ein primäres Zielkriterium Schmerz hätten in der Studie der psychosoziale Hintergrund, die bisherigen Schmerzerfahrungen und die Coping-Strategien der Eltern in Bezug auf Schmerzen mitberücksichtigt werden sollen. Zudem sind die Subgruppen für eine in der Kinderrheumatologie relativ häufige Erkrankung wie die JIA recht klein. Einen Vergleich mit Kindern, die nicht «treat to target» (T2T) behandelt wurden, können wir mittlerweile ethisch nicht mehr vertreten. Die derzeitigen Empfehlungen sind denen vor der T2T-Ära eindeutig überlegen. Der Vergleich mit historischen Kontrollen beziehungsweise Studien wäre aber interessant gewesen.
Sind die Schmerzen des Kindes im Vergleich zum vorhandenen Befund zu gross, denken wir in unserem Team an das Risiko für eine chronische Schmerzentwicklung. Screening-Tools wie Schmerzfragebögen können helfen, dieses Risiko zu quantifizieren. Ich frage auch immer detailliert nach eigenen Schmerzerfahrungen des Kindes sowie Schmerzerfahrungen der Eltern. Wenn der Schmerz grundsätzlich als unkontrollierbare und «überwältigende» Empfindung von den Eltern nicht ausreichend eingeordnet und begleitet wird, haben die Kinder ein hohes Risiko, dies genauso zu erleben.
Mein Tipp: Nehmen Sie sich zu Beginn einer JIA-Diagnose Zeit, um die Erfahrungshorizonte und den Standpunkt der Betroffenen und ihrer Familien möglichst genau zu erfassen. Offene Kommunikation auf Augenhöhe mit den Betroffenen und ihren Familien ist neben einer T2T-Strategie bei einer chronisch-rheumatischen Diagnose essenziell.
Literatur:
1 Spekking K et al.: Significant pain decrease in children with non-systemic Juvenile Idiopathic Arthritis treated to target: results over 24 months of follow up. Pediatr Rheumatol Online 2023; 21(1): 90 2 Buckley L et al.: Outcome monitoring and clinical decision support in polyarticular juvenile idiopathic arthritis. J Rheumatol 2020; 47(2): 273-81
Das könnte Sie auch interessieren:
Was zur Bedeutung von HLA-B27 nach 50 Jahren bekannt ist
Das humane Leukozytenantigen (HLA) B27 ist eine von über 200 identifizierten genetischen Varianten des HLA-B, das zur HLA-Klasse-I-Genfamilie des Haupthistokompatibilitätskomplexes (MHC ...
Betroffene effektiv behandeln und in hausärztliche Betreuung entlassen
Bei bestimmten Patientinnen und Patienten mit Gicht ist eine rheumatologisch-fachärztliche Betreuung sinnvoll. Eine im August 2024 veröffentlichte S3-Leitlinie zur Gicht macht deutlich, ...
Klinische Bedeutung von Kristallen als Entzündungstreiber bei Arthrose
Dass Verkalkung gleich Verkalkung ist, stimmt so nicht. Tatsächlich erlauben zwei unterschiedliche Arten von Kaliumkristallen und die Orte ihrer Ablagerung offenbar Rückschlüsse auf die ...