EULAR 2024: Antirheumatika in der Schwangerschaft und Stillzeit
Bericht:
Mag. pharm. Irene Senn, PhD
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Betreuung rheumatologischer Patientinnen mit Kinderwunsch erfordert spezielle Expertise. Prof. Dr. Frauke Förger, St. Gallen, präsentierte beim RheumaPreg 2025 in Wien die aktualisierten EULAR-Empfehlungen, die wichtige Neuerungen für die Praxis bringen – erstmals auch für männliche Patienten mit Kinderwunsch.
Die kürzlich publizierten EULAR-Empfehlungen zur Anwendung von Antirheumatika in Reproduktion, Schwangerschaft und Stillzeit basieren auf einem umfassenden systematischen Literaturreview und erweitern die bisherigen Empfehlungen von 2016 erheblich.1–3 „Wir haben nicht nur neue Medikamente aufgenommen, sondern auch zusätzliche Outcomes wie Frühgeburt, Infektionen bei Säuglingen und Impfungen berücksichtigt“, erklärte Prof. Dr. Frauke Förger, St. Gallen, Leiterin der Rheumatologie am Kantonsspital St. Gallen.
Fünf übergeordnete Prinzipien als Fundament
Die fünf übergeordneten Prinzipien bilden das Fundament der Empfehlungen. Besonders betonte Förger das dritte Prinzip: „Patientinnen neigen dazu, ausschließlich das Risiko eines Medikaments für den Fötus zu sehen. Entscheidend ist allerdings, das potenzielle Risiko einer medikamentösen Therapie für den Fötus gegen das Risiko einer unbehandelten mütterlichen Erkrankung abzuwägen“, betonte Förger.
Vorsichtigerer Umgang mit NSAR und Glukokortikoiden
Eine wichtige Änderung betrifft die Verwendung von nichtsteroidalen Antirheumatika (NSAR). Diese sollten während der Schwangerschaft nur noch intermittierend für 7 bis 10 Tage verwendet und nach der 28. Schwangerschaftswoche abgesetzt werden. Eine Metaanalyse zeigte ein erhöhtes Risiko für Oligohydramnion bei längerer Behandlungsdauer, besonders in der späteren Schwangerschaft (2./3. Trimenon). Zudem können NSAR die Ovulation beeinträchtigen: Bei 25 bis 36% der Frauen wurde ein LUF-Syndrom („luteinized unruptured follicle“) beobachtet.4 „Das Absetzen von NSAR sollte in Betracht gezogen werden, wenn es Schwierigkeiten bei der Empfängnis gibt“, empfahl Förger.
Auch bei Glukokortikoiden (GC) mahnen die neuen Empfehlungen zur Vorsicht. Die durchgeführte Metaanalyse zeigte eine signifikante Assoziation zwischen oralen GC und Frühgeburt mit einer adjustierten Odds Ratio von 1,75–2,82. Dabei spielt die Dosis eine entscheidende Rolle: „Die niedrigeren Dosen unter 5mg Prednison pro Tag haben ein geringes Risiko für Frühgeburt“, präzisierte Förger. Die neue Empfehlung lautet daher, Prednison und Prednisolon, wenn möglich, auf eine Erhaltungsdosis von ≤5mg/Tag zu reduzieren bzw. nach Möglichkeit ganz abzusetzen. Die Verwendung höherer Dosen sollte gegen das Risiko für mütterlich-fetale Komplikationen abgewogen werden.
Diese dosisabhängige Beziehung wird durch die Studie von Palmsten et al. belegt: Bei 254 schwangeren Frauen mit rheumatoider Arthritis verkürzte sich die Schwangerschaftsdauer proportional zur Prednison-Dosis.5 Während Frauen mit niedrigen Tagesdosen (durchschnittlich 6mg) keine relevanten Auswirkungen zeigten, gebaren jene mit den höchsten Tagesdosen (durchschnittlich 17mg) ihre Kinder im Mittel 2,3 Wochen früher. Bei hohen kumulativen Gesamtdosen (im Median >1200mg in der Studie) war die Frühgeburtsrate erhöht.
Grünes Licht für Biologika
Eine der wichtigsten Neuerungen ist die permissivere Haltung gegenüber Biologika. „Alle TNF-Inhibitor-Biologika können bei Bedarf während der gesamten Schwangerschaft fortgeführt werden“, berichtete Förger. Die Datenlage ist mit 12817 Expositionen gegenüber TNF-Inhibitoren robust. Die Metaanalyse zeigte kein erhöhtes Risiko für Schwangerschaftskomplikationen oder schwere Infektionen bei Säuglingen.
Bei der Anwendung von Biologika müssen zwei Aspekte berücksichtigt werden, wie Förger betonte: einerseits die Wirksamkeit des Medikaments, andererseits der transplazentare Transfer. Letzterer ist am ausgeprägtesten bei monoklonalen IgG-Antikörpern wie Infliximab, geringer bei Fusionsproteinen wie Etanercept und praktisch nicht vorhanden bei Certolizumab, einem pegylierten Fab-Fragment. Bei Infliximab, Adalimumab und Golimumab empfiehlt die Guideline, die Therapie, sofern klinisch vertretbar, vor der 20. bis 30. Schwangerschaftswoche zu beenden, um den transplazentaren Transfer zu minimieren.
Nicht-TNF-Inhibitor-Biologika wie Abatacept und Tocilizumab können laut den neuen Empfehlungen verwendet werden, wenn sie zur Kontrolle der mütterlichen Erkrankung benötigt werden. Biologika mit sehr begrenzten Daten wie Anifrolumab, Guselkumab oder Risankizumab sollten nur eingesetzt werden, wenn kein anderes schwangerschaftskompatibles Medikament die Erkrankung wirksam kontrollieren kann. Rituximab sollte idealerweise mindestens sechs Monate vor einer geplanten Schwangerschaft verabreicht werden; eine Anwendung in der Schwangerschaft bleibt Ausnahmefällen vorbehalten.
Teratogene Substanzen unverändert kritisch
Unverändert bleiben die als teratogen eingestuften Substanzen: Methotrexat, Mycophenolat und Cyclophosphamid müssen vor der Schwangerschaft abgesetzt werden. Im Textabschnitt der Empfehlungen werden konkrete Zeiträume für das Absetzen genannt: Cyclophosphamid 3 Monate, Methotrexat 1–3 Monate und Mycophenolat 1,5 Monate vor der Konzeption.1,2
Neue Empfehlungen zu Impfungen
Erstmals geben die EULAR-Empfehlungen konkrete Hinweise zur Impfung von Säuglingen nach intrauteriner Biologika-Exposition. Nichtlebendimpfstoffe können allen exponierten Säuglingen verabreicht werden. Bei Lebendimpfstoffen ist eine Differenzierung nötig: Die Rotavirus-Impfung kann gemäß Impfplan erfolgen, das wird durch aktuelle Sicherheitsdaten bestätigt. Die BCG-Impfung sollte bei Säuglingen mit Exposition gegenüber vollständigen monoklonalen Antikörpern (Adalimumab, Infliximab) nach Schwangerschaftswoche 20 um sechs Monate verzögert werden. Bei Etanercept-Exposition nach Woche 32 gilt dieselbe Empfehlung. Certolizumab erfordert keine Anpassung des Impfschemas.
Stillen unter Antirheumatika erweitert möglich
Die neuen Empfehlungen erweitern die Möglichkeiten während der Stillzeit erheblich. Konventionelle synthetische Basistherapeutika bleiben kompatibel. Neu ist die explizite Empfehlung für alle Biologika: „Die Fortsetzung von Biologika, TNF-Inhibitoren oder Nicht-TNF-Inhibitoren sollte als kompatibel mit dem Stillen angesehen werden“, so Förger. Die Datenlage mit 314 Fällen zeigt minimalen Transfer in die Muttermilch, keine nachweisbaren Medikamentenspiegel im Blut der Säuglinge und keine schweren Infektionen.
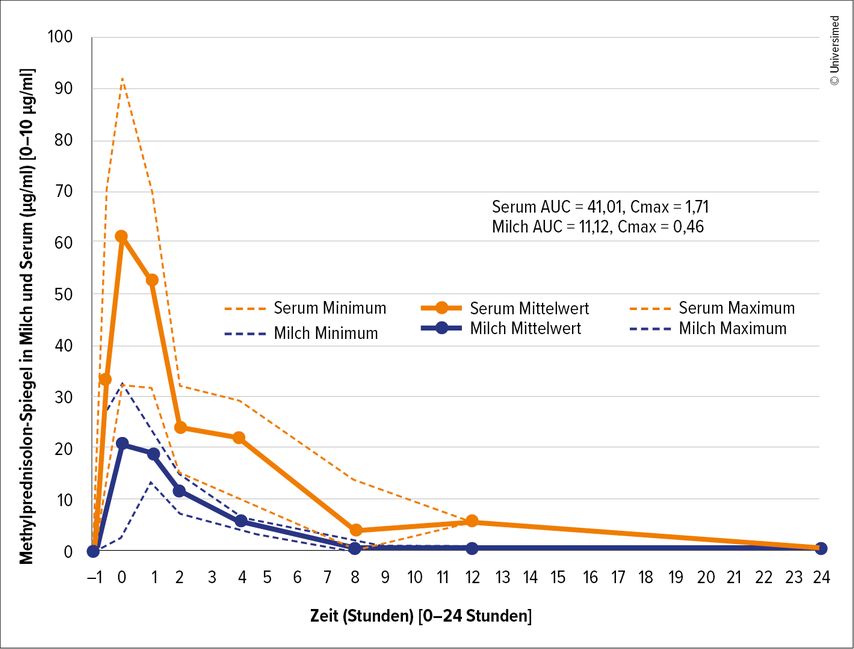
Selbst für Medikamente mit begrenzten Daten wie Methotrexat (≤25mg wöchentlich) gilt: Sie können während des Stillens in Betracht gezogen werden, wenn kein alternatives kompatibles Medikament verfügbar ist. Bei Methylprednisolon-Pulsen kann durch eine Stillpause von 2 bis 4 Stunden die Exposition des Säuglings minimiert werden. Diese Empfehlung basiert auf den pharmakokinetischen Daten von Zengin Karahan et al.6 Bei 12 stillenden MS-Patientinnen unter 1000mg Methylprednisolon i.v. wurden die höchsten Konzentrationen in der Muttermilch am Ende der Infusion gemessen (2,09μg/ml). Bereits nach einer Stunde fielen die Werte auf 1,09μg/ml, nach 2 Stunden auf 1,17μg/ml und nach 4 Stunden auf nur noch 0,59μg/ml ab (Abb. 1). Die relative Säuglingsdosis (RID) betrug lediglich 0,50% der gewichtsadaptierten mütterlichen Dosis. Nach 24 Stunden waren die Methylprednisolon-Spiegel sowohl in der Muttermilch als auch im mütterlichen Serum unter der Nachweisgrenze.
Abb. 1: Methylprednisolon-Konzentrationen in der Muttermilch nach i.v. Pulstherapie (mod. nach Zengin Karahan et al.6)
Erstmals Empfehlungen für Männer
Eine wichtige Neuerung sind die erstmaligen Empfehlungen für männliche Patienten mit Kinderwunsch. Die meisten Antirheumatika können fortgesetzt werden, darunter alle TNF-Inhibitoren und die gängigen Basistherapeutika. Cyclophosphamid muss als einziges Medikament abgesetzt werden – es besteht ein dosisabhängiges Risiko für irreversible Unfruchtbarkeit ab einer Kumulativdosis von 4000mg/m2. Für JAK-Inhibitoren und verschiedene neuere Biologika liegen nur begrenzte Daten vor.
Quelle:
„Update of EULAR recommendations“, Vortrag von Prof. Dr. Frauke Förger, St. Gallen, anlässlich der 13th International Conference on Reproduction, Pregnancy and Rheumatic diseases (RheumaPreg 2025), 8.–10.5.2025, Wien
Literatur:
1 Rüegg L et al.: EULAR recommendations for use of antirheumatic drugs in reproduction, pregnancy, and lactation: 2024 update. Ann Rheum Dis 2025; 84(6): 910-26 2 Pluma A et al.: Antirheumatic drugs in reproduction, pregnancy, and lactation: a systematic literature review informing the 2024 update of the EULAR recommendations. Ann Rheum Dis 2025 3 Götestam Skorpen C et al.: The EULAR points to consider for use of antirheumatic drugs before pregnancy, and during pregnancy and lactation. Ann Rheum Dis 2016; 75(5): 795-810 4 Hamroun S et al.: NSAID exposure delays time-to-pregnancy in patients with spondyloarthritis: an analysis of the GR2 prospective cohort. RMD Open 2024; 10(4) 5 Palmsten K et al.: Patterns of prednisone use during pregnancy in women with rheumatoid arthritis: Daily and cumulative dose. Pharmacoepidemiol Drug Saf 2018; 27(4): 430-38 6 Zengin Karahan S et al.: Methylprednisolone concentrations in breast milk and serum of patients with multiple sclerosis treated with IV pulse methylprednisolone. Clin Neurol Neurosurg 2020; 197: 106118
Das könnte Sie auch interessieren:
Noch immer ein Thema?
Auch mehrere Jahre nach der eigentlichen Covid-Pandemie ist die Frage, ob Covid und Autoimmunerkrankungen sich gegenseitig beeinflussen, immer noch sehr aktuell. Befragt man PubMed, so ...
Sichere Kontrazeption bei rheumatischen Erkrankungen
Schubrisiko, Thrombosegefahr und Arzneimittelinteraktionen – die Wahl der richtigen Kontrazeption bei rheumatologischen Patientinnen stellt hohe Anforderungen an die interdisziplinäre ...
ILD: Das therapeutische Portfolio wächst
Lange war die interstitielle Lungenerkrankung (ILD) bei systemischer Sklerose (SSc) weitgehend unbehandelbar. Das hat sich deutlich geändert, denn inzwischen stehen verschiedene ...