ADHS – mal anders
Autor:
Dr. med. Ulrich Geissendörfer
Praxis für Psychiatrie und Psychotherapie
Ärztezentrum Täfernhof
E-Mail: ulrich.geissendoerfer@hin.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In den letzten Jahren erlangte die Aufmerksamkeits- und Hyperaktivitätsstörung (ADHS) mehr Beachtung und es erscheinen zunehmend Übersichtsartikel. An dieser Stelle soll ein ergänzender Blick auf die ADHS geworfen werden – immer mit dem Ziel, therapeutisch relevante Informationen zu vermitteln.
Keypoints
-
Die diagnostischen Kriterien spiegeln die Geschichte des Konzepts ADHS wider. Es bedarf weiterer Forschung, um allen Betroffenen gerecht zu werden. Insbesondere besteht ein Geschlechter-Bias zuungunsten von Mädchen und Frauen. Ein fluktuierender Verlauf im Kindes- und Jugendalter ist bei der Diagnostik zu berücksichtigen.
-
Bei fachgerechter Anwendung und unter angemessener Kontrolle ist die Stimulanzientherapie sicher, erhöht die Lebensqualität und reduziert die Mortalität.
-
Psychoedukation ist ein wichtiger und für die Betroffenen relevanter Teil der Behandlung. Ebenso sollten Selbsttherapieansätze beachtet werden.
Die Aufmerksamkeits- und Hyperaktivitätsstörung (ADHS) ist eine häufige psychische Störung. Je nach Quelle tritt sie bei Kindern mit einer Prävalenz von 4–8% und bei Erwachsenen mit einer von 2–6% auf. Noch immer bestehen aber diagnostische Unsicherheiten. Die Frage der Medikamentensicherheit wird relevanter und zunehmende Selbsttherapien werfen Fragen auf.
ADHS-Diagnostik
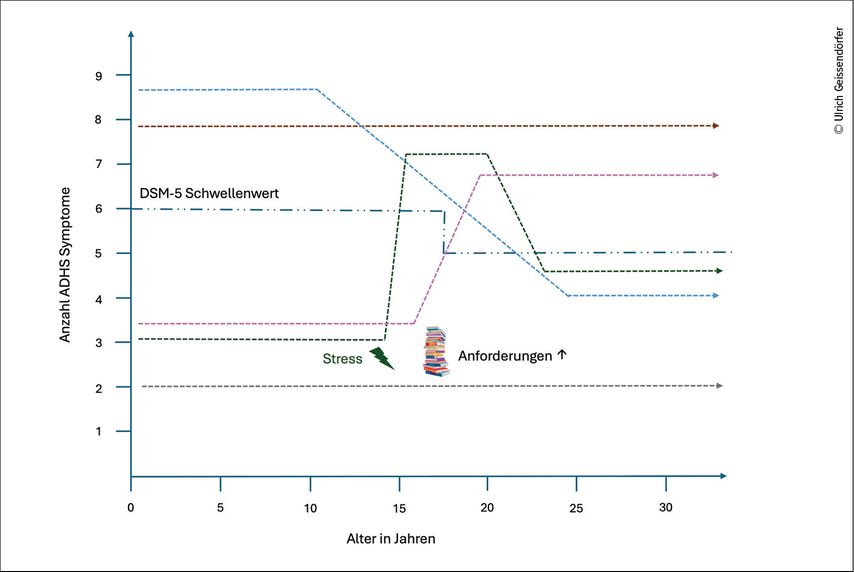
Sofern die Screening-Fragebögen auffällig sind und die Symptomatik typisch ist, kann die Diagnose rasch gestellt werden. Probleme ergeben sich aus der Forderung, die Symptomatik müsse die ganze Kindheit über nachzuvollziehen sein oder über den eingeschränkten Zeitraum der Fragebögen, typischerweise das 8.–10. Lebensjahr. Eine prospektive Studie, welche eine grosse Kohorte zu acht Zeitpunkten im Abstand von jeweils zwei Jahren untersuchte, zeigte, dass bei 60% der ADHS-Betroffenen der Verlauf fluktuierend war.1 Die Diagnosestellung ist dementsprechend abhängig vom Untersuchungszeitpunkt (Abb. 1). Dies zu berücksichtigen, kann die Diagnosestellung erleichtern.
Abb. 1: ADHS als komplexer Phänotyp bei fluktuierender Symptomatik. Je nach Untersuchungszeitpunkt kann die Diagnose gestellt oder nicht gestellt werden1
ADHS bei Mädchen
Eine dänischen Studie zeigte, dass Mädchen im Schnitt zehn Jahre später diagnostiziert werden als Jungen.2 Hintergrund ist eine geschlechtsspezifisch unterschiedliche Ausprägung, insbesondere der Hyperaktivität. Mädchen sind eher inattentiv, haben mehr Emotionsschwankungen und die Hyperaktivität äussert sich v.a. in geistiger Hyperaktivität, wie sie für das Erwachsenenalter typisch ist, einem gesteigerten Redefluss sowie auffallend ängstlichem Verhalten. Dies führt im öffentlichen Raum dazu, dass die betroffenen Mädchen sehr angepasst und leistungsorientiert sind, nicht unangenehm auffallen und dementsprechend die Diagnose nicht gestellt wird.3
Wichtig ist hier zu erfragen, wie das Verhalten im vertrauten Umfeld ist/war, zum Beispiel im Freundinnenkreis oder zu Hause. Dort kann oftmals das temperamentvolle oppositionelle Verhalten, welches Jungs in der Schule zeigen, nachvollzogen werden und so die Diagnosestellung ermöglichen.
Psychoedukation
Da die ADHS zeitlebens besteht, ist den Betroffenen oftmals nicht bewusst, wie viele Lebensbereiche beeinflusst werden. Die Psychoedukation ist daher ein wichtiges Element der Behandlung.
Teil der Psychoedukation ist die rechtliche Aufklärung, welche für die Betreffenden von hoher Relevanz ist. Stimulanzien fallen unter das Betäubungsmittelgesetz und eine Aufklärung über die juristischen Konsequenzen, insbesondere bei Auslandsreisen, ist notwendig. Auch gilt es, die Limitationen zu beachten und die Patient:innen entsprechend aufzuklären. Die Möglichkeit eines Nachteilsausgleichs für die Schule, die Berufsschule und das Studium ist nur einem Teil der Betroffenen bekannt und sollte ebenfalls aktiv angesprochen werden.
In der Schweiz sind die Auswirkungen auf die Militärdiensttauglichkeit relevant. Sofern der Betroffene seit mindestens einem Jahr ohne Medikation und ohne militärdienstrelevante Symptomatik ist, kann uneingeschränkt Militärdienst geleistet werden. ADHS-Betroffene, die mit einer Medikation im alltäglichen Leben beschwerdefrei funktionieren, sind militärdiensttauglich mit Einschränkungen, d.h., sie sind schiessuntauglich und erhalten keine Fahrerfunktion. Sofern auch unter Medikation eine relevante Restsymptomatik besteht, ist die Militärdiensttauglichkeit nicht gegeben.4
Medikamentöse Therapie der ADHS
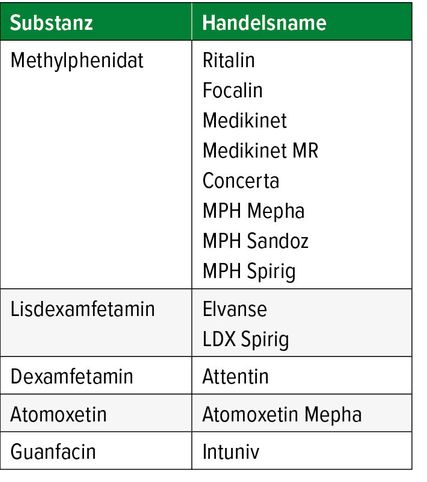
In der Pharmakotherapie der ADHS hat Methylphenidat (MPH) einen hohen Stellenwert und es sind verschiedene Präparate auf dem Markt. Am bekanntesten ist Ritalin, welches ab dem 6. Oktober 1954 eingeführt wurde. Als weitere Substanzen stehen Dexamfetamin und als Prodrug Lisdexamfetamin (LDX) zur Verfügung. Schliesslich kann noch mit Atomoxetin (ATX) oder Guanfacin behandelt werden (Tab. 1).
Im Allgemeinen erfolgt zunächst eine Einstellung auf Methylphenidat. Es hat sich bewährt, mit MPH 2,5mg zu beginnen. Diese homöopathische Dosis kann vorbestehende Ängste oder Vorbehalte reduzieren. Ausserdem gibt es eine kleine Zahl von Patient:innen, welche mit 2,5 oder 5mg Methylphenidat bereits ausreichend behandelt und bei höheren Dosierungen überdosiert sind. Danach wird die tägliche Dosis nach Verträglichkeit schrittweise gesteigert, entweder bis zur Grenze der Verträglichkeit oder bis eine zusätzliche Dosissteigerung keinen weiteren Effekt bringt. Schliesslich gilt es, die Wirkdauer so einzustellen, dass in allen für die Betreffenden relevanten Situationen eine ausreichende Wirkung besteht. Somit kann eine mehrfache Einnahme eines Präparates notwendig sein.
Wirkbeurteilung – eine Herausforderung
Die Beurteilung der Wirkung kann anhand zweier Kategorien erfolgen. Zum einen subjektiv spürbare Veränderungen wie die immer wieder beschriebene Beruhigung oder Entspannung sowie die Klarheit im Kopf ohne drängende Gedanken und die teilweise deutlich spürbare Verbesserung der Aufmerksamkeit, bei welcher externe Störungen in den Hintergrund treten oder gar nicht mehr wahrgenommen werden. Andererseits gibt es beschreibbare Veränderungen, welche nicht mit einem subjektiven Erleben einhergehen. Gemeint sind hier Verbesserungen auf funktionaler Ebene sowie der Wegfall unangenehmer Reaktionen. Beispiele sind das Angehen und vollständige Erledigen von Aufgaben ohne vorherige Prokrastination, eine geringere Irritierbarkeit durch externe Störungen mit angemessenem Abgrenzungsverhalten statt Temperamentausbrüchen und schliesslich eine stabilere Stimmungslage. Hierzu können im Rahmen der Abklärung solche funktionalen Probleme gesammelt und bei Wirkungsbeurteilung herangezogen werden.
Medikamentensicherheit und Nebenwirkungsmanagement
Seit Jahrzehnten wird MPH zur Therapie der ADHS eingesetzt. Früher wurde die Medikation mit Erreichen des Erwachsenenalters sistiert. Immer mehr Erwachsene werden behandelt und es ist davon auszugehen, dass zunehmend auch lebenslange Behandlungen durchgeführt werden. Die Frage, ob dies auf Dauer «gesund» ist, wird von Betroffenen immer wieder gestellt.
Eine schwedische Kohortenstudie zeigte, dass die ADHS selbst ein Risikofaktor für kardiovaskuläre Erkrankungen darstellt. Das Risiko, eine Hypertonie, einen Myokardinfarkt oder eine zerebrovaskuläre Erkrankung zu entwickeln, ist für ADHS-Betroffene doppelt so hoch.5 In der Langzeitbehandlung über 13 Jahre zeigte sich zusätzlich ein kumulatives Risiko bezüglich kardiovaskulärer Erkrankungen, sofern die Tagesdosis 1,5-fach oder mehr über der zulässigen Dosierung liegt. Bei üblichen Dosierungen wird eine statistisch signifikante Erhöhung des systolischen Blutdrucks von 3,8mmHg tagsüber gemessen,6 der nächtliche Blutdruckwert ist nicht erhöht.7 Die Gesamtgesundheit ist unter Stimmulanzientherapie besser, insbesondere ist die Mortalität reduziert.8 Regelmässige Kontrollen, insbesondere des Blutdrucks, sind notwendig, da es individuell durchaus zu klinisch relevanten Blutdruckerhöhungen kommen kann. Diese bedürfen dann einer antihypertensiven Therapie, die Stimulanzientherapie sollte aber weitergeführt werden.
Pharmakotherapie der ADHS bei Frauen
Wie Mädchen, so werden auch Frauen im Schnitt später als Männer diagnostiziert, gemäss einer schwedischen Studie etwa vier Jahre.9 Bei der Pharmakotherapie der betroffenen Frauen sollte berücksichtigt werden, dass Frauen Methylphenidat schneller metabolisieren als Männer.10 Dies kann bedeuten, dass Frauen tendenziell höhere Dosierungen benötigen bzw. eine tägliche Mehrfacheinnahme notwendig ist.
Es ist schon lange bekannt, dass die weiblichen Geschlechtshormone Einfluss auf den Verlauf psychischer Störungen haben. Bei wenigstens 30–40% der betroffenen Frauen kann die Ausprägung der ADHS-Symptome im Laufe des Menstruationszyklus schwanken, mit einer stärkeren Ausprägung in der zweiten Hälfte des Zyklus.11,12 In diesem Fall wird vorgeschlagen, die medikamentöse Einstellung in der zweiten Hälfte des Zyklus durchzuführen. Ebenso gibt es Einzelfallbeschreibungen, dass die MPH-Dosis im Laufe des Zyklus angepasst werden musste. Klare evidenzbasierte Empfehlungen sind noch nicht möglich. Es hat sich bewährt, die Patientinnen darauf anzusprechen, ob ihnen in der Vergangenheit bereits solche Schwankungen aufgefallen sind. Um im weiteren Verlauf die Medikation optimieren zu können, ist ein Protokoll notwendig. Der Einfluss der Perimenopause und Menopause auf den Verlauf der ADHS bei Frauen ist für die Betreffenden sehr bedeutsam, aber weitgehend unerforscht. Hier ist die interdisziplinäre Zusammenarbeit mit den behandelnden Gynäkolog:innen notwendig.
Psychotherapie
Aufgrund der genetischen Ätiologie der ADHS sind psychotherapeutische Therapien nicht kurativ und können die Symptomatik nicht dauerhaft reduzieren. Im Sinne einer funktionalen Bewältigung der mit der ADHS verbundenen Herausforderungen sind psychotherapeutische Interventionen durchaus hilfreich. Die Kombination aus Stimulanzientherapie und kognitiver Verhaltenstherapie ist wirksamer als die rein pharmakologische Behandlung.13
Selbsttherapie
In diesem Kontext sei auch die Selbsttherapie erwähnt, welche viele Betroffene mittels Internet, YouTube, TikTok oder anderer sozialer Netzwerke durchführen. Gemäss einer kanadischen Studie waren 52% der beurteilten Videos irreführend, 27% persönliche Erfahrungen und nur 21% hilfreich.14 Dies unterstreicht die Wichtigkeit einer fachlich qualifizierten Psychoedukation und wenn nötig korrigierende Informationen zu geben.
ADHS-Betroffene berichten zunehmend, sich mithilfe von ChatGPT selbst zu strukturieren. Bisher waren diese Ansätze sehr erfolgreich, stellen aber Einzelfallbeispiele dar. Es ist anzunehmen, dass es in Zukunft neue Hilfsangebote mittels KI geben wird, welche neben den bei jeder neuen Technik vorhandenen Gefahren auch spannende neue Möglichkeiten eröffnen werden.
Fazit
In diagnostisch unklaren Fällen ist es hilfreich, den fluktuierenden Verlauf im Kindes- und Jugendalter zu berücksichtigen. Geschlechtsspezifische Besonderheiten sollten in der Diagnostik und Therapie von Mädchen und Frauen berücksichtigt werden. Es hat sich bewährt, bei der Einstellung auf Stimulanzien mit sehr niedrigen Dosierungen zu beginnen und anschliessend die Dosis zu steigern. Um die Wirkung der Medikation zu beurteilen, ist es hilfreich, Verbesserungen der Alltagsfunktionalität zu beachten. Die Pharmakotherapie der ADHS ist effektiv und sicher. Kontrollen sind trotzdem notwendig, insbesondere bei Dosierungen oberhalb der zulässigen Tagesdosis. Eine begleitende Psychotherapie erhöht die Effektivität der Stimulanzientherapie. Psychoedukation stellt einen wichtigen Baustein des Behandlungsplanes dar. Neben der Aufklärung über die Störung selbst und mögliche Auswirkungen auf die Lebensqualität der Betreffenden sind Informationen zu juristischen Aspekten relevant. Schliesslich sind selbsttherapeutische Ansätze der Betroffenen zu beachten.
Literatur:
1 Rohde LA: What is new on ADHD trajectories from childhood to adulthood? ADHD World Congress 2023; Amsterdam 2 Dalsgaard S et al.: Incidence rates and cumulative incidences of the full spectrum of Diagnosed Mental Disorders in Childhood and Adolescence. JAMA Psychiatry 2020; 77(2): 155-64 3 Dalsgaard S: Assessing and treating girls with ADHS. ADHD World Congress 2023; Amsterdam 4 Frey F: Diensttauglichkeit 2008. Schweiz Ärzteztg 2008; 89(37): 1578-83 5 Li L et al.: Attention-deficit/hyperactivity disorder as a risk factor for cardiovascular diseases: a nationwide population-based cohort study. World Psychiatry 2022; 21(3): 452-9 6 Hennissen L et al.: Cardiovascular effects of stimulant and non-stimulant medication for children and adolescents with ADHD: a systematic review and meta-analysis of trials of methylphenidate, amphetamines and atomoxetine. CNS Drugs 2017; 31(3): 199-215 7 Buitelaar JK et al.: Long-term methylphenidate exposure and 24-hours blood pressure and left ventricular mass in adolescents and young adults with attention deficit hyperactivity disorder. Eur Neuropsychopharmacol 2022; 64: 63-71 8 Li L et al.: ADHD pharmacotherapy and mortality in individuals with ADHD. JAMA 2024; 331(10): 850-60 9 Skoglund C et al.: Time after time: failure to identify and support females with ADHD - a Swedish population register study. J Child Psychol Psychiatry 2024; 65(6): 832-44 10 Xiao J et al.: Physiologically-based pharmacokinetic modeling to predict Methylphenidate exposure affected by interplay among Carboxylesterase 1 pharmacogenetics, drug-drug interactions, and sex. J Pharm Sci 2022; 111(9): 2606-13 11 Handy AB et al.: Psychiatric symptoms across the menstrual cycle in adult women: a comprehensive review. Harv Rev Psychiatry 2022; 30(2): 100-17 12 Eng AG et al.: Attention-deficit/hyperactivity disorder and the menstrual cycle: theory and evidence. Horm Behav 2024; 158: 105466 13 Catalá-López F et al.: The pharmacological and non-pharmacological treatment of attention deficit hyperactivity disorder in children and adolescents: a systematic review with network meta-analyses of randomised trials. PloS One 2017; 12(7): e0180355 14 Yeung A et al.: TikTok and attention-deficit/hyperactivity disorder: a cross-sectional study of social media content quality. Can J Psychiatry Rev Can Psychiatr 2022; 67(12): 899-906
Das könnte Sie auch interessieren:
Jahresbericht 2025 – Schweizerische Gesellschaft für Sportpsychiatrie und -psychotherapie (SGSPP)
Die SGSPP stärkte 2025 ihre interprofessionelle Ausrichtung, erweiterte die Mitgliedschaft, förderte Weiterbildung, Forschung und Vernetzung und engagierte sich im Leistungs- wie im ...
Regionale interdisziplinäre Umsetzung des Anordnungsmodells
Vor drei Jahren wurde das Anordnungsmodell für die psychologische Psychotherapie eingeführt. Das Modell sollte die psychische Gesundheitsversorgung in der Schweiz verbessern, wurde ...
Insomnische Störung – vom Symptom zur eigenständigen Diagnose und evidenzbasierten Therapie
Insomnie zählt zu den häufigsten Gesundheitsproblemen im klinischen Alltag. Aktuelle Arbeiten zeigen, dass die chronische insomnische Störung nicht primär durch «Schlaflosigkeit», ...