COPD: Update zu GOLD 2025
Autorin:
Ass. Dr. Iris Mayr
Pneumologie
Ordensklinikum Linz Elisabethinen
E-Mail: iris.mayr@ordensklinikum.at
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die COPD ist eine heterogene Lungenerkrankung mit charakteristischer fixierter Atemwegsobstruktion. Der jährliche Bericht der Global Initiative for Chronic Obstructive Lung Disease (GOLD) für das Jahr 2025 umfasst Aktualisierungen in der Diagnose und Therapie sowie neue Abschnitte über Herz-Kreislauf-Erkrankungen, Klimawandel, Impfempfehlungen und den Beginn der neuen Ära der Biologika-Therapie.
Keypoints
-
Frühzeitige Erkennung und Prävention: Das frühzeitige Erkennen von COPD, auch bei asymptomatischen Patienten mit Risikofaktoren, wird betont.
-
Personalisierte Therapie: Individuelle Behandlungskonzepte mit Berücksichtigung der „treatable traits“ rücken in den Mittelpunkt.
-
Optimierung der Medikation: Verwendung von Kombinationstherapien und die individuelle Anpassung der Therapie auf Basis von Exazerbationen und Symptomen stehen im Vordergrund.
-
COPD und kardiovaskuläre Erkrankungen gehen Hand in Hand.
-
Pulmonale Rehabilitation, Raucherentwöhnung und die Möglichkeit der Lungentransplantation werden verstärkt berücksichtigt.
Früherkennung und Phänotypisierung
Epidemiologisch gesehen ist COPD weltweit die dritthäufigste Todesursache und eine der Hauptursachen für eine erhöhte Morbidität, die mit erheblichen sozioökonomischen Kosten einhergeht.1 Aufgrund der heterogenen Erkrankungsbilder sind uns spätestens seit dem GOLD Report 2024 die beiden Begriffe Prä-COPD („early COPD“) sowie PRISm („preserved ratio impaired spirometry“) bekannt.2 Diese soll Personen mit entsprechenden Symptomen und Risikofaktoren (Tabakrauch, Umweltnoxen, Genetik etc.), die jedoch vorerst keine Atemflusslimitation in der Spirometrie aufweisen, identifizieren.3
Studien zeigten bereits, dass Patienten mit PRISm eine erhöhte Prävalenz für kardiovaskuläre Erkrankungen haben und bereits entzündliche Veränderungen der peripheren Atemwege („small airways disease“) vorliegen.2 Zudem sind spezifische individuelle Eigenschaften zu identifizieren, um die jeweiligen „treatable traits“ wie Phänotypen, Biomarker und CT-Charakteristika wie Hyperinflation4 und „mucus plugging“5 für die Behandlung nutzen zu können.
Klimawandel
Zur aktuellen Thematik des Klimawandels wurde ein neuer Abschnitt in den GOLD Report aufgenommen. Dieser untersucht die Auswirkungen von extremen Wetterbedingungen und Luftverschmutzung, welche die Häufigkeit und Dauer von COPD-Exazerbationen und einhergehenden Hospitalisierungen beeinflussen. Einerseits werden optimale Schlaftemperaturen (über 18°C in Kälteperioden und unter 24°C während Hitzewellen) vorgeschlagen.3 Andererseits werden die Auswirkungen von Luftschadstoffen beleuchtet, welche eine bronchiale Hyperreaktivität und vermehrten Husten und Auswurf bedingt.6
Impfungen
GOLD empfiehlt, dass Patienten mit COPD alle empfohlenen Impfungen laut Impfplan erhalten. Neben der Pneumokokken-Impfung sind die jährliche Influenza-Impfung, Herpes-zoster-Impfung, Covid-19-Impfung (basierend auf nationalen Empfehlungen) sowie die RSV- und TdaP-Impfung (Tetanus, Diphtherie, Pertussis) empfohlen.1
COPD und das kardiovaskuläre Risiko
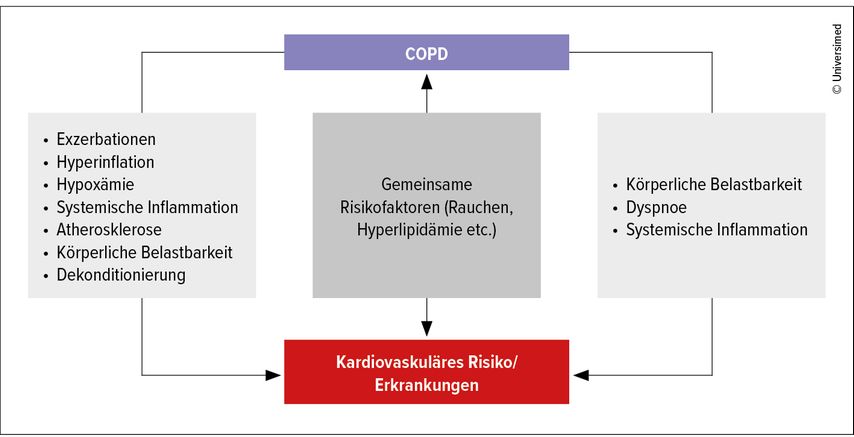
Während und nach einer akuten Exazerbation haben die Patienten ein bis zu 20-fach höheres Risiko für ein schweres kardiovaskuläres Ereignis (CVD). Herzinsuffzienz ist das führende Ereignis, gefolgt vom akuten Koronarsyndrom und zerebralen Ischämien und Arrhythmien.7 Es wird empfohlen, die entsprechenden Laborparameter wie Troponin und NT-pro-BNP regelmäßig und besonders im Rahmen einer akuten Exazerbation (AECOPD) zu evaluieren und im Verlauf zu kontrollieren.3 Denn auch bei Patienten mit stabiler COPD, die lediglich eine leichte bis mittelgradige Atemwegsobstruktion aufweisen, treten Herz-Kreislauf-Erkrankungen vermehrt auf (Abb. 1).8
Abb. 1: Mögliche Zusammenhänge zwischen COPD und kardiovaskulärem Risiko (modifiziert nach Rabe KF et al. 2018)16
Pulmonale Hypertonie (PH)
Der aktualisierte GOLD Report widmet der pulmonalen Hypertonie (PH) bei COPD, definiert als mittlerer pulmonalarterieller Druck (mPAP) >20mmHg, erstmals einen eigenen Abschnitt.3 Unterschieden werden fünf PH-Gruppen, welche einen interdisziplinären Behandlungsansatz und die Zusammenarbeit mit einem PH-Zentrum erfordern. Im Vordergrund steht die Identifizierung behandelbarer Merkmale wie z.B die CTEPH (chronische thromboembolische pulmonale Hypertonie).9 Eine milde PH ist bei COPD-Patienten häufig, ca. 25 bis 30% aller COPD-Patienten weisen einen erhöhten mPAP-Wert auf. Die meisten dieser Patienten werden als „Gruppe 3 PH“ oder „Gruppe 2 PH“ klassifiziert, wenn eine relevante Linksherz-Erkrankung vorliegt.
Ein weiterer Anteil von COPD-Patienten entwickelt eine schwere PH, die als pulmonaler Gefäßwiderstand (PVR) von >5 WU („wood units“) definiert wird. Die Leitlinien der European Society of Cardiology/European Respiratory Society von 2022 geben einen guten Überblick über aktuelle Therapieoptionen.10
Therapieoptionen nach Exazerbationen
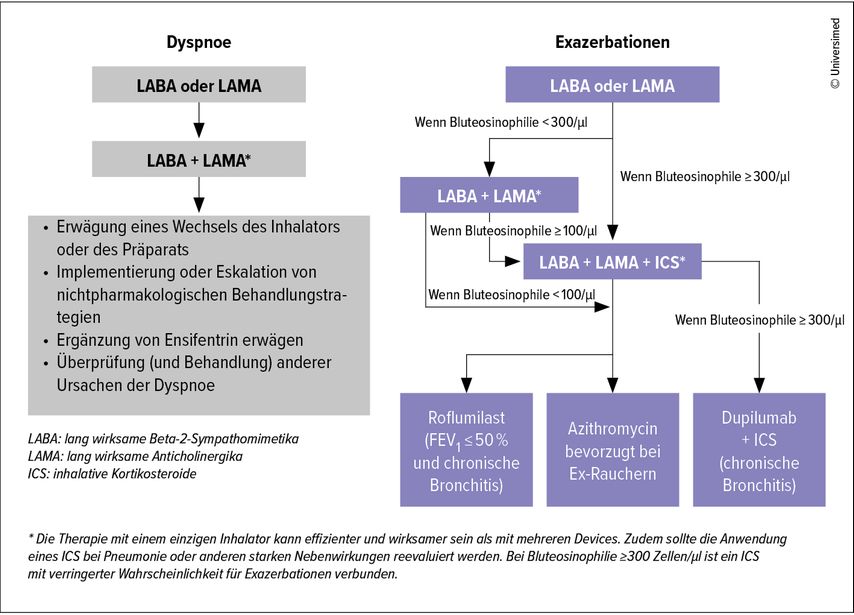
Im Rahmen der initialen Behandlung mit lang wirksamen Anticholinergika (LAMA) und lang wirksamen β2-Sympathomimetika (LABA) können die Eosinophilenzahl im Blut sowie die Exazerbationsrate den Therapieweg beeinflussen. Bei Anwendung eines inhalativen Kortikosteroids (ICS) wird die Triple-Therapie (ICS/LABA/LAMA) der dualen ICS/LABA-Therapie vorgezogen.3
Bei Patienten, die nach einer Behandlung mit lang wirksamen Beta-2-Agonisten (LABA) und lang wirksamen Muskarin-Antagonisten (LAMA) plus ICS weiterhin Exazerbationen aufweisen, empfiehlt GOLD, Dupilumab in Betracht zu ziehen (Abb. 2). Dies jedoch nur, wenn eine Eosinophilenzahl im Blut von ≥ 300 Zellen/μl nachgewiesen werden kann und Symptome einer chronischen Bronchitis vorliegen. Azithromycin kann bei Patienten, die derzeit nicht rauchen, in Betracht gezogen werden.11 Denn es konnte gezeigt werden, dass Makrolide antiinflammatorische und immunmodulatorische Wirkungen aufweisen und dadurch die Exazerbationshäufigkeit reduzieren.
Abb. 2: Anwendung von Dupilumab und Ensifentrin im Therapiepfad (modifiziert nach GOLD Report 2025)3
Roflumilast (ein PDE-4-Inhibitor) kann bei Patienten mit einem FEV1-Wert von weniger als 50%, chronischen Bronchitis-Symptomen und einer Vorgeschichte von schweren Exazerbationen verabreicht werden. Zu den häufigen Nebenwirkungen von Roflumilast gehören unter anderem Diarrhö und Gewichtsverlust, weshalb die Anwendung bei kachektischen Patienten hinterfragt werden sollte.
Ein weiteres Update des GOLD 2025 Report betrifft die Erweiterung der Behandlungsmöglichkeiten um Ensifentrin (Abb. 2) und Biologika.3 Ensifentrin zeigt als inhalativer Inhibitor der Phosphodiesterasen 3 und 4 (PDE3, PDE4) eine entzündungshemmende und bronchienerweiternde Wirkung. In Phase-III-Studien wurde berichtet, dass Ensifentrin zu einer signifikanten Verbesserung der Lungenfunktion und der Dyspnoe führt.12
Biologika
Dupilumab blockiert als humaner monoklonaler Antikörper die α-Untereinheit des IL-4-Rezeptors und hemmt somit die Signalkaskade für Interleukin-4 und Interleukin-13.13 Eine Erweiterung um Dupilumab kann wie bereits erwähnt bei Patienten mit einer Vorgeschichte von Exazerbationen trotz Behandlung und einer Eosinophilenzahl von ≥ 300 Zellen/μl im Blut angedacht werden. Bereits zwei Phase-III-Studien (BOREAS und NOTUS Study) konnten die Wirksamkeit durch einen Anstieg der FEV1 sowie einer verringerten Exazerbationsrate aufzeigen.13,14
In der ABRA(„acute exacerbations treated with benralizumab“)-Studie wurde die Wirksamkeit von Benralizumab, einem monoklonalen Antikörper, der an den Interleukin-5-Rezeptor bindet, untersucht. Im Rahmen einer eosinophilen Exazerbation konnte eine einmalige subkutane Injektion mit Benralizumab +/– oralem Kortikosteroid (OCS) im Vergleich zur Anwendung mit OCS alleine die Häufigkeiten von Exazerbationen reduzieren sowie die Lungenfunktion verbessern.15
Literatur:
1 Gutiérrez Villegas C et al.: Cost analysis of chronic obstructive pulmonary disease (COPD): a systematic review. Health Econ Rev 2021; 11(1): 31 2 Alabi FO et al.: The heterogeneity of COPD patients in a community-based practice and the inadequacy of the Global Initiative for Chronic Obstructive Lung Disease criteria: a real-world experience. Chronic Obstr Pulm Dis 2021; 8(3): 396-407 3 Global Initiative for Chronic Obstructive Lung Disease (GOLD): Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (2025 Report). https://goldcopd.org/2025-gold-report/ ; zuletzt aufgerufen am 25.3.2025 4 Wijnant SRA et al.: Trajectory and mortality of preserved ratio impaired spirometry: the Rotterdam Study. Eur Respir J 2020; 55(1): 1901217 5 Diaz AA et al.: Airway-occluding mucus plugs and mortality in patients with chronic obstructive pulmonary disease. JAMA 2023; 329(21): 1832-9 6 Sin DD et al.: GOLD Scientific Committee. Air pollution and COPD: GOLD 2023 committee report. Eur Respir J 2023; 61(5): 2202469 7 Singh D et al.: Effect of triple therapy on cardiovascular and severe cardiopulmonary events in chronic obstructive pulmonary disease: a post hoc analysis of a randomized, double-blind, phase 3 clinical trial (ETHOS). Am J Respir Crit Care Med 2025; 211(2): 205-14 8 Rogliani P et al.: Advances in understanding of mechanisms related to increased cardiovascular risk in COPD. Expert Rev Respir Med 2021; 15(1): 59-70 9 Pepke-Zaba J et al.: Chronic thromboembolic pulmonary hypertension (CTEPH): results from an international prospective registry. Circulation 2011; 124(18): 1973-81 10 Humbert M et al.: 2022 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Heart J 2022; 43(38): 3618-731. Erratum in: Eur Heart J 2023; 44(15): 1312 11 Albert RK et al.: Azithromycin for prevention of exacerbations of COPD. N Engl J Med 2011; 365(8): 689-98. Erratum in: N Engl J Med 2012; 366(14): 1356 12 Anzueto A et al.: Ensifentrine, a novel phosphodiesterase 3 and 4 inhibitor for the treatment of chronic obstructive pulmonary disease: randomized, double-blind, placebo-controlled, multicenter phase III trials (the ENHANCE trials). Am J Respir Crit Care Med 2023; 208(4): 406-16 13 Bhatt SP et al.: Dupilumab for COPD with blood eosinophil evidence of type 2 inflammation. N Engl J Med 2024; 390(24): 2274-83 14 Bhatt SP et al.: Dupilumab for COPD with blood eosinophil evidence of type 2 inflammation. N Engl J Med 2024; 390(24): 2274-83 15 Ramakrishnan S et al.: Treating eosinophilic exacerbations of asthma and COPD with benralizumab (ABRA): a double-blind, double-dummy, active placebo-controlled randomised trial. Lancet Respir Med 2025; 13(1): 59-68 16 Rabe KF et al.: Cardiovascular disease and COPD: dangerous liaisons? Eur Respir Rev 2018; 27(149): 180057
Das könnte Sie auch interessieren:
Wenig genützte Chance: COPD-Therapie abseits der Medikamente
Neben der medikamentösen Behandlung spielen im Management der COPD nicht-medikamentöse Maßnahmen eine wichtige Rolle. Dies betrifft vor allem die pulmonale Rehabilitation, die ...
Gewebeschädigung: Proteasen bahnen der Allergie den Weg
Warum entwickeln manche Menschen Allergien und andere nicht? Viele Aspekte dieser Frage sind nach wie vor ungeklärt. Auf der klinischen Seite zeigt sich zunehmend, dass die Behandlung ...