Transorale roboterassistierte Chirurgie: Ergebnisse einer retrospektiven Studie
Autoren:
Dr. med. Jonas Fellmann1
PDDr. med. Domenic Gian Vital2
Dr. med. Christian Meerwein1
Dr. med. Grégoire Morand1
PD Dr. med. Martina Broglie Däppen1
Prof. Dr. med. Gerhard Frank Huber3
1 Universitätsspital Zürich
Ohren-, Nasen-, Hals- und Gesichtschirurgie
2 Zentrum für Kopf-Hals-Chirurgie AG
Ärztezentrum Lorze, Cham
3 ORL-Zentrum
Klinik Hirslanden Zürich
E-Mail: jonas.fellmann@usz.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Plattenepithelkarzinome des Oropharynx und des supraglottischen Larynx sind aggressive maligne Erkrankungen, welche mittels Operation, Radiotherapie, Chemotherapie oder Kombinationen hiervon, je nach Tumorstadium und Ausdehnung, behandelt werden.1 Für die chirurgische Resektion gab es bisher die Möglichkeit von offenen Zugängen und der transoralen Laserchirurgie. In den letzten Jahren kam die transorale roboterassistierte Chirurgie («transoral robotic surgery», TORS) als neue Operationsmethode hinzu.2 In der Schweiz gibt es bisher sehr wenige Arbeiten, die sich mit den Resultaten dieser Technik befassen.
Ein Roboter wird zumeist definiert als eine Maschine, die selbstständig Bewegungen ausführen kann. In der Chirurgie wird, bis zum heutigen Zeitpunkt, der Roboter von einem Chirurgen gesteuert. Es handelt sich dementsprechend also um eine «roboterassistierte» Chirurgie.
Ursprünglich stammte die Idee einer roboterassistierten chirurgischen Technik aus der Abdominalchirurgie. Hieraus ergibt sich auch einer der Hauptnachteile im Kopf-Hals-Bereich, nämlich sehr grosse und starre Instrumente, welche bei eingeschränkten Platzverhältnissen limitierend sein können. Somit sind auch die Indikationen, bei denen die Technik angewandt werden kann, eingeschränkt.
Bis in die 1980er-Jahre waren für Tumoren des Oropharynx und des supraglottischen Larynx ausgedehnte transzervikale Zugänge notwendig, meist auch mit Spaltung der Mandibula (Mandibulotomie), was die Operation deutlich länger und aufwendiger machte und mit einer relevanten Morbidität einherging. Später wurde mit der Etablierung von Kaltlichtquellen die endoskopische Chirurgie möglich und somit auch nach transoralen Zugängen zu Läsionen im oberen Aerodigestivtrakt gesucht. Mit der Entwicklung des Lasers eröffneten sich diesbezüglich neue Möglichkeiten. Der Laser stellt heute noch die Methode der Wahl für die Therapie von Läsionen am glottischen Larynx dar. Eine der Limitationen des Lasers ist jedoch, dass eine direkte Sicht zum Tumor vorhanden sein muss. Mit der neuen Technologie der transoralen Roboterchirurgie besteht die Möglichkeit, transoral in Bereiche vorzudringen, da auch sozusagen «um die Ecke» geschaut und gearbeitet werden kann.
In Anbetracht der vielversprechenden Resultate anderer Arbeitsgruppen stellt sich die Frage, ob TORS der konventionellen Chirugie und/oder der primären Radiochemotherapie überlegen ist.1,3
Wir berichten hier über unsere ersten Erfahrungen, diskutieren Methodik, Chancen und Risiken dieser neuen Methode. Wir haben untersucht, ob sie eine machbare und sichere Alternative zu den bereits etablierten konventionellen, meist offenen chirurgischen Methoden sowie zur Laserchirurgie darstellt.
Material und Methoden
Zwischen Juli 2013 und August 2015 (26 Monate) wurden am Universitätsspital Zürich 30 Patienten transoral roboterassistiert operiert. Zur Veranschaulichung dienen die Abbildungen 1–5.
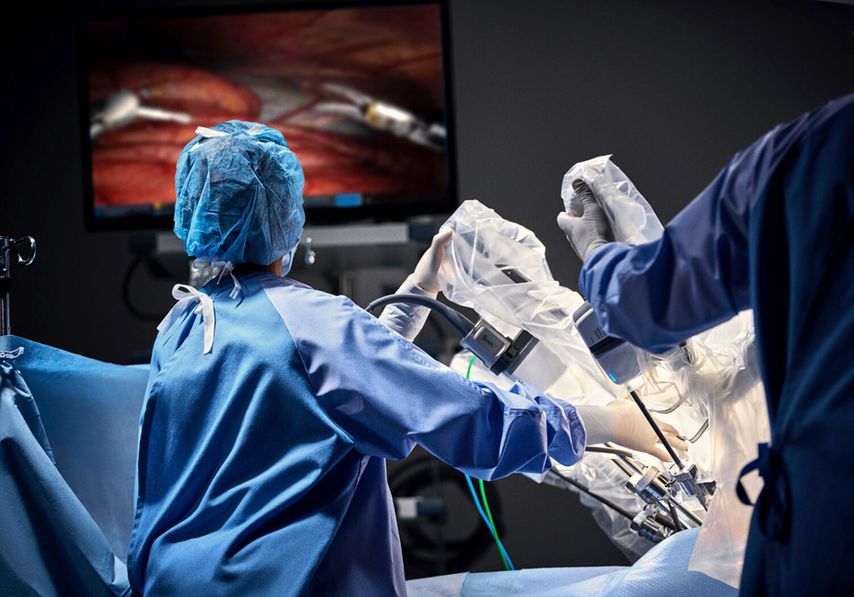
Abb. 1: Blick auf den Assistenten (direkt am Patient und Roboter). Dieser kann die Operation am Bildschirm mitverfolgen und bei Bedarf direkt am Patienten assistieren
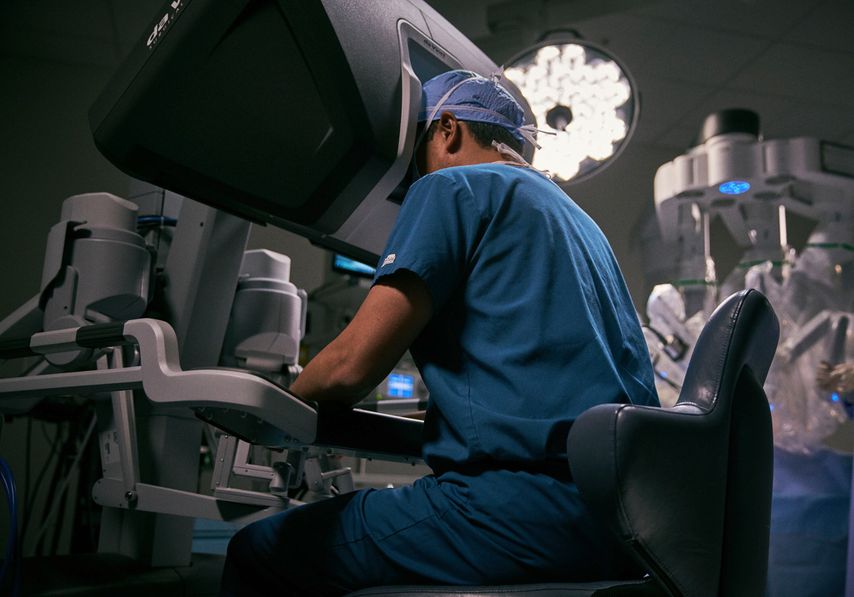
Abb. 2: Der Operateur kann während der Operation ergonomisch arbeiten und hat dennoch eine gute Übersicht
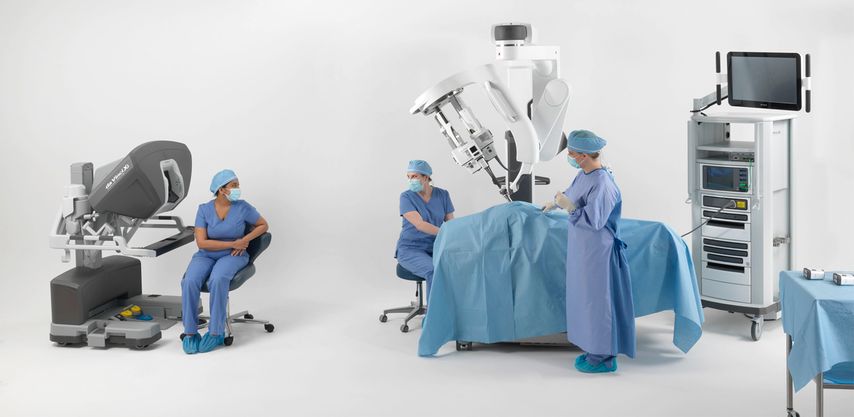
Abb. 3: Links Operateur mit Konsole, rechts Assistent mit Patient, Roboter und Pflegefachperson
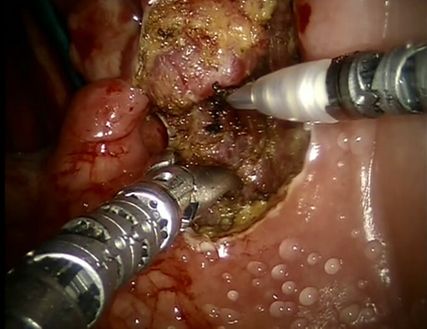
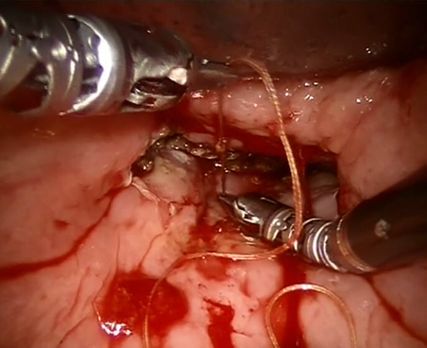
Abb. 4: Sicht des Operateurs in der Konsole: Der Patient liegt auf dem Rücken (oben rechts wäre die Zunge, die mit dem Spatel weggedrückt wird, links im Bild ist lateral). Das Tonsillenkarzinom links (oben mittig) wird mit den beiden Roboterarmen schrittweise vom gesunden Gewebe entfernt
In dieser retrospektiven Untersuchung überprüften wir die transorale roboterassistierte Methode im Hinblick auf Einstellungs- und Operationszeiten sowie perioperative Probleme (Visualisierung, Resektabilität). Zudem analysierten wir im Rahmen der Nachsorge, ob das gewünschte Resultat, wie zum Beispiel die Rezidivfreiheit, den Erwartungen entsprach.
Sämtliche Patienten mit einem Plattenepithelkarzinom wurden vorgängig am interdisziplinären Kopf-Hals-Tumorboard des zertifizierten Tumorzentrums des Universitätsspitals Zürich besprochen. Die transorale roboterassistierte Chirurgie aller Patienten erfolgte mit dem DaVinci Si (Intuitive surgical, USA) in Intubationsnarkose.
Abb. 5: Sicht des Operateurs in der Konsole: Der Patient liegt auf dem Rücken (oben rechts wird die Zunge mit dem Spatel weggedrückt, links im Bild ist lateral). Im Bereich des Zungengrundes wird ein Gefäss umstochen
Das Robotersystem besteht aus zwei Komponenten: den Roboterinstrumenten und dem unterstützenden Assistenten am Patienten und der Konsole, die vom Chirurgen bedient wird. Der eigentliche Roboter, also das Instrument mit den Roboterarmen führt die Kamera und die Instrumente, die >360° gedreht werden können und somit einen grösseren Bewegungsradius haben als laparoskopische Instrumente. Zudem können sie feinere und zitterfreie Bewegungen ausführen. Die Konsole erlaubt dem Chirurgen ein dreidimensionales Sehen und eine Zoomfunktion in einer ergonomischen Arbeitsposition.
Die Einstellung des Situs wurde mit dem Feyh-Kastenbauer Retraktor (Gyrus Medical Inc.,® Maple Grove, MN, USA) sichergestellt. Die zwei Arme wurden von einem erfahrenen Kopf-Hals-Chirurgen (Prof. Huber, Letztautor) bedient, unterstützt von einem Assistenten direkt am Patienten. Dieser hatte einen externen Sauger, einen monopolaren Saugkoagulator und Gefäss-Clips zur Verfügung. Dieser kann den Situs wenn nötig besser exponieren, palpieren sowie eine gezielte Blutstillung durchführen.
Die Daten wurden retrospektiv aus der Krankengeschichte erhoben. Postoperativ wurden sämtliche Patienten im Rahmen der regulären Nachsorge an unserer Klinik nachkontrolliert. Patienten mit einem Plattenepithelkarzinom im ersten Jahr alle 2Monate, im zweiten alle 3 Monate und im 3.–5. Jahr alle 6 Monate.
Die Auswertung der Daten erfolgte mithilfe der deskriptiven Statistik von SPSS® Statistics 24 (IBM© Armonk, USA).
Resultate
Die erste transorale roboterassistierte Operation am Universitätsspital Zürich wurde am 19. Juli 2013 erfolgreich durchgeführt. In den folgenden rund zwei Jahren kam die Technik insgesamt 30-mal zum Einsatz.
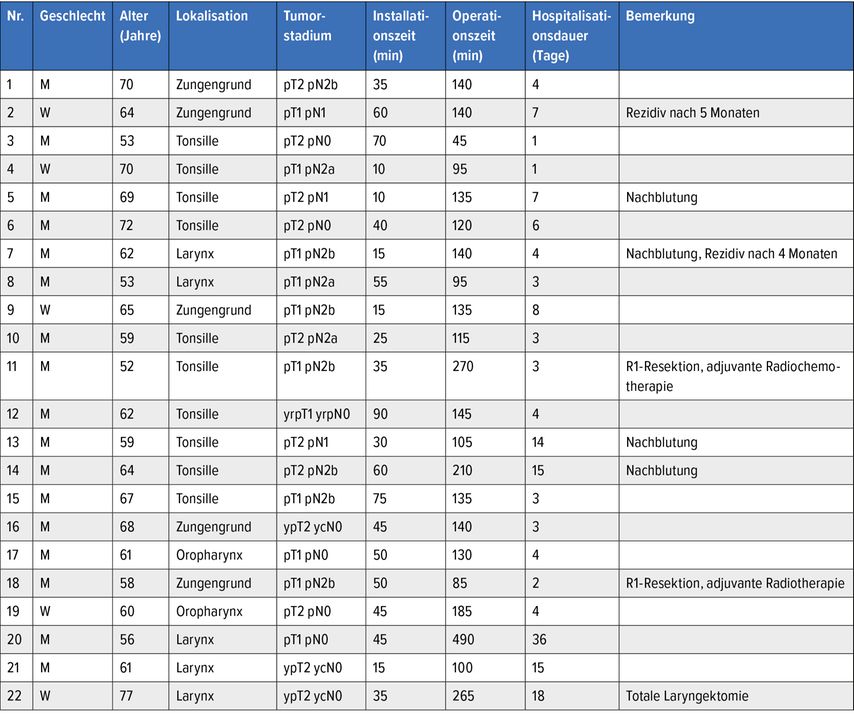
Hierbei können zwei Gruppen von Patienten unterschieden werden: Gruppe 1 beinhaltet 24 Patienten, bei denen ein Karzinom oder ein benigner Tumor entfernt wurde. Tabelle 1 gibt einen Überblick über die 22 Patienten, bei denen ein Plattenepithelkarzinom entfernt wurde. Bei zwei weiteren Patienten erfolgte eine diagnostische Entfernung einer letztlich gutartigen Läsion.
Tab. 1: Übersicht über Patienten mit einer roboterassistierten Entfernung eines Karzinoms (Tumorstadium gemäss 7. Auflage nach Union internationale contre le cancer, UICC)
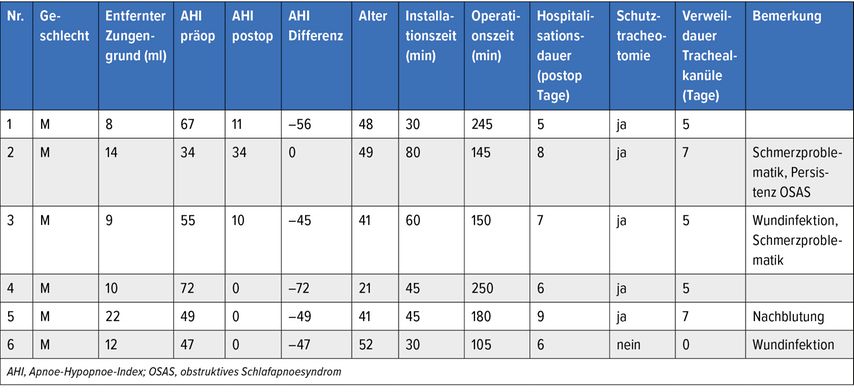
Gruppe 2 bestand aus sechs Patienten, bei denen mit einer Zungengrundreduktionsplastik ein obstruktives Schlafapnoesyndrom behandelt wurde. Diese sind in der Tabelle 2 erfasst.
Tab. 2: Übersicht über Patienten mit einer roboterassistierten Entfernung des Zungengrunds aufgrund eines Schlafapnoesyndroms
In der Gruppe 1 waren die häufigsten Lokalisationen des Plattenepithelkarzinoms im Oropharynx (17, Fälle: Tonsille > Zungengrund > Hinter-/Seitenwand). Die übrigen 5 Plattenepithelkarzinome waren im Bereich des supraglottischen Larynx zu finden. Sämtliche Karzinome waren Frühkategorien (T1 oder T2). Der Halslymphknotenstatus war klinisch N0 bis N2b.
Das mediane Alter bei Diagnosestellung von Plattenepithelkarzinomen lag bei 63 Jahren (Minimum 52, Maximum 77). Bei der Gruppe der Patienten, bei denen eine benigne Raumforderung resp. ein Teil des Zungengrundes entfernt wurde, lag das mediane Alter bei 36 Jahren (Minimum 18, Maximum 52).
Die Zeit von der Einfahrt in den Saal des intubierten Patienten bis zum eigentlichen Operationsbeginn lag über alle Patienten gesehen im Median bei 41 Minuten (Minimum 10, Maximum 80 Minuten), ohne signifikante Verkürzung im Laufe der Zeit.
Sämtliche Tumoren konnten gut eingestellt, visualisiert und reseziert werden. Eine Konversion zur mikroskopischen Laserchirurgie oder zu offenen Verfahren war in keinem der Fälle notwendig.
Intraoperativ zeigten sich Probleme bei drei Patienten (10%): Bei einem Patienten gab es ein technisches Problem mit einem Instrument, welches rasch behoben werden konnte. Bei einem Patienten konnte der Tumor klinisch nicht sicher abgegrenzt werden, was in einer R1-Resektion resultierte. Bei einem Patienten ergab sich sowohl ein technisches Problem als auch, dass der Tumor mikroskopisch ausgedehnter war als im präoperativen makroskopischen Assessment und der Bildgebung zu vermuten war, dies resultierte ebenfalls in einer R1-Resektion. Beide R1-Resektionen waren im Verlauf der Nachsorge (3 resp. 5 Jahre) nach der (bei Lymphknotenmetastasen ohnehin indizierten) postoperativen Radiotherapie tumorfrei.
Die mediane Operationszeit über alle Patienten gesehen betrug 155 Minuten (Minimum 45, Maximum 270), wobei die Hälfte zwischen 104 und 181 Minuten lag. Ein Teil davon war durch Wartezeiten auf die Schnellschnittresultate bedingt. Bei einem Patienten wurde die Operationszeit mit total 490 Minuten erfasst, wobei ein kombinierter Eingriff mit Nachresektion und Neck Dissection durchgeführt wurde.
In 8 Fällen (27%) war eine geplante Tracheotomie zum Schutz der Atemwege notwendig (Nachblutungsrisiko bei potenziell tiefliegender, transoral nicht ohne Weiteres beherrschbarer Blutungsquelle). Diese Patienten wurden bereits vorgängig entsprechend identifiziert und aufgeklärt. Bei einer Patientin wurde eine geplante Laryngektomie mit permanentem Tracheostoma durchgeführt. In 6 der übrigen 7 Fälle konnte die Kanüle innerhalb von 7 Tagen entfernt werden. In einem Fall musste die Kanüle 32 Tage postoperativ verbleiben; bei diesem Patienten kam es postoperativ zu einem intubationspflichtigen und intensivmedizinisch behandlungsbedürftigen Delir.
Im postoperativen Verlauf benötigten 13 der total 30 Patienten (43%) eine intensivierte Schmerztherapie (im Sinne von Opiaten und teilweise einer patientenkontrollierten Schmerzpumpe). Bei 6 von 30 Patienten (20%) war ein antibiotikapflichtiger Wundinfekt hierfür mitverantwortlich.
In 5 Fällen (17%) kam es zu einer Nachblutung, wobei bei 2 Fällen (7%) eine Blutstillung in Narkose notwendig war (3. bzw. 5. postoperativer Tag) und 3 Blutungen selbstlimitierend waren. Zwei Patienten (7%) beklagten postoperativ eine so starke schmerzbedinge Schluckunfähigkeit, dass vorübergehend eine nasogastrale Sonde, bzw. eine PEG-Sonde eingelegt werden musste. Bei den übrigen Patienten konnte ein schrittweiser peroraler Nahrungsaufbau ab dem ersten postoperativen Tag erfolgen.
Die mediane Hospitalisation postoperativ betrug über alle Patienten gesehen 7 Tage (Minimum 1, Maximum 36), wobei die Hälfte zwischen dem dritten und achten postoperativen Tag entlassen wurde.
Bei 11 von 22 Patienten (50%) mit einem Plattenepithelkarzinom konnte auf eine adjuvante Therapie im Sinne einer Radiotherapie oder Radiochemotherapie verzichtet werden. Bei allen Patienten, wo das interdisziplinäre Kopf-Hals-Tumorboard eine entsprechende Empfehlung aussprach, konnte die entsprechende adjuvante Therapie erfolgen.
Bei 2 von 22 Patienten (9%) mit Plattenepithelkarzinom kam es zu einem Rezidiv innerhalb des Nachbeobachtungszeitraumes von mindestens 19 Monaten (durchschnittlicher Nachbeobachtungszeitraum in der Gruppe mit Plattenepithelkarzinom: 37 Monate).
Diskussion
Diese Arbeit zeigt unsere ersten Erfahrungen mit der transoralen roboterassistierten Chirurgie: Der Hauptvorteil im Vergleich zur transoralen Laserchirurgie besteht in einer hervorragenden Übersicht und dem Einsatz gebogener Instrumente mit hyperphysiologischer Beweglichkeit. Dies bietet die Möglichkeit der Zugänglichkeit und einen 3D-Überblick der Strukturen des Oropharynx, insbesondere des Zungengrundes, des oberen Hypopharynx und des supraglottischen Larynx. Wenn diese Strukturen bisher mit den starren Instrumenten der Laserchirurgie teilweise nicht ausreichend visualisiert werden konnten, war als Alternative nur ein offener Zugang mit lateraler Pharyngotomie möglich, teilweise mit einer Unterkieferspaltung, welche mit einer höheren Morbidität vergesellschaftet ist.
Abgesehen von zwei technischen Problemen und zwei R1-Resektionen ergaben sich keine intraoperativen Schwierigkeiten. Insbesondere im Bereich im Bereich des Zungengrunds und des Oropharynx zeigten sich eine gute Zugänglichkeit und erfreuliche postoperative Resultate.
Postoperativ zeigten sich keine gravierenden Komplikationen. Die Dekanülierung konnte in allen ausser einem Fall innerhalb von 7 Tagen erfolgen. Initial wurde die Indikation zur Tracheotomie grosszügig gestellt, insbesondere bei Zungengrundresektionen. Im Verlauf konnte zunehmend hierauf verzichtet werden. Eine intensivierte Schmerztherapie ist insbesondere bei Patienten mit Resektionen im Bereich der Tonsillen und des Zungengrundes fast immer notwendig. Hierfür scheint die Resektionstechnik gemäss unseren Zahlen keine Rolle zu spielen. Erfreulicherweise konnte bei fast allen Patienten unter suffizienter Analgesie ein schrittweiser peroraler Nahrungsaufbau ab dem ersten postoperativen Tag begonnen werden. Eine Rate von 20% antibiotikapflichtigen, oberflächlichen Wundinfektionen entspricht bei Operationen des oberen Aerodigestivtraktes ebenso den Zahlen der gängigen Literatur.6
Nachblutungen sind häufige und gefürchtete Komplikationen bei Resektionen im oberen Aerodigestivtrakt. Im Vergleich zu anderen publizierten Arbeiten liegt die Nachblutungsrate bei unserer Kohorte im unteren Normbereich.7,8
Die intraoperativen Probleme betrafen einerseits das Instrumentarium, was bei der Etablierung einer neuen Methode den Erwartungen entsprach. Andererseits war aufgrund von anatomischen Gegebenheiten wie Trimus, reduzierter Halsreklination, Prognathie etc. die ausreichende Visualisierung teilweise eine Herausforderung, worin sowohl die Chance als auch die Limitation dieser Technik besteht. Es ist sehr wichtig, bei der routinemässig vorgängig durchgeführten Panendoskopie zu evaluieren, ob eine ausreichende Visualisierung möglich ist. Beispielsweise sind Patienten mit einer deutlich eingeschränkten Mundöffnung für TORS ungeeignet. Wir empfehlen somit, den Retraktor bereits während der Panendoskopie zur Visualisierung des Operationsfeldes anzubringen.
Die TORS stellt unserer Ansicht nach eine sichere und sinnvolle Ergänzung zu den etablierten chirurgischen Methoden dar.
Die Rate von 91% R0-Resektionen entspricht den Erwartungen und konventionellen Methoden.4,5
Bei allen chirurgischen Eingriffen liegt die erste Herausforderung in der korrekten Indikationsstellung respektive der Selektion der für diese Technik geeigneten Patienten. Gemäss der aktuellen Literatur eignet sich die TORS vor allem für Tumorresektionen im Bereich des Oropharynx und der supraglottischen Region.5 Andererseits ist auch die Anwendung zur Zungengrundresektion als eine der Therapiemöglichkeiten des obstruktiven Schlafapnoesyndroms (OSAS) beschrieben.9
Ein grosser Vorteil der Methode ist die «En bloc»-Entfernung eines Resektates (Halsted-Prinzip), zum Beispiel im Gegensatz zur Laserchirurgie von grossen Tumoren, wo der Tumor in mehreren Stücken exzidiert wird (Steiner-Methode). Die Zahlen unserer Pilotstudie belegen eine gute onkologische Kontrolle, im Sinne einer hohen Rezidivfreiheit.
Als limitierend wird oft das fehlende haptische Feedback benannt, dieses kann jedoch teilweise durch den Assistenten, der direkt am Patienten sitzt, kompensiert werden. Der Operateur hingegen kann an der Elastizität des Gewebes nur visuell abschätzen, ob es sich eher um Tumor- oder anderes Gewebe handelt (weiches Binde- oder Fettgewebe vs. rigides oder bröckeliges Tumorgewebe).
Fazit
Als Schlussfolgerung können wir sagen, dass dies die erste Studie in der Deutschschweiz ist, die eine grössere Zahl an Patienten beschreibt, die mittels TORS operiert wurden. Wir konnten zeigen, dass mit der TORS sowohl bei benignen als auch bei malignen Erkrankungen das gewünschte Operationsziel in den allermeisten Fällen mit seltenen Komplikationen erreicht werden konnte. Damit bietet die transorale roboterassistierte Chirurgie eine sichere Ergänzung zur Chirurgie des Zungengrundes und für die Resektion von Tumoren im Oropharynx und supraglottischen Larynx bis hin zur Möglichkeit einer transoralen totalen Laryngektomie.
Wir gehen davon aus, dass in Zukunft weiterentwickelte Methoden wie zum Beispiel die Anwendung von flexiblen Roboterarmen (Single-Port-System) die Technik verfeinern und die Anwendungsbereiche insbesondere für den Hypopharynx und Endolarynx erweitern werden.
Literatur:
1 Monnier Y, Simon C: S Curr Treat Options Oncol 2015; 16(9): 42 2 Weinstein GS et al.: Laryngoscope 2012; 122(8): 1701-7 3 Moore EJ et al.: Mayo Clin Proc 2012; 87(3): 219-25 4 Kwok P et al.: Head Neck 2010; 32(11): 1479-84 5 de Almeida JR et al.: JAMA Otolaryngol Head Neck Surg 2015; 141(12): 1043-51 6 Ghufoor K et al.: Int J Clin Pract 2000; 54(7): 420-3 7 Hay A et al.: Clin Otolaryngol 2018; 43(2): 638-44 8 Mandal R et al.: Head Neck 2016; 38(Suppl 1): E776-82 9 Vicini C et al.: World J Otorhinolaryngol Head Neck Surg 2017; 3(2): 97-100
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...