Risikofaktoren für die lymphatische Metastasierung
Autor:
Prof. Dr. Volker Fendrich
Klinik für endokrine Chirurgie, Schön Klinik, Hamburg-Eilbek
E-Mail: vfendrich@schoen-kliniken.de
Trotz einer sehr günstigen Prognose kommt es beim papillären Mikrokarzinom der Schilddrüse zu Fällen mit frühzeitiger lymphogener Metastasierung. Die Wahrscheinlichkeit einer Metastasierung ist gering, diese ist aber relevant, dasie das Risiko für das erneute Auftreten des Malignoms erhöht. Indiesem Übersichtsartikel sollen Risikofaktoren für solch eine lymphatische Metastasierung vorgestellt werden.
Keypoints
-
Das papilläre Mikrokarzinom (PTMC) der Schilddrüse hat eine sehr günstige Prognose.
-
In Einzelfällen kann es zur lymphogenen Metastasierung kommen.
-
Ein junges Alter, niedriges Schilddrüsengewicht, hohe TSH-Werte und multifokale PTMC sind Risikofaktoren für eine lymphatische Metastasierung.
Maligne Erkrankungen der Schilddrüse (ICD 10: C73) machen etwa 2% aller Krebserkrankungen in Deutschland aus. Zu den Subtypen gehören gut differenzierte papilläre (PTC) und follikuläre (FTC) sowie gering differenzierte (PDTC) und undifferenzierte (anaplastische) Karzinome (UTC). Selten entstehen Schilddrüsenkarzinome auch aus den C-Zellen der Schilddrüse (medulläres Karzinom, MTC) oder aus mesenchymalen Zellen.1
Während die Mortalitätsrate über die Jahre konstant bleibt, hat die Inzidenz der Schilddrüsenkarzinome in den vergangenen Jahren stetig zugenommen. Zurückzuführen ist dies vor allem auf die kontinuierliche Verbesserung der Screening- und diagnostischen Verfahren sowie die Zunahme der bildgebenden Diagnostik in deren Rahmen. Im internationalen Vergleich liegt Deutschland dabei mit elf Neuerkrankungen pro 100000 Einwohner/ Jahr im mittleren Bereich. Der Zuwachs der Neuerkrankungen betrifft insbesondere das prognostisch günstige papilläre Schilddrüsenkarzinom.2
Papilläre Mikrokarzinome (PTMC) der Schilddrüse sind definiert als Tumoren mit einer Größe von weniger als 10mm. Sie sind eine Sonderform des papillären Karzinoms der Schilddrüse. Der Anstieg der Inzidenz der PTC ist vor allen Dingen auf eine deutliche Zunahme in der Gruppe der Mikrokarzinome zurückzuführen. Bis zu 80% der zufällig entdeckten PTC entfallen auf die Gruppe der PTMC. Bereits 1988 konnten Lang und Kollegen bei 6,6% von 1020 postmortal untersuchten Schilddrüsen ein okkultes PTMC nachweisen.3
Aufgrund der geringen Größe ist die Detektion eines PTMC präoperativ in der Bildgebung deutlich erschwert und in der Regel ein postoperativer Zufallsbefund.
Patient:innen mit PTMC haben eine ausgezeichnete 10-Jahres-Überlebensrate von mehr als 99%.4 Dennoch weisen einige Patient:innen bereits frühe lymphogene Metastasen zum Zeitpunkt der Diagnosestellung bzw. der chirurgischen Intervention auf, welche ein erhöhtes Rezidiv- und letztlich Sterberisiko bergen. Ein Rezidiv führt dann eine erneute operative Behandlung oder eine Radiojodtherapie mit sich, was außerdem die Lebensqualität der Betroffenen einschränkt. Dies macht eine Identifizierung der Risikofaktoren zur Verbesserung der Planung einer operativen Behandlung und damit Optimierung der Therapiewahl notwendig.
In diesem Übersichtsartikel sollen die Risikofaktoren einer lymphogenen Metastasierung beim PTMC diskutiert werden.
In Bezug auf die frühe lymphogene Metastasierung von papillären Mikrokarzinomen wurden bereits in der Literatur mögliche Risikofaktoren diskutiert. Viele Studien zeigten einen Zusammenhang zwischen dem Alter und dem Geschlecht der Betroffenen sowie der Tumorgröße und der frühen lymphogenen Metastasierung.5,6 In einer 2019 veröffentlichten Studie von Cheng F et al. wurden 785 PTMC-Patient:innen von 2008 bis 2017 einer operativen Behandlung zur möglichen Detektion von Lymphknotenmetastasen (LK-Metastasen) unterzogen. Aus dem gesamten Patient:innenkollektiv wiesen 236 (30,2%) Patient:innen eine lymphogene Metastasierung auf.
Eine Analyse möglicher Risikofaktoren konnte das männliche Geschlecht, Alter <55 Jahre, Tumorgröße >5mm, bilaterale PTMC und eine extrathyreoidale Ausdehnung als Risikofaktoren für zentrale (CLNM) und laterale (LNM) lymphogene Metastasen identifizieren.7
Eine Metaanalyse aus dem Jahr 2020 von Xue S et al., in der 14 retrospektive Studien im Hinblick auf Faktoren, die eine lymphogene Metastasierung beim PTMC begünstigen, untersucht wurden, konnte ein Alter <45 Jahre, männliches Geschlecht, Multifokalität des PTMC und eine Tumorgröße >5mm feststellen. Tumormerkmale wie Echogenität, Tumorrand, Form und Zusammensetzung konnten nicht als eigenständige Risikofaktoren identifiziert werden. Trotz des höheren Risikos wurde hier bei jüngeren Patient:innen eine höhere Überlebensrate festgestellt.8
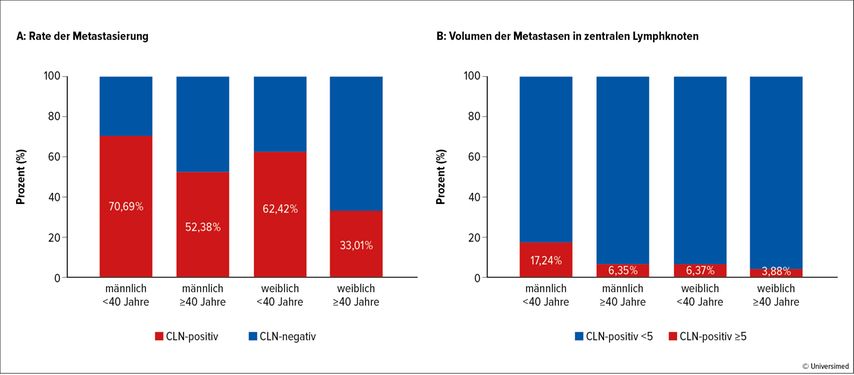
Abb. 1: Rate der Metastasierung (A) und Volumen der Metastasen in zentralen Lymphknoten (CLN) bei Patient:innen mit PTMC nach Alter und Geschlecht. Modifiziert nach Huang Y et al.9
Eine 2021 veröffentlichte Studie von Huang Y et al. untersuchte zwischen 2017 und 2020 484 Patient:innen, die sich einer Thyreoidektomie unterzogen. Auch hierbei konnten das männliche Geschlecht, Alter <40 Jahre, Tumorgröße >5mm und Bilateralität des PTMC als prädiktive Faktoren für eine lymphogene Metastasierung herausgestellt werden.9
Diskutiert wurde außerdem die Signifikanz ionisierender Strahlung, welche bereits als bekannter Risikofaktor für die Metastasierung bei Schilddrüsenkarzinomen gilt. Dies trifft insbesondere auf Kinder und Jugendliche zu, welche ein besonders strahlenempfindliches Schilddrüsengewebe aufweisen. Auch Ernährungs- und Umweltfaktoren stehen unter Verdacht, sich begünstigend auf eine Metastasierung auszuwirken, ein Nachweis gelang hier bislang jedoch nicht.
In Bezug auf die operative Behandlung, insbesondere bei unklarer möglicher lymphogener Metastasierung, gibt es weiterhin Kontroversen. Eine prophylaktische Entfernung der Lymphknoten im zentralen Kompartiment bei allen Patient:innen mit einem PTMC wurde diskutiert, ist jedoch kritisch zu sehen, da es in der Regel nur zu einer Erhöhung der Morbidität, aber zu keiner Prognoseverbesserung kommt. Bisher wurde eine Halspräparation nur PTMC-Patient:innen empfohlen, bei denen zuvor in der körperlichen Untersuchung, der Bildgebung oder der Feinnadelbiopsie LK-Metastasen nachgewiesen worden waren.
Eine prophylaktische LK-Dissektion aufgrund eines Mangels an sicheren klinisch-pathologischen Merkmalen erschien unverhältnismäßig. Hierbei war es bisher schwierig, die Patient:innen mit einem Hochrisiko-PTMC von denjenigen zu unterscheiden, die ein vergleichsweise niedriges Risiko für eine Metastasierung aufwiesen.
Daher ist es wichtig, ein Protokoll zu erstellen, das die Betroffenen mit erhöhtem Risiko identifiziert, und sie in ein festgelegtes Überwachungsprotokoll einzuschließen.
Literatur:
1 AWMF online – Register Nr. 088/002, Leitlinie „Operative Therapie maligner Schilddrüsenerkrankungen“, 11/2012 2 Robert Koch Institut. „Krebs in Deutschland für 2017/2018. In: Robert Koch Institut und Zentrum für Krebsregisterdaten (ZfKD) (Hrsg.), 2018; 13: 126-9 3 Lang W et al.: Occult carcinomas of the thyroid. Evaluation of 1020 sequential autopsies. Am J Clin Pathol 1988; 90(1): 72-6 4 Hay ID et al.: Papillary thyroid microcarcinoma: a study of 900 cases observed in a 60-year period. Surgery 2008; 144(6): 980-7 5 Ito Y et al.: Patient age is significantly related to the progression of papillary microcarcinoma of the thyroid under observation. Thyroid 2014; 24(1): 27-34 6 Weber T et al.: Chirurgie papillärer Mikrokarzinome der Schilddrüse. Chirurg 2018; 89(6): 415-21 7 Cheng F et al.: Risk factors for cervical lymph node metastasis of papillary thyroid microcarcinoma: asingle-center retrospective study. Int J Endocrinol 2019: 8579828 8 Xue S et al.: Clinical and ultrasonic risk factors for lateral lymph node metastasis in papillary thyroid microcarcinoma: a systematic review and meta-analysis. Front Oncol 2020; 10: 436 9 Huang Y et al.: Risk factors for central and lateral lymph node metastases in patients with papillary thyroid micro-carcinoma: retrospective analysis on 484 cases. Front Endocrinol 2021; 12: 640565
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...