Radioonkologische Therapien bei spinalen oder ossären Wirbelsäulenmetastasen
Autorin:
Prim. Dr. Andrea Reim
Zentrum für Radioonkologie und Strahlentherapie
Klinik Donaustadt, Wien
In den letzten Jahren kam es durch die Verbesserung der systemischen Therapiemöglichkeiten, insbesondere durch die „targeted therapy“/Immuntherapie, bei vielen Tumorentitäten zu einem deutlich längeren Gesamtüberleben. Vor allem bei Mamma-, Lungen- oder Prostatakarzinomen finden sich immer mehr Patient:innen mit ossären bzw. Wirbelsäulen-SBL (zerebrale sekundäre blastomatöse Läsionen) ohne oder nur mit geringer viszeraler Metastasierung und noch längerer (>6 Monate) Überlebensprognose. Welche Behandlungsoptionen stehen nun für diese Patient:innen im potenziellkurativen oder palliativen Setting zur Verfügung?
Keypoints
-
Bei beginnender Querschnittsymptomatik Akut-RT binnen 24 Stundendurchführen (auch am Wochenende); Reversibilität neurologischer Defizite!
-
Hochpräzisionsradiotherapie mit Aussparung des Myelonsbei Wirbelsäulen-SBL vs. Standardbestrahlungstechnik unabhängig vom Fraktionierungsschema v.a. bei Rebestrahlungen zu präferieren
-
Stereotaktische Radiotherapie (hohe Einzeldosis, wenige Fraktionen) istrückenmarksschonende Therapie einzelner Wirbelsäulenmetastasen mit hoher lokaler Kontrollrate (>90%) und geringer Nebenwirkungsrate;bei ausgewählten Patient:innen primär oder im postoperativen Setting
-
Durch Einzeit- oder Hypofraktionierung einer stereotaktischen Radiotherapie meist keine Unterbrechung der systemischen Therapie nötig
Für eine optimale Betreuung von Patient:innen mit ossären oder spinalen Metastasen ist ein interdisziplinäreres Behandlungsteam bestehend aus Chirurg:innen (Neurochirurg:innen), Orthopäd:innen, Onkolog:innen, Gynäkolog:innen, Urolog:innen, Radiolog:innen, Nuklearmediziner:innen, Palliativmediziner:innen und Radioonkolog:innen erforderlich.
Entscheidend ist, dass die vorhandenen Therapieoptionen wie chirurgische Interventionen, Chemo-/Immuntherapie, Osteoprotektiva (Bisphosphonate, Denosumab), Radioisotope, Medikamente und Strahlentherapie zum richtigen Zeitpunkt eingesetzt werden.1
Im Folgenden wird hauptsächlich auf die radioonkologischen Möglichkeiten und Indikationen eingegangen.
Indikationen der Radiotherapie
Das Ziel der Behandlung von ossären oder Wirbelsäulen-SBL ist, ein Fortschreiten der Knochenzerstörung zu verhindern und eine Verbesserung der klinischen Symptome, meist Schmerzen und/oder neurologische Symptome, zu erreichen. Eine kurative Intention besteht nur in wenigen Fällen.
Die Hauptindikationen für radioonkologische Behandlungen sind starke Schmerzen (Intensitätszunahme) und/oder neurologische Defizite sowie Frakturgefährdung (drohende Instabilität). Dies gilt sowohl im primären als auch im postoperativen Setting.2
Eine chirurgische Intervention sollte bei (drohenden) pathologischen Frakturen und Rückenmarkkompressionen vor der radioonkologischen Therapie unbedingt in Erwägung gezogen werden. Als Entscheidungshilfen finden sich in der Literatur verschiedene Algorithmen/Scoring-Systeme, z.B. der Oswestry-Spinal-Risk-Index (OSRI).3 Relevante Faktoren sind die Tumorausdehnung und -histologie, neurologische Defizite, die Prognose bzw. der Metastasierungsgrad und der Allgemeinzustand (ECOG) der Patient:innen.
Vor allem bei beginnender Querschnittsymptomatik bedarf es einer raschen Abklärung und Entscheidung zur Chirurgie oder Strahlentherapie. Ein radioonkologischer Therapiebeginn <24 Stunden nach Auftreten der Beschwerden ist obligat, um eine Reversibilität der neurologischen Ausfälle zu erreichen.
Ziele der Radiotherapie
Ein Ziel einer lokalen konventionellen Strahlentherapie ist bei einer ossär metastasierten Tumorerkrankung eine rasche und deutliche Schmerzreduktion. Die Ansprechraten in der Literatur liegen bei 60% bis 90% Schmerzreduktion innerhalb von durchschnittlich 10–14 Tagen und immerhin noch bei 40% bis 60% Schmerzfreiheit innerhalb von drei Monaten nach Radiotherapieende.
Neben der Schmerzlinderung soll die lokale Radiotherapie bei osteolytischen Herden die Frakturgefährdung senken. Die osteolytisch destruierten Trabekel werden zunächst durch Bindegewebe aufgefüllt. Zu einer Rekalzifizierung der osteolytischen Läsionen kommt es bei Strahlendosen von 20 bis 30Gy frühestens nach zwei bis drei Wochen, mit einem Maximum nach zwei Monaten. Ein nicht tumorbefallener gesunder Knochen zeigt dagegen keinerlei Veränderungen nach Bestrahlung.
Ein weiteres Ziel ist es, durch eine rasche Zurückdrängung des Tumors (Tumorvolumenreduktion) eine drohende oder beginnende Querschnittsymptomatik zu verhindern oder zu verbessern.
Welches Fraktionierungsschema ist das richtige?
In vielen Metaanalysen zeigt sich kein Unterschied in der Schmerzkontrolle bei unkomplizierten Knochenmetastasen zwischen den verschiedenen Fraktionierungsschemata (z.B. 10×3Gy, 5×4Gy oder 1×8Gy). Die derzeitige Datenanalyse zeigt, dass der analgetische Effekt nicht von der Gesamtdosis der Bestrahlung abhängig ist. In einer retrospektiven Analyse von Rades D et al. von 1304 Patient:innen mit Querschnittssyndrom mit verschiedenen Fraktionierungsschemata (1×8Gy, 5×4Gy, 10×3Gy, 15×2,5Gy und 20×2Gy) zeigte sich kein signifikanter Unterschied für die motorische Funktion und den Wiedererwerb der Gehfähigkeit.4
Bei keinem der aufgeführten Schemata kam es zu einer relevanten Akut- oder Spättoxizität. Eine erhöhte Rate an In-field-Rezidiven wurde nach 1×8Gy und 5×4Gy nachgewiesen. Relevant für eine Verbesserung der neurologischen Funktionen ist hier vor allem der rasche Beginn (<24 Stunden) der Radiotherapie.
Hochpräzisionsradiotherapie im palliativen und kurativen Setting
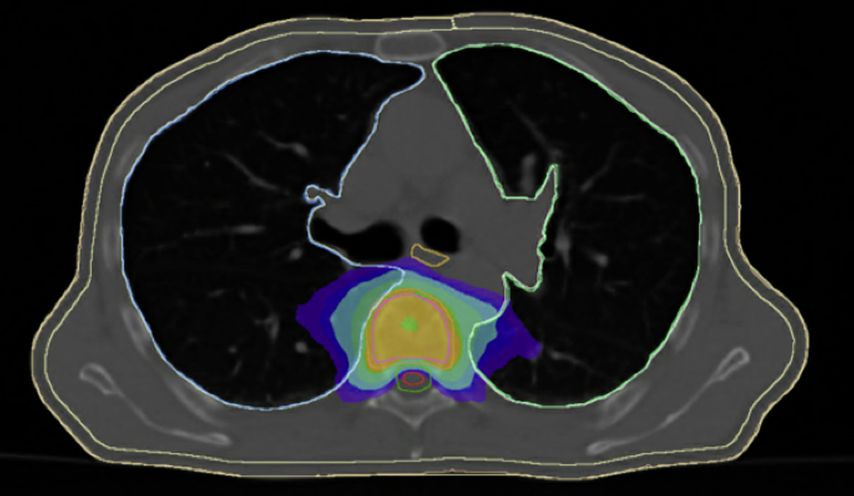
Durch eine stereotaktische Radiotherapie mit Aussparung des Myelons (Abb. 1.) besteht die Möglichkeit, im oligometastasierten Setting eine tumorablative Strahlendosis zu applizieren. In kurativer Intention ist dies postoperativ bei inkomplett resezierten Knochenmetastasen sinnvoll. Gegenüber einer Standardbestrahlungstechnik sollte die Hochpräzisionsradiotherapie vor allem bei erneuten Bestrahlungen zur Rückenmarksschonung unabhängig vom Fraktionierungsschema präferiert werden.
Aufgrund der Einzeit- oder Hypofraktionierung und damit kurzen Behandlungszeit (ein Tag bis wenige Tage) sowie der hohen Präzision und damit fehlenden oder geringen Nebenwirkungen eignet sich eine stereotaktische Radiotherapie aber nicht nur für diese Indikationen. Auch bei palliativen Patient:innen mit Schmerzen kann sie ausgezeichnet eingesetzt werden.
Eine eventuell gerade begonnene systemische Therapie muss nicht unterbrochen oder pausiert werden und die Behandlung ist weder zeit- noch nebenwirkungsintensiv. Das systemische Review von 38 Studien mit 4731 stereotaktisch bestrahlten spinalen/ossären Metastasen von Gong Y et al. zeigt eine lokale Kontrollrate von 98% bei 1×24Gy und von >85% bei 3×8Gy oder 3×9Gy, während die Myelopathierate mit 0,19% und die immer wieder kolportierte Frakurgefährdung durch eine Hochdosis-Radiotherapie äußerst gering ausfallen.5
Mit dieser Art der Therapie haben wir die Möglichkeit, das schmerzfreie Intervall rasch zu erreichen und deutlich zu verlängern bzw. Schmerzen dauerhaft zu eliminieren.
Fazit
Zusammenfassend bleibt festzuhalten, dass eine radioonkologische Therapie bei ossären Metastasen sowohl im palliativen als auch im kurativen Behandlungskonzept einen Fixplatz hat.
Schmerzlinderung, Erhalt oder Wiederherstellung von Funktion und Stabilität und somit eine Lebensqualitätsverbesserung sind die Ziele sowohl der konventionellen als auch der Hochpräzisionsradiotherapie.
Literatur:
1 Coleman R et al.: Ann Oncol 2020; 31(12): 1650-63 2 Drost L et al.:Radiother Oncol 2017; 124(1): 45-8 3 Fleming C et al.: Eur Spine J 2016; 25(1): 252-6 4 Rades D et al.: JClin Oncol 2005; 23(15): 3366-75 5 Gong Y et al.: Cancer Med 2019; 8(14): 6176-84
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...