Diagnostik und Therapie primärer Lebertumoren
Autoren:
PD Dr. med. Savas Deniz Soysal
Schwerpunkt Hepatobiliäre Chirurgie
Clarunis Universitäres Bauchzentrum, Basel
E-Mail: savas.soysal@clarunis.ch
Dr. med. Pirmin Häuptle
Onkologie, Kantonsspital Baselland
E-Mail: pirmin.haeuptle@ksbl.ch
Prof. Dr. med. Otto Kollmar
Stv. Chefarzt und Leiter
Hepatobiliäre/pankreatische Chirurgie
Clarunis Universitäres Bauchzentrum, Basel
E-Mail: otto.kollmar@clarunis.ch
Die Behandlung der primären Lebertumoren erfordert eine enge Zusammenarbeit in einem interdisziplinären Team. Nur die korrekte Diagnosestellung bei einem cholangiozellulären Karzinom (CCC) oder die einwandfreie Stadieneinteilung bei einem hepatozellulären Karzinom (HCC) führen durch die zielgerichtete Therapie zu einem Überlebensvorteil für unsere Patienten.
Keypoints
-
Eine histologische Sicherung ist nicht immer zwingend erforderlich.
-
Patienten sollten zur Planung der Behandlung frühestmöglich in einem Leberzentrum vorgestellt werden.
-
Die R0-Resektion in «No touch»-Technik ist die einzige kurative Option bei der Behandlung eines CCC.
-
Die Resektabilität kann häufig erst intraoperativ durch den erfahrenen Leberchirurgen beurteilt werden.
Hepatozelluläres Karzinom
Das hepatozelluläre Karzinom ist der häufigste primäre maligne Tumor der Leber. Diese ist bereits häufig vorgeschädigt. Durch eine virale Hepatitis (Typ B/C), pathologischen Alkoholkonsum oder eine NAFLD (nichtalkoholische Fettlebererkrankung) entwickelt sich eine chronische Hepatitis, die im Verlauf zu einer Leberzirrhose führt, auf deren Boden sich dann das HCC entwickelt. Bei den viralen Hepatitiden und der NAFLD kann ein HCC allerdings auch ohne das Vorliegen einer Zirrhose entstehen.
Bei erhöhtem α-Fetoprotein >400mg/ml im Serum kann bei einer Raumforderung in einer zirrhotischen Leber mit typischem radiologischem Befund, sei es in der Gadolinium-MRI oder in der 3-Phasen-CT, auf eine histologische Sicherung verzichtet werden. Bleibt der Befund unklar, sollte eine Biopsie erfolgen.
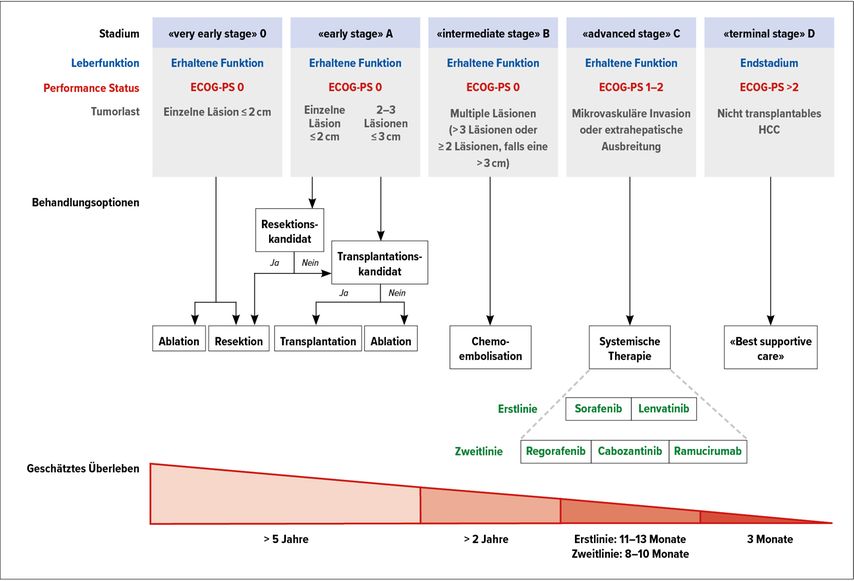
Die Therapie des HCC bei Leberzirrhose orientiert sich weltweit an den «Barcelona Clinic Liver Cancer (BCLC)»-Kriterien. Dabei wird die Krankheit in fünf verschiedene Stadien eingeteilt. Die Klassifikation basiert auf dem «Performance Status» der Patienten, der Leberfunktion und der Tumorlast. Die Patienten sollten zur Planung der Behandlung frühestmöglich in einem Leberzentrum vorgestellt werden.
Da Patienten mit einem HCC in einer nicht zirrhotischen Leber keinen vorgefassten Kriterien unterliegen, können sie unabhängig von der Grösse des Tumors in kurativer Absicht operiert werden. Patienten mit einem HCC in einer zirrhotischen Leber unterliegen dagegen, wie oben bereits erwähnt, den Barcelona-Kriterien und werden streng nach Stadien therapiert.
Abb. 1: Einteilung und Therapie des HCC gemäss den «Barcelona Clinic Liver Cancer (BCLC)»-Kriterien (modifiziert nach Villanueva A)1
In den frühen Stadien O («very early stage») und A («early stage») ist die Therapie der Wahl eine Resektion oder eine Transplantation. Hier orientiert man sich im Detail an den Milan-Kriterien, die die Grösse und Anzahl der Herde in der Leber berücksichtigen. Die Therapiestrategie wird in einem interdisziplinären Team diskutiert. Interventionelle Therapiemöglichkeiten, wie transarterielle Chemoembolisation (TACE) oder selektive interne Radiotherapie (SIRT), spielen als zusätzliche Optionen oder auch als «bridge to transplant» eine massgebende Rolle. Falls eine Resektion oder Transplantation nicht möglich sind, können diese interventionellen Therapien auch als definitive «Lösung» in Betracht gezogen werden.
Das Stadium B («intermediate stage») ist häufig eine reine Domäne der Kollegen der Interventionellen Radiologie. Im Stadium C («advanced stage») ist eine systemische Therapie indiziert, diese kann aber auch bereits im Stadium B erfolgen. In den letzten Jahren haben sich hier rasant neue Therapieoptionen, wie zum Beispiel Immuntherapien, entwickelt. Mit der Kombination des PD-L1-Inhibitors Atezolizumab und des Angiogenesehemmers Bevacizumab konnte ein therapeutischer Meilenstein in der First-Line-Therapie bei fortgeschrittenem, nicht resezierbarem HCC erreicht werden, auch im Vergleich mit der klassischen Therapie mit dem Tyrosinkinase-Inhibitor Sorafenib.
Im Stadium D («terminal stage») ist nur noch eine supportive Therapie möglich.1–3
Cholangiozelluläres Karzinom
Beim cholangiozellulären Karzinom handelt es sich um die zweithäufigste maligne Erkrankung der Leber. Das mittlere Alter bei Diagnosestellung beträgt über 50 Jahre. Ein Vorkommen bei Patienten unter 40 Jahren ist äusserst selten und sehr häufig mit einer PSC (einer primär sklerosierenden Cholangitis) vergesellschaftet. Weitere Risikofaktoren für die Entwicklung eines CCC sind Trematodeninfektionen, insbesondere im asiatischen Raum. Aber auch Hepatitiden, Choledochuszysten und die Hepatolithiasis können als Ursache zugrunde liegen. Die Klinik ist unspezifisch. Im vorgeschrittenen Stadium entwickeln die Patienten einen schmerzlosen Ikterus, eine B-Symptomatik ist dagegen selten. Die primäre Diagnostik ist sicherlich die Abdomensonografie, die bereits in den hausärztlichen Praxen oder auf der Notfallstation durchgeführt werden kann. Zu den Ausbreitungsdiagnostiken gehören die MRI mit MRCP (Magnetresonanz-Cholangiopankreatikografie) mit Kontrastmittel sowie die CT von Thorax und Abdomen mit 3-phasiger Kontrastmitteldarstellung der Leber.
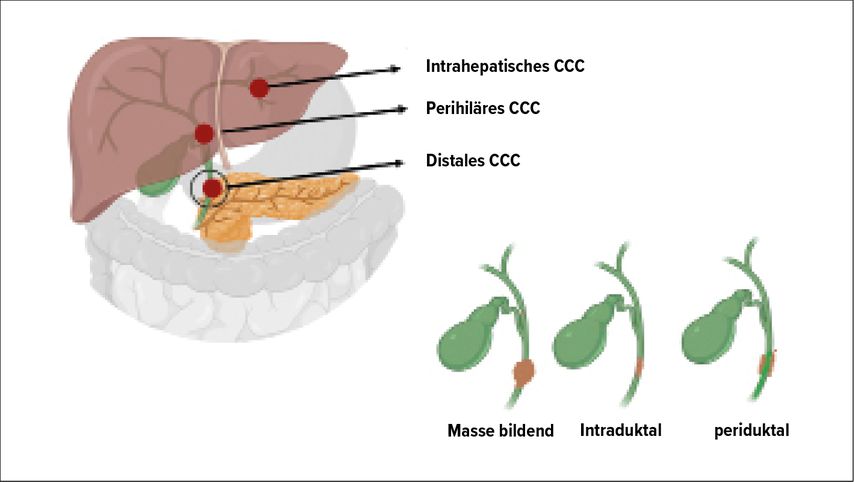
Das CCC wird in das intrahepatische CCC (10–20%), das perihiläre CCC (50–60%) und das distale CCC (20–30%) eingeteilt. Das biologische Verhalten ist variabel. Während einige Tumoren intraduktal wachsen können, entwickeln sich andere periduktal oder formieren eine Masse, was die Diagnosestellung erschweren kann. Die endoskopische retrograde Cholangiopankreatikografie (ERCP) ist häufig sehr hilfreich; die Sensitivität der Probengewinnung liegt allerdings – unter anderem aufgrund des teils extraduktalen Tumorwachstums – bei lediglich 60%.
Eine Gallengangableitung mittels ERCP und Stenteinlage oder eine PTCD (perkutane transhepatische Cholangiografie) sind in der Regel, insbesondere bei den intrahepatischen Gallengangtumoren, nicht notwendig. Bei distalen oder perihilären Gallengangkarzinomen kann, insbesondere bei einer Verzögerung der operativen Therapie, eine Ableitung notwendig werden.
Die R0-Resektion in «No touch»-Technik ist die einzige kurative Option bei der Behandlung eines CCC. Auch in einem fortgeschrittenen Stadium sollten die Patienten an einem Leberzentrum vorgestellt werden. Häufig kann die Resektabilität erst intraoperativ durch den erfahrenen Leberchirurgen beurteilt werden. Das intrahepatische CCC kann auch mit einer atypischen Resektion behandelt werden, sofern ein tumorfreier Resektionsrand gewährleistet ist. Hingegen ist beim perihilären CCC häufig eine erweiterte anatomische Leberresektion notwendig, um einen ausreichenden Sicherheitsabstand zu erreichen. Auf ein suffizientes Leberrestvolumen ist dabei strengstens zu achten, um ein postoperatives Leberversagen zu vermeiden. Durch eine Pfortaderembolisation, manchmal auch in Kombination mit der dazugehörigen Lebervene, kann innerhalb von wenigen Wochen die Leber so konditioniert werden, dass eine «Major Resektion» möglich wird. Das distale CCC wird mittels einer Duodenopankreatektomie therapiert.
Gemäss der 8. Edition der TNM-Klassifikation gehört die Lymphknotendissektion von mindesten sechs lokoregionären Lymphknoten zur vollständigen operativen Therapie des CCC dazu. Über die erweiterte Lymphadenektomie wird derzeit kontrovers diskutiert.
Über die letzten Dekaden hat sich die systemische Therapie der Gallengangkarzinome stetig weiterentwickelt. Unabhängig von der Lokalisation des Gallengangkarzinoms besteht gemäss der BILCAP-Phase-III-Studie die Indikation zur adjuvanten Therapie mit Capecitabin. Die Standardtherapie beim nicht operablen CCC besteht momentan aus Gemcitabin und Cisplatin mit Oxaliplatin und 5-FU (FOLFOX) als Zweitlinientherapie. Auch empfiehlt es sich im weiteren Verlauf, eine HER2-Amplifikation oder eine IDH1-Mutation zu suchen, da diese Veränderungen bei den cholangiozellulären Karzinomen gehäuft vorkommen und dann gezielte Therapien eingesetzt werden können.
Literatur:
1 Villanueva A: Hepatocellular carcinoma. N Engl J Med 2019; 380(15): 1450-62 2 Goossens N et al.: Management of hepatocellular carcinoma: SASL expert opinion statement. Swiss Med Wkly 2020; 150: w20296 3 Vogel A et al.: Hepatocellular Carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 2018; 29 (Suppl 4): iv238-55 4 Banales JM et al.: Cholangiocarcinoma 2020: the next horizon in mechanisms and management. Nat Rev Gastroenterol Hepatol 2020; 17(9): 557-88 5 Li-Jia Wen et al.: Efficacy and safety of digital single-operator cholangioscopy in the diagnosis of indeterminate biliary strictures by targeted biopsies: asystematic review and meta-analysis. Diagnostics 2020; 10(9):666 6 Wege H et al.: Maligne Tumoren der Gallengänge und der Gallenblase. In: Therapie-Handbuch Gastroenterologie und Hepatologie 2021, Tilman Sauerbruch (Hrsg.), Urban & Fischer in Elsevier (Verlag)
Das könnte Sie auch interessieren:
Erhaltungstherapie mit Atezolizumab nach adjuvanter Chemotherapie
Die zusätzliche adjuvante Gabe von Atezolizumab nach kompletter Resektion und adjuvanter Chemotherapie führte in der IMpower010-Studie zu einem signifikant verlängerten krankheitsfreien ...
Highlights zu Lymphomen
Assoc.Prof. Dr. Thomas Melchardt, PhD zu diesjährigen Highlights des ASCO und EHA im Bereich der Lymphome, darunter die Ergebnisse der Studien SHINE und ECHELON-1
Aktualisierte Ergebnisse für Blinatumomab bei neu diagnostizierten Patienten
Die Ergebnisse der D-ALBA-Studie bestätigen die Chemotherapie-freie Induktions- und Konsolidierungsstrategie bei erwachsenen Patienten mit Ph+ ALL. Mit einer 3-jährigen ...