Knorpeldefekte im Kniegelenk: MFX versus MCI
Bericht:
Dr. med. Felicitas Witte
geprüft durch
Dr. med. Jakob Hax
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Knorpeldefekte im Knie sind häufig und erfordern eine Behandlung, denn sonst droht eine verfrüht einsetzende Arthrose. Verschiedene Techniken stehen zur Verfügung, die Mikrofrakturierung (MFX) und die Minced-Cartilage-Implantation (MCI) haben gegenüber anderen Verfahren den Vorteil, dass sie einzeitig und arthroskopisch durchgeführt werden können. Auf dem AGA-Kongress 2024 stellte Dr. med. Jakob Hax, Zürich, erstmals vergleichende 2-Jahres-Ergebnisse der beiden Techniken vor.
Arthroskopien sind eine der am häufigsten durchgeführten Operationen in der Orthopädie. Allein in den USA sind es schätzungsweise 1,77 Millionen pro Jahr.1 Bei etwa 60% der Patienten lassen sich Knorpeldefekte nachweisen.2,3
Die Ursachen der Knorpelschäden sind vielfältig, am häufigsten sind es degenerative Schäden oder Folgen von durch Unfälle oder Sport entstandenen Traumata. In einer Übersichtsarbeit mit insgesamt 931 Sportlern liessen sich bei mehr als jedem Dritten (36%) mittels Magnetresonanztomografie oder Arthroskopie Knorpeldefekte im Knie nachweisen; jeder Siebente der Untersuchten (14%) war zum Zeitpunkt der Diagnose allerdings asymptomatisch.4 Werden die Läsionen nicht behandelt, steigt die Belastung auf den umliegenden gesunden Knorpel, es kann zu einer Zunahme von Zytokinen kommen und das Risiko für eine verfrüht einsetzende Arthrose steigt.
«Arthrose bedeutet nicht nur Schmerzen und eingeschränkte Lebensqualität, sondern verursacht auch hohe Kosten», erklärte Dr. Jakob Hax, stellvertretender Oberarzt für Hüft- und Kniechirurgie in der Schulthess Klinik in Zürich, anlässlich des AGA-Kongresses. «Vor allem, wenn es sich um junge Menschen handelt, die einen Grossteil des Lebens noch vor sich haben.» Deshalb sei es wichtig, Knorpeldefekte mit geeigneten Techniken rechtzeitig und gezielt zu beheben und den Knorpel neu aufzubauen.
Zur Reparatur von Knorpeldefekten wurden verschiedene Verfahren entwickelt. Das sind unter anderem Techniken zur Knochenmarkstimulation (Mikrofrakturierung, MFX), die Implantation von fragmentiertem autologem oder allogenem Knorpel (Minced-Cartilage-Implantation, MCI), die autologe matrixinduzierte Chondrogenese (AMIC), osteochondrale Auto- bzw. Allotransplantate (OCA) und die autologe Chondrozytenimplantation (ACI). Ziel der Behandlung ist es jeweils, durch Reparatur der Knorpeldefekte den umliegenden gesunden Knorpel zu schützen, Schmerzen zu reduzieren und die Funktion des Gelenkes zu verbessern – und das so langfristig wie möglich. Jede der genannten Behandlungsoptionen hat Vor- und Nachteile, bisher ist die Therapie nicht standardisiert. «Für die Entscheidung für ein Verfahren muss man diverse Faktoren berücksichtigen», meinte Hax. «Die Behandlung ist eine Herausforderung.»
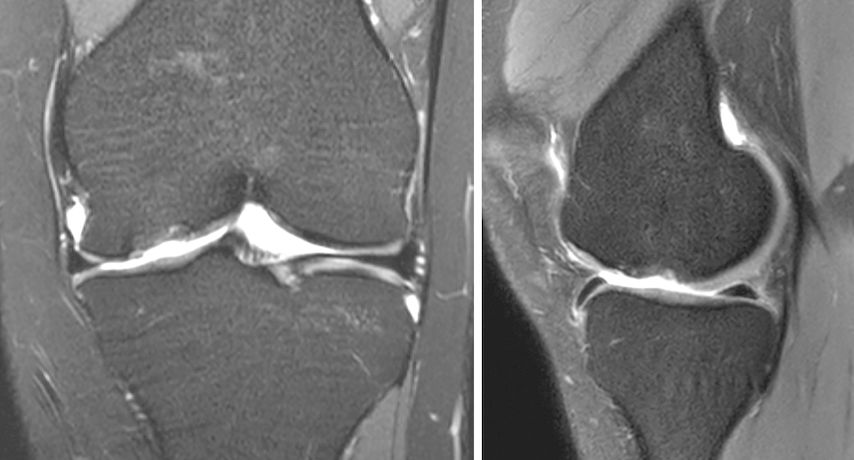
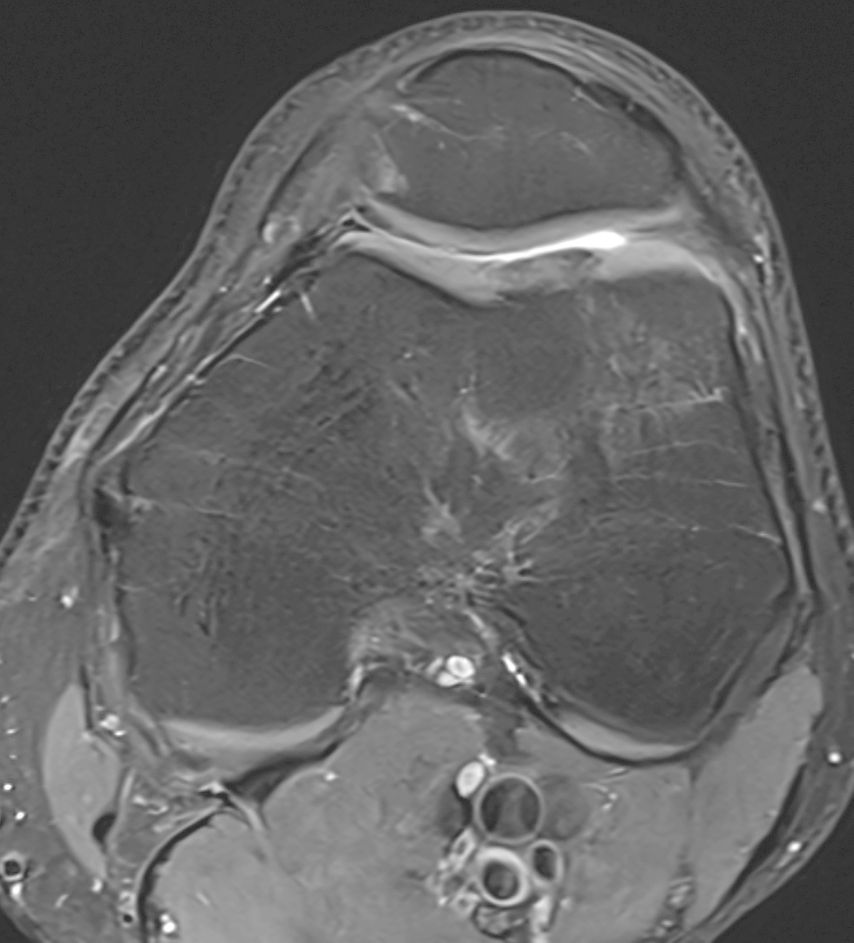
Abb. 1a und b: MRI-Bildgebung präoperativ bei grossem, vollflächigem Knorpelschaden an der medialen Femurkondyle einer jungen Patientin
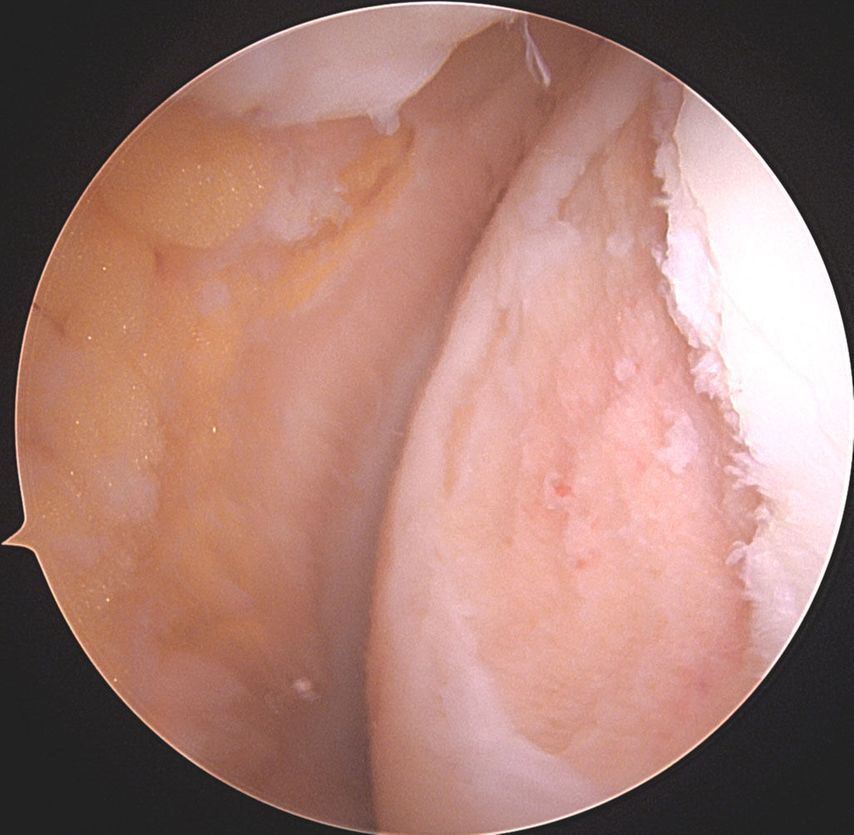
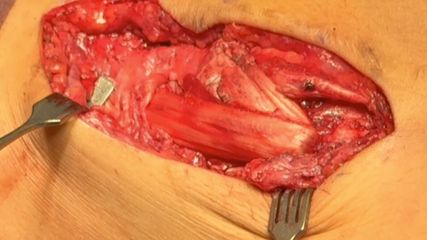
Abb. 1c: Intraoperatives arthroskopisches Bild des Knorpeldefektes nach Debridement an der medialen Femurkondyle Knie links, Defekt 2 x 3cm = 6cm2
ACI ist Goldstandard, aber eine zweizeitige Operation
Die ACI etwa erfordert zwei Eingriffe: In einem ersten Schritt werden Chondrozyten aus einem uninvolvierten Teil des betroffenen Gelenksgewonnen, im Labor vermehrt und in einem zweiten Schritt dem Patienten in den Defekt implantiert. Die ACI führt zum Aufbau einer hyalinähnlichen Knorpelsubstanz mit langfristig guten klinischen Ergebnissen und gilt somit aktuell als Goldstandard.5–10 Allerdings ist die Technik wegen der Zellkultur im Labor teuer, kann nicht überall durchgeführt werden und der Patient muss zweimal operiert werden.
Bei der AMIC werden innerhalb des Defektes Mikrofrakturen in den subchondralen Knochen gesetzt, bevor dieser mit einer Kollagen-Matrix abgedeckt wird. Dies fördert die Neubildung eines Knorpelregenerates. Die AMIC ist mit klinischen und radiologischen Verbesserungen bis zu zehn Jahre danach vergesellschaftet.11,12 Sie kann in einer Operation durchgeführt werden und ist preiswerter als die ACI, allerdings kann der Eingriff häufig nur offen erfolgen und es wird hierbei eher ein Ersatzknorpel und nicht ein biomechanisch vorteilhafter hyaliner Knorpel mit hohem Anteil an Kollagen Typ II gebildet.
Osteochondrale Allo- und Autografts sind eine sehr gute und effektive Alternative. Die Grafts stammen von Knorpelknochenzylindern aus gesunden Körperbereichen des Patienten beziehungsweise verstorbener Menschen. Die Allografts haben den Vorteil, dass man mit ihnen auch grosse Defekte decken kann. Die Technik führte zu guten klinischen Ergebnissen. Die Transplantation kann auch mit autologem Gewebe durchgeführt werden. «Das hat allerdings den Nachteil, dass man an einer unbeschädigten, gesunden Stelle einen doch recht grossen Schaden für die Entnahme setzen muss», gab Hax zu bedenken.
MFX und MCI können jeweils in einer einzelnen Operation durchgeführt werden. Die Techniken sind kostengünstig und quasi überall verfügbar. Bei der MFX wird mittels Bohrer oder Ahle der freiliegende Knochen im Knorpeldefekt perforiert. Daraufhin tritt Blut aus dem Knochen in die Defektregion aus. Die Stammzellen aus dem Blut wandeln sich teils in Knorpelzellen um, welche den Defekt regenerieren. Die Mikrofrakturierung geht mit guten klinischen Ergebnissen nach zwei Jahren einher und scheint sich vor allem für kleinere Defekte mit einer Ausdehung von weniger als 2,5cm2 zu eignen.9,13 Allerdings gibt es Hinweise, dass sich die klinischen und radiologischen Parameter nach einer Weile verschlechtern, da sich kein hyaliner Knorpel bildet und Osteophyten im Defekt entstehen – in einer Studie aus Boston wurde dies bei zwei Dritteln der 84 behandelten Patienten beobachtet.14
Eine ebenfalls einfache und preiswerte Methode ist die MCI, auch «Knorpelchips-Implantation» genannt. Dem Patienten wird Knorpelgewebe aus dem stabilen Rand des Defektes entnommen, in «Chips» zerkleinert, mit dem zuvor aufbereiteten eigenen Blut des Patienten vermischt und wieder in die Läsion eingesetzt. Das Zerkleinern erfolgt mittels Skalpell, eines speziellen «Zerkleinerungsgeräts» oder mit arthroskopischen Shavern. Mechanische Reize spielen eine wichtige Rolle, damit sich Chondrozyten vermehren und differenzieren.15,16 Das Zerkleinern des Knorpelgewebes führt offenbar dazu, dass die Chondrozyten aktiviert werden, proliferieren und eine extrazelluläre Matrix bilden.17–19 Die MCI linderte im Zeitraum von bis zu zwei Jahren Schmerzen, verbesserte die Funktion und führte auch zu radiologischen Verbesserungen.20–23 Allerdings fehlen umfassende Vergleichsstudien zu anderen einzeitigen Eingriffen wie der Mikrofrakturierung.
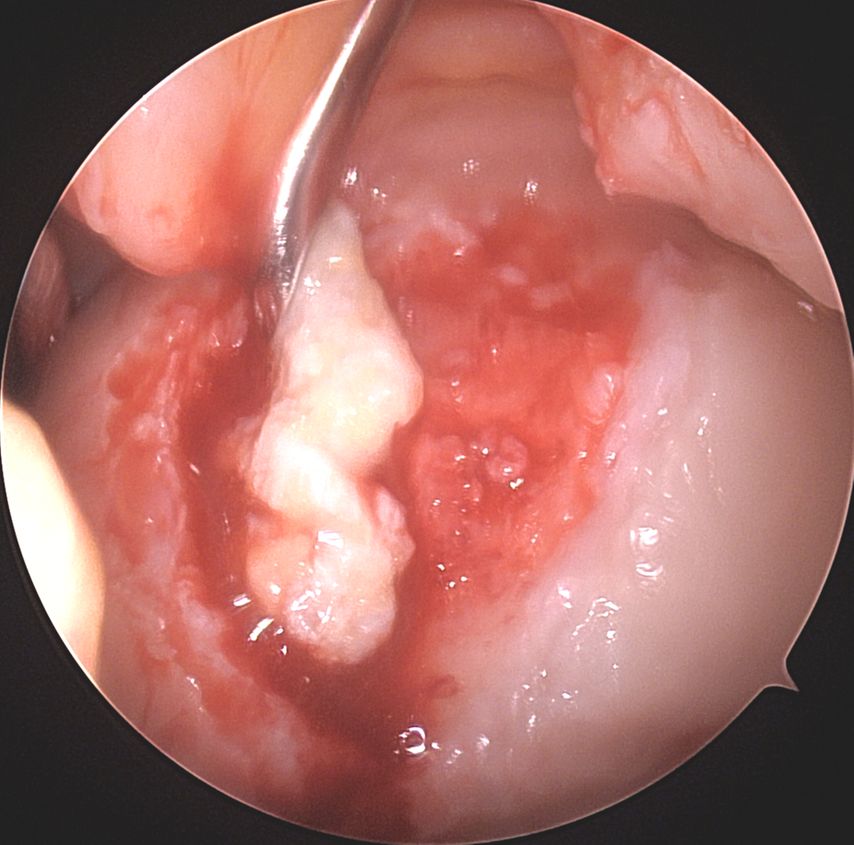
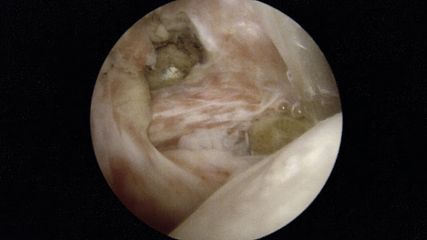
Abb. 1d: Intraoperative, rein arthroskopische Trokar-Applikation der autologen Knorpelfragmente in den Defekt an der medialen Femurkondyle vermischt mit PRP im Rahmen der Minced-Cartilage-Prozedur
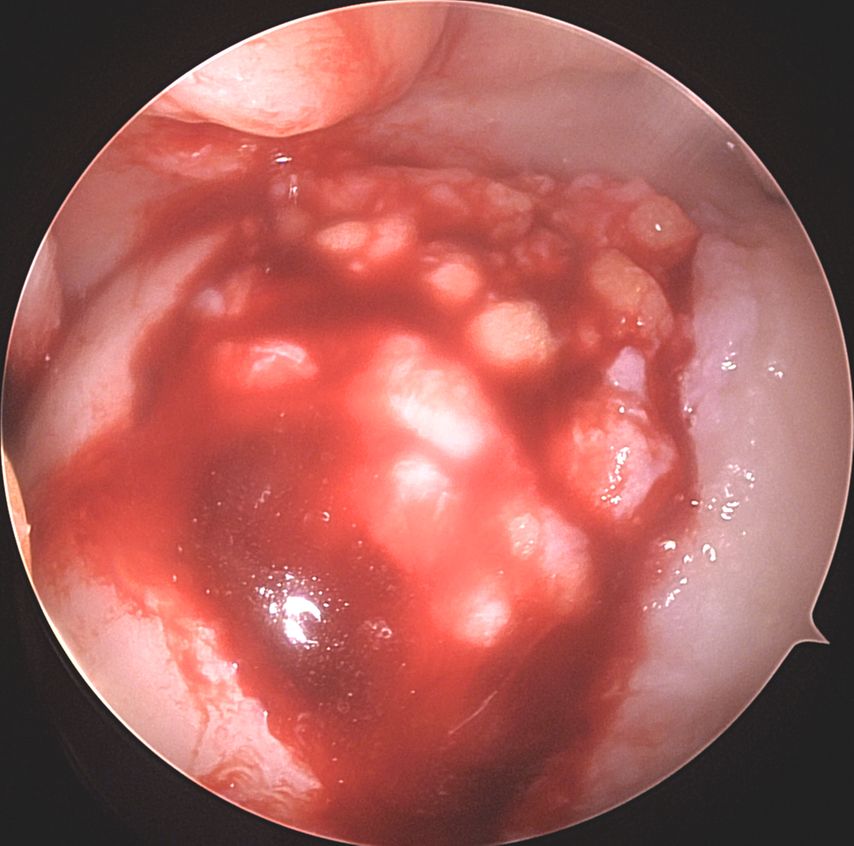
Abb. 1e: Intraoperatives, arthroskopisches Bild des Endresultates nach Applikation der autologen Knorpelfragmente in den Defekt an der medialen Femurkondyle. Nach Aushärten des körpereigenen Fibrins wird keine weitere stabilisierende Membran benötigt
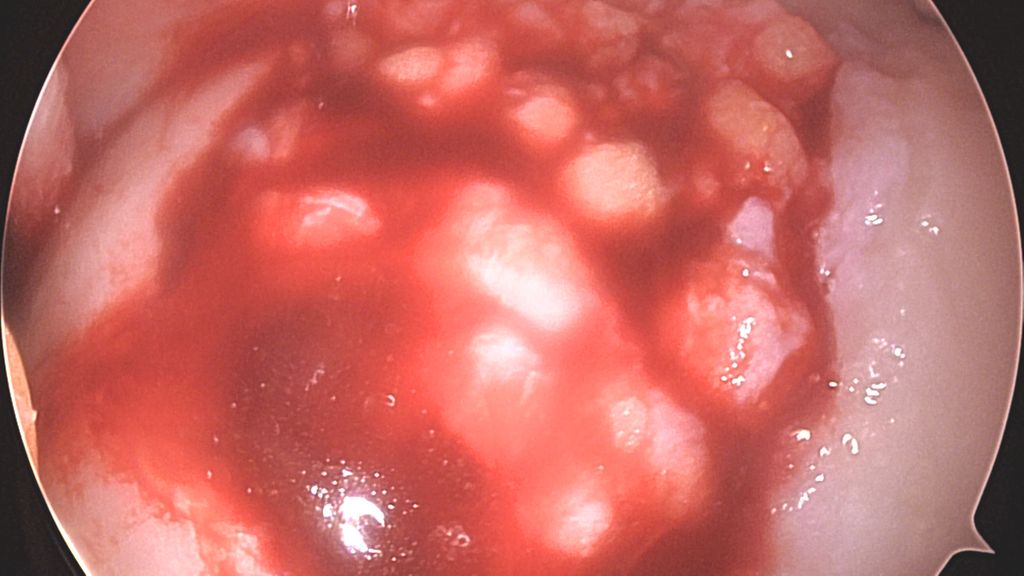
Abb. 1f: MRI-Bildgebung 2 Jahre postoperativ nach Minced-Cartilage-Chirurgie bei Knorpeldefekt im Bereich der Trochlea femoris
Neue Studie: MFX und MCI vergleichbar
Ziel von Dr. Hax’ Studie war daher, klinisches Outcome und Komplikationen zwischen MFX und MCI in Kniegelenken zu vergleichen. In ihre retrospektive Analyse schloss das Team Daten von jeweils 49 Patienten mit MFX-Operation bzw. MCI ein. Die Patienten waren zwischen 2015 und 2021 operiert worden und im Schnitt 36 bzw. 33 Jahre alt. Bezüglich Alter, Geschlecht, Body-Mass-Index, ASA-Klasse, Sport- und Rauchverhalten unterschieden sich die beiden Gruppen nicht signifikant, jedoch bezüglich Grösse des Knorpeldefektes: Bei den MCI-Patienten war dieser mit im Schnitt 3,43cm2 (+/–1,85cm2) deutlich grösser als bei den MFX-Patienten mit 1,66cm2 (+/–1,09cm2) (p<0,001).
Zu Beginn der Studie und nach 6, 12 und 24 Monaten wurden der Core Outcome Measures Index (COMI) und der International-Knee-Documentation-Committee(IKDC)-Score erfasst sowie postoperative Komplikationen und Revisionsoperationen dokumentiert. COMI, IKDC und radiologische Zeichen besserten sich signifikant von präoperativ zu postoperativ in beiden Gruppen sowohl patellofemoral als auch tibiofemoral nach 12 Monaten. Auch bezüglich Komplikationen unterschieden sich die beiden Gruppen nicht: Nach MCI mussten 5 Patienten nach einem Jahr wegen Knorpel-Hypertrophie revidiert werden und eine Person nach zwei Jahren wegen Unregelmässigkeiten des Knorpels. Nach MFX mussten 3 Patienten nach 50 Monaten nochmals operiert werden, weil die Methode offenbar nicht erfolgreich war, und 3 nach 8 Monaten, weil sich in ihrem Gelenk Narben gebildet hatten.
Hax’ Fazit: «MCI und MFX sind bei kleineren Defekten vergleichbar gute Techniken – zumindest während des zweijährigen Beobachtungszeitraums. Beide Methoden sind praktikabel und zeigen ein adäquates Nutzen-Risiko-Profil. Allerdings muss man berücksichtigen, dass die Knorpeldefekte in der MFX-Gruppe durchschnittlich kleiner waren und die MCI trotz grösserer Defekte vergleichbare mittelfristige Ergebnisse geliefert hat.» Bei der Mikrofrakturierung entsteht lediglich ein fibrocartilaginäres Gewebe. «Deshalb ist das neu gebildete Gewebe biomechanisch nicht so stabil, eignet sich weniger für grössere Defekte, und es zeigt sich teils ein Versagen dieser Methode über die Jahre», fasste Hax zusammen. Ob sich bei der Minced-Cartilage-Technik hyaliner Knorpel bildet, ist bisher beim Menschen nicht belegt. MCI eignet sich im Vergleich zur MFX nach den Ergebnissen auch für grössere Defekte, während der Einsatz von MFX auf kleinere Defekte beschränkt werden sollte. Limitierungen der Studie sind, dass nur Daten bis zu 2 Jahren erhoben wurden, und diese auch nur retrospektiv, und dass die Patienten mit unterschiedlichen zusätzlichen Eingriffen behandelt wurden, die das Outcome beeinflusst haben könnten. «Mit den Vergleichsstudien stehen wir leider erst am Anfang der Forschung», so Hax. «Hoffentlich werden wir zeitnah wissen, welcher Patient von welchem Eingriff langfristig am meisten profitiert.»
Quelle:
«Ist die Minced-Cartilage-Implantation (MCI) der Mikrofrakturierung (MFX) überlegen? – Vergleichende Analyse von zwei einzeitigen chirurgischen Knorpelaufbauverfahren», Vortrag von Dr. med. Jakob Hax, 41. AGA-Kongress, 13. September 2024, Zürich
Literatur:
1 Shah NV et al.: Demographics and rates of surgical arthroscopy and postoperative rehabilitative preferences of arthroscopists from the Arthroscopy Association of North America (AANA). J Orthop 2018; 15(2): 591-5 2 Hjelle K et al.: Articular cartilage defects in 1,000 knee arthroscopies. Arthroscopy 2002; 18: 730-4 3 Widuchowski W et al.: Articular cartilage defects: study of 25,124 knee arthroscopies. Knee 2007; 14: 177-82 4 Flanigan DC et al.: Prevalence of chondral defects in athletes’ knees: a systematic review. Med Sci Sports Exerc 2010; 42: 1795-801 5 Brittberg M et al.: Treatment of deep cartilage defects in the knee with autologous chondrocyte transplantation. N Engl J Med 1994; 331: 889-95 6 Chimutengwende-Gordon M et al.: Current solutions for the treatment of chronic articular cartilage defects in the knee. EFORT Open Rev 2020; 5: 156-63 7 Gikas PD et al.: An overview of autologous chondrocyte implantation. J Bone Joint Surg Br 2009; 91: 997-1006 8 Grevenstein D et al.: Excellent histological results in terms of articular cartilage regeneration after spheroid-based autologous chondrocyte implantation (ACI). Knee Surg Sports Traumatol Arthrosc 2021; 29: 417-21 9 Riboh JC et al.: Comparative efficacy of cartilage repair procedures in the knee: a network meta-analysis. Knee Surg Sports Traumatol Arthrosc 2017; 25(12): 3786-99 10 Salzmann GM et al.: Autologous minced cartilage implantation for treatment of chondral and osteochondral lesions in the knee joint: an overview. Cartilage 2021; 13(1_suppl): 1124S-36S 11 Peras M et al.: Does AMIC® provide improvements at least two years after surgery for knee osteochondral lesions? A multicentre retrospective study of 101 patients. Orthop Traumatol Surg Res 2024; 110(1): 103774 12 Volz M et al.: A randomized controlled trial demonstrating sustained benefit of autologous matrix-induced chondrogenesis (AMIC®) over microfracture: 10-year follow-up. Eur J Orthop Surg Traumatol 2024; 34(5): 2429-37 13 Ossendorff R et al.: Clinical and radiographical ten years long-term outcome of microfracture vs. autologous chondrocyte implantation: a matched-pair analysis. Int Orthop 2019; 43: 553-9 14 Mithoefer K et al.: Incidence, degree, and clinical effect of subchondral bone overgrowth after microfracture in the knee. Am J Sports Med 2016; 44: 2057-63 15 Tsuyuguchi Y et al.: The benefit of minced cartilage over isolated chondrocytes in atelocollagen gel on chondrocyte proliferation and migration. Cartilage 2021; 12(1): 93-101 16 Wang N et al.: Particulate cartilage under bioreactor-induced compression and shear. Int Orthop 2014; 38: 1105-11 17 Marmotti A et al.: Autologous cartilage fragments in a composite scaffold for one stage osteochondral repair in a goat model. Eur Cell Mater 2013; 26: 15-32 18 Marmotti A et al.: One-step osteochondral repair with cartilage fragments in a composite scaffold. Knee Surg Sports Traumatol Arthrosc 2012; 20(12): 2590-601 19 Frisbie DD et al.: In vivo evaluation of autologous cartilage fragment-loaded scaffolds implanted into equine articular defects and compared with autologous chondrocyte implantation. Am J Sports Med 2009; 37(Suppl 1): 71S-80S 20 Christensen BB et al.: Autologous dual-tissue transplantation for osteochondral repair: early clinical and radiological results. Cartilage 2015; 6(3): 166-73 21 Cole BJ et al.: Outcomes after a single-stage procedure for cell-based cartilage repair: a prospective clinical safety trial with 2-year follow-up. Am J Sports Med 2011; 39(6): 1170-9 22 Massen FK et al.: One-step autologous minced cartilage procedure for the treatment of knee joint chondral and osteochondral lesions: a series of 27 patients with 2-year follow-up. Orthop J Sports Med 2019; 7: 2325967119853773 23 Runer A et al.: Autologous minced cartilage repair for chondral and osteochondral lesions of the knee joint demonstrates good postoperative outcomes and low reoperation rates at minimum five-year follow-up. Knee Surg Sports Traumatol Arthrosc 2023; 31(11): 4977-87
Das könnte Sie auch interessieren:
Multiligamentverletzungen im Knie: die ideale Bandplastik
Kombinationsverletzungen mehrerer Bänder im Kniegelenk sind eine Herausforderung in der Orthopädie. Ohne korrekte Therapie ist das Risiko für Rotationsinstabilitäten hoch. Eine vordere ...
Patientenoptimierung in der orthopädischen Chirurgie
Die Patientenoptimierung vor orthopädischen Eingriffen, insbesondere in der Endoprothetik, spielt eine entscheidende Rolle für den Erfolg der Operation und die Zufriedenheit der ...
Versagensanalyse nach Rotatorenmanschettenrekonstruktion
Die Rotatorenmanschette (RM) besteht aus den Muskeln Supraspinatus, Infraspinatus, Teres minor und Subscapularis. Diese zentrieren den Oberarmkopf in der Gelenkpfanne und tragen jeweils ...