Aktuelles zu Nierensteinen, Lupusnephritis und chronischer Nierenkrankheit
Bericht:
Dr. Corina Ringsell
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Am Jahreskongress der Schweizerischen Gesellschaft für Nephrologie (SGN-SSN) in Interlaken stellten junge Forschungsteams im Rahmen der Posterpräsentationen ihre Ergebnisse vor. Wir haben drei der Poster ausgewählt, die im Folgenden ausführlicher beschrieben werden.
Sekundärprävention von Nierensteinen
Dr. med. Martin Scoglio, Universitätsklinik für Nephrologie und Hypertonie, Inselspital Bern, stellte die INDAPACHLOR-Studie vor.1 Diese randomisierte, doppelblinde Crossover-Studie untersucht, ob Indapamid und Chlorthalidon die Urinübersättigung («relative supersaturation ratio», RSR) von Kalziumoxalat und Kalziumphosphat wirksamer verhindern können als Hydrochlorothiazid (HCT) – und damit das Wiederauftreten von Nierensteinen. Hintergrund ist, dass die meisten Nierensteine aus Kalzium bestehen und ein hoher Kalziumgehalt im Urin die vorherrschende Stoffwechselstörung bei rezidivierenden Nierensteinen ist. Präventiv werden neben diätetischen Massnahmen und der Gabe von Kalziumzitrat auch Thiazide und Thiazid-ähnliche Diuretika eingesetzt. Doch in der 2023 publizierten NOSTONE-Studie konnte bereits gezeigt werden, dass HCT im Vergleich zu Placebo Nierensteinrezidive nicht wirksam verhinderte.2 Indapamid und Chlorthalidon unterscheiden sich von HCT durch eine schnellere Anflutung (Indapamid 2–3h, Chlorthalidon 2–6h vs. HCT 4–6h) und eine längere Halbwertszeit (Indapamid 14–18h, Chlorthalidon 45–60h vs. HCT 6–15h).1
Derzeit ist die Rekrutierung für die Studie noch nicht abgeschlossen. Teilnehmen können Personen im Alter von mindestens 18 Jahren mit rezidivierenden Nierensteinen (2 oder mehr Steinereignisse in den letzten 10 Jahren vor der Randomisierung), wobei frühere Nierensteine aus mindestens 50% Kalziumoxalat, Kalziumphosphat oder einer Mischung aus beidem bestehen müssen. Die Probanden werden in drei Gruppen randomisiert und in drei Therapieperioden jeweils einmal täglich entweder mit Indapamid 2,5mg, Chlorthalidon 25mg oder HCT 50mg behandelt. Die drei aufeinanderfolgenden aktiven Behandlungsphasen von jeweils 28 Tagen werden durch Auswaschphasen von 28 Tagen voneinander getrennt. Primäre Endpunkte sind die Veränderungen der RSR von Kalziumoxalat und Kalziumphosphat vom Ausgangswert bis zum 28. Tag jeder Behandlungsphase, sekundäre Endpunkte sind die Veränderungen der 24-Stunden-Urin- und der Blutparameter vom Ausgangswert bis zum 28. Tag jeder Behandlungsphase.
Zum Zeitpunkt der Posterpräsentation Anfang Dezember waren 74 Patienten (Ziel: 99 Teilnehmer) rekrutiert worden, wovon 34 die Studie bereits abgeschlossen hatten. Das ursprünglich für Ende 2027 geplante Studienende könnte aber laut Scoglio aufgrund der guten Rekrutierungszahlen früher erreicht werden.1
Informationen zur Rekrutierung: Prof. Dr. med. Daniel Fuster, Universitätsklinik für Nephrologie und Hypertonie, Inselspital Bern,
daniel.fuster@insel.ch
.
Orale Glukokortikoidbelastung bei Lupusnephritis
Dr. med. Maria Wallner, Klinik für Rheumatologie, HOCH Health Ostschweiz, St.Gallen, präsentierte eine retrospektive Studie zur Gabe von oralen Glukokortikoiden (GC) und anderen Lupusmedikamenten bei Patienten mit Lupusnephritis (LN) in der Schweiz.3 Eingeschlossen waren Patienten mit durch Biopsie bestätigter LN, die zwischen 2007 und 2024 in die Schweizer SLE-Kohortenstudie (SSCS) aufgenommen worden waren. Die Nachbeobachtungszeit betrug vier Jahre. Ausgewertet wurden der Ausgangswert des Urinprotein-Kreatinin-Verhältnisses (UPCR), die orale GC-Exposition sowie die gleichzeitige Einnahme von Malariamitteln (HCQ) und anderen Immunsuppressiva (IS) zusätzlich zu GC innerhalb von vier Jahren nach der Diagnose.
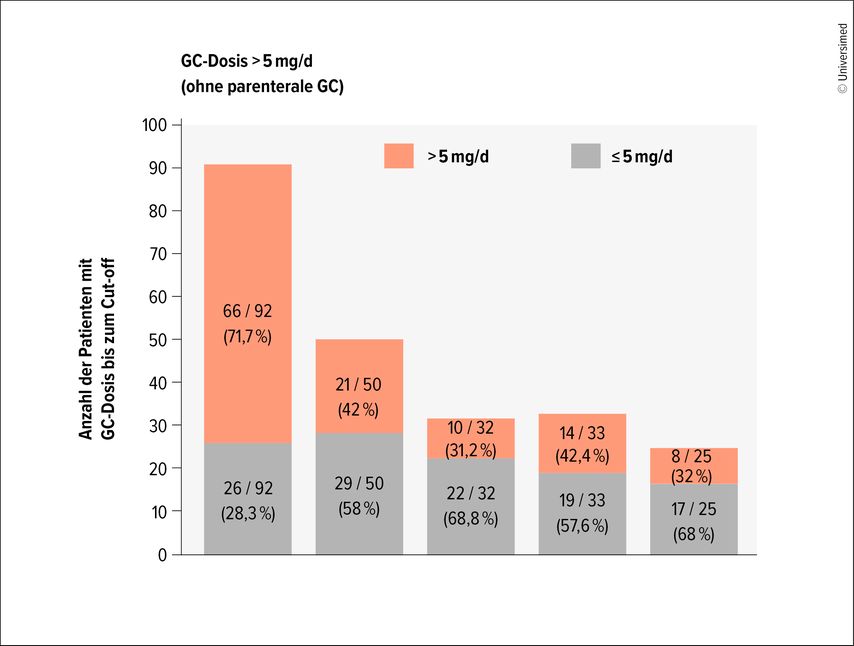
Insgesamt wurden die Daten von 144 LN-Patienten (83% Frauen, 65% Kaukasier) mit einer mittleren Krankheitsdauer von 8,8 Jahren und einem medianen UPCR von 92,5mg/mmol analysiert. Die Behandlungen zu Studienbeginn umfassten orale GC bei 92 Patienten, von denen 72% HCQ, 75% IS und 7% Biologika zusätzlich erhielten. Die mittlere GC-Dosis zum Zeitpunkt der LN-Diagnose betrug 21,5mg/d, wobei 71,7% (66/92 Patienten) mehr als 5mg/d erhielten. Zu Studienbeginn wiesen LN-Patienten, die GC erhielten, einen medianen UPCR-Wert von 92,1mg/mmol auf. Dabei lag er bei GC-Dosen von >5mg/d bei 110,2mg/mmol und bei Dosen von ≤5mg/d bei 35,5mg/mmol. Nach 1,5 Jahren betrug die mittlere GC-Dosis 7,2mg/d (42%, 21/50 erhielten >5 mg/d), nach 2,5 Jahren 6,1mg/d (31%, 10/32 erhielten >5mg/d) (Abb.1). Unter den Patienten mit einer GC-Dosis von >5mg/d bekamen 66% HCQ und 80% IS (am häufigsten Mycophenolat-Mofetil, gefolgt von Azathioprin).
Abb. 1: Entwicklung der hohen GC-Dosierung (>5mg/d) vom Studienbeginn bis zum Ende nach vier Jahren (modifiziert nach Wallner M et al. 2025)3
Diese Ergebnisse zeigten, dass in der Schweizer Kohorte von LN-Patienten eine höhere Belastung durch orale GC mit einer Proteinurie von rund 1g/d zu Beginn der Studie verbunden war. Allerdings nahm die durchschnittliche Dosis innerhalb von zweieinhalb Jahren von etwa 20 auf 6mg/d ab. Die Studienautoren vermuten, dass diese Verringerung auf den hohen Anteil von Patienten, die eine Kombinationsbehandlung erhielten, zurückzuführen ist, geben aber auch zu bedenken, dass aufgrund des deskriptiven Charakters der Studie keine kausalen Schlüsse auf eventuelle Subgruppeneffekte oder die Entwicklung der GC-Dosierung über die Zeit gezogen werden können. Sie betonen, dass weitere Studien zum klinischen Status der LN-Population während der Nachbeobachtung und bei Therapiewechseln nötig sind.3
Mineral- und Knochenstoffwechselstörungen bei CKD
Noemi Galliker, Spital Emmental, Burgdorf, zeigte die Ergebnisse einer Umfrage unter Schweizer Nephrologen zur Behandlung von Knochenstoffwechselstörungen bei chronischer Nierenkrankheit (CKD-BMD).4 Diese ergab, dass sich die meisten Nephrologen einen besseren Zugang zu Knochenbiopsien wünschen, da sie Bedenken hinsichtlich des Knochenumsatzes haben, sich aber dennoch verpflichtet fühlen, entsprechende Medikamente zu verschreiben.
Patienten mit CKD leiden häufig an Störungen im Mineral- und Knochenstoffwechsel. Dies kann zu geringerer Knochendichte (renale Osteodystrophie, ROD), aber auch zu Kalkablagerungen in Weichteilgeweben oder Blutgefässen führen. Diagnostischer Goldstandard bei Verdacht auf ROD ist nach wie vor die Knochenbiopsie, obwohl inzwischen auch vermehrt Biomarker zur Bestimmung des Knochenstoffwechsels eingesetzt werden. Bedenken gegen deren Einsatz basieren vor allem darauf, dass die Werte aufgrund der renalen Ausscheidung der meisten Marker nicht zuverlässig sind. Eine eindeutige Klassifizierung der ROD ist jedoch Voraussetzung für die Therapie, wobei die Optionen bei CKD-Patienten oft wegen Kontraindikationen, Nebenwirkungen oder Problemen bei der Kostenerstattung begrenzt sind. Um die derzeit in der Schweiz gängige Praxis des CKD-BMD-Managements zu erfahren, wurden Mitglieder der Schweizerischen Gesellschaft für Nephrologie zu Behandlungsmustern, Knochenbiopsien, biochemischen Markern und antiresorptiven oder osteoanabolen Behandlungen bei CKD-Patienten befragt.4
An der Umfrage nahmen 75 Personen teil, was einer Rücklaufquote von 25–30% entspricht. Die Teilnehmer waren überwiegend männlich (61%) und arbeiteten hauptsächlich in der Deutschschweiz (67%). Von den Befragten gaben 37 (52%) an, Zugang zu einem Zentrum zu haben, das Knochenbiopsien vornehmen kann, 22 (31%) haben in den letzten fünf Jahren Patienten zur Knochenbiopsie überwiesen. Die meisten Knochenbiopsien wurden demnach von Orthopäden durchgeführt (55%) und in der Schweiz, Frankreich oder Deutschland analysiert. Therapeutisch wurden üblicherweise Bisphosphonate und Denosumab verschrieben. Ein Grossteil der Befragten gab an, noch nie Romosozumab (88%) oder PTH-Analoga (42%) verordnet zu haben. Die meisten Teilnehmer äusserten allgemeine Bedenken hinsichtlich der Verwendung von antiresorptiven oder osteoanabolen Medikamenten bei CKD-BMD. Als Grund gaben sie fehlende Daten zu fortgeschrittener CKD und einen unbekannten Knochenumsatzstatus (jeweils 76%) an. Dennoch erfolgten vor Beginn einer antiosteoporotischen Therapie nur in weniger als 25% der Fälle Knochenbiopsien. Die Nephrologen hatten nur mässiges Vertrauen in biochemische Biomarker für Osteodystrophie-Subtypen. Insgesamt 97% der Befragten gab an, dass ein besserer Zugang zu Knochenbiopsien ihr Verschreibungsverhalten von Osteoporosetherapien bei CKD-MBD verändern könnte. Daher sind nach Ansicht der Studienautoren grössere Anstrengungen erforderlich, um das Bewusstsein und das Wissen über diagnostische Werkzeuge und neuartige Therapeutika bei CKD-MBD zu verbessern.4
Quelle:
Jahrestagung der Schweizerischen Gesellschaft für Nephrologie, 4. bis 5. Dezember 2025, Interlaken
Literatur:
1 Scoglio M et al.: SO-17: Indapamide and chlorthalidone to reduce urine supersaturation for secondary prevention of kidney stones: a randomized, double-blind, crossover Trial (INDAPACHLOR trial). Posterpräsentation 2 Fuster DG et al.: Hydrochlorothiazide and prevention of kidney-stone recurrence. New Engl J Med 2023; 388: 871-91 3 Wallner M et al.: SO-21: Oral glucocorticoid burden in lupus nephritis: a swiss cohort analysis. Posterpräsentation 4 Galliker N et al.: SO-20: Nephrologists’ survey on the management of chronic kidney disease-associated mineral and bone disorders in Switzerland. Posterpräsentation
Die Abstracts der genannten Poster sind verfügbar unter: Swiss Med Wkly 2025; 155 (Suppl 294): https://smw.ch/index.php/smw/article/view/5129
Das könnte Sie auch interessieren:
«Die Nephrologie erlebt aktuell eine kleine Revolution»
Pietro Cippà ist seit April 2025 Chefarzt Nephrologie und Transplantationsimmunologie am Universitätsspital Basel – und seit dem Jahreskongress der Schweizerischen Gesellschaft für ...
Nephrokalzinose, Mutationen, Nierensteine – und was dies mit dem Alter zu tun hat
Prof. Martin Konrad leitet die Pädiatrische Nephrologie an der Universitätsklinik für Kinder- und Jugendmedizin in Münster. An der Jahrestagung der Schweizerischen Gesellschaft für ...
Adipositas und ihre Folgen für die Niere
Die Adipositas ist zu einem der wichtigsten weltweiten Gesundheitsprobleme geworden. Diese hat direkte und indirekte Folgen für die Niere. Neben der Gefahr einer Glomerulopathie und der ...