UEGW 2025: Neues aus der Hepatologie
Bericht:
Reno Barth,
Medizinjournalist
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
In der Indikation metabolisch bedingte Lebersteatose bzw. Steatohepatitis scheiterten über viele Jahre zahlreiche Therapieversuche. Seit Kurzem stehen erstmals wirksame Therapien zur Verfügung. Als effektiv erwiesen haben sich Substanzen aus der Gruppe der GLP-1-Rezeptor-Agonisten sowie Resmetirom, ein selektiver Agonist am Schilddrüsenhormonrezeptor β.
Die Arbeitsdiagnose einer MASLD (mit metabolischer Dysfunktion assoziierte steatotische Lebererkrankung) ist einfach: Wird mittels Bildgebung, in der Regel Ultraschall oder Biopsie, eine Steatose der Leber festgestellt und liegen kardiometabolische Risikofaktoren, jedoch kein hoher Alkoholkonsum vor, so kann von einer MASLD ausgegangen werden. Kommen Inflammation und möglicherweise Fibrose hinzu, so spricht man von MASH (mit metabolischer Dysfunktion assoziierte Steatohepatitis). Bei 80% der Betroffenen bleibt es bei einer Steatose mit allenfalls minimalem Progressionsrisiko, erläuterte Prof. Herbert Tilg, Innsbrucker Universitätsklinik. In 20% der Fälle liegt jedoch eine MASH vor, die mit einem beträchtlichen Risiko für Progression zu Zirrhose und Dekompensation sowie mit einer erhöhten Inzidenz von Leberkarzinomen assoziiert ist. In dieser Patientengruppe ist die Mortalität signifikant erhöht, wobei kardiovaskuläre Todesursachen die grösste Rolle spielen. Daher besteht erheblicher Bedarf an wirksamen Therapien, so Tilg, der ergänzte, dass man bis heute nicht vollständig verstehe, warum es bei der Mehrheit der Betroffenen bei MASLD bleibt, während ein Teil eine MASH entwickelt. Dabei dürften extrahepatische Signale, unter anderem aus dem Fettgewebe, aber auch bakterielle Stoffwechselprodukte aus dem Darmmikrobiom eine wichtige Rolle spielen.1
Sind Bakterien an der Entwicklung einer Steatohepatitis beteiligt?
Man ging bei MASH bislang weitgehend von einer sterilen Entzündung der Leber aus, so Tilg. Allerdings wird aktuell intensiv diskutiert, ob nicht doch auch Bakterien in der Leber an der Genese einer MASH beteiligt sein könnten. Zumindest bakterielle DNA werde häufig in der Leber von MASH-Patienten gefunden. Ob auch ganze bzw. lebende Bakterien im Spiel sind, müsse noch geklärt werden. Tilg: «Möglicherweise wird das Dogma der sterilen Inflammation in Zukunft infrage gestellt.» Ebenso sind Lipide involviert. Hepatisches freies Cholesterin treibt die Entzündung ebenso wie Sphingolipide. In präklinischen Modellen induziert auch Fruktose die Entwicklung von MASH, Fibrose und hepatozellulärem Karzinom (HCC) – klinische Daten sprechen für einen proinflammatorischen Effekt von Fruktose.2 Im Gegensatz dazu hat Gewichtsreduktion einen ausgeprägten antiinflammatorischen Effekt, der durch die Senkung der Spiegel von Interleukin 1β mediiert wird.3
Auch das adaptive Immunsystem ist involviert. So konnte bei MASH die Präsenz autoaggressiver T-Zellen in der Leber nachgewiesen werden.4 Ebenfalls eine wichtige Rolle spielt eine systemische Inflammation. Tilg wies auf eine Arbeit hin, die CRP im Vergleich zu LDL-Cholesterin als aussagekräftigeren Biomarker für ein künftiges kardiovaskuläres Risiko identifizierte. Dies sei auch in der MASH-Population relevant, da man es mehrheitlich mit übergewichtigen und systemisch entzündeten Patienten zu tun habe. Im Falle der Leber ist die systemische Inflammation auch relevant im Hinblick auf das Krebsrisiko.5
Aktuelle Studiendaten legen nahe, dass es mindestens zwei unterschiedliche Phänotypen von MASLD/MASH gibt, nämlich einen mit primär hepatischem Risiko und einen, bei dem die systemische Morbidität und letztlich kardiovaskuläre Mortalität die grössere Bedeutung haben. Dies könnte in einigen Jahren für die Therapie relevant werden, so Tilg.6
Resmetirom
Die Suche nach wirksamen Therapien für MASH verlief lange Zeit frustran. Im August 2025 erfolgte nun in der EU die Zulassung von Resmetirom, einem selektiven Agonisten am Schilddrüsenhormonrezeptor β (THR-β), zur Behandlung von MASH mit Leberfibrose. Bei dieser Erkrankung kommt es zur Inaktivierung von FT4, was zu einem Mangel an aktivem FT3 und in der Folge zur Down-Regulation von THR-β führt. Weiter werden die mitochondriale Funktion und die β-Oxidation von Fettsäuren gestört und damit die Fibrosierung der Leber gefördert.
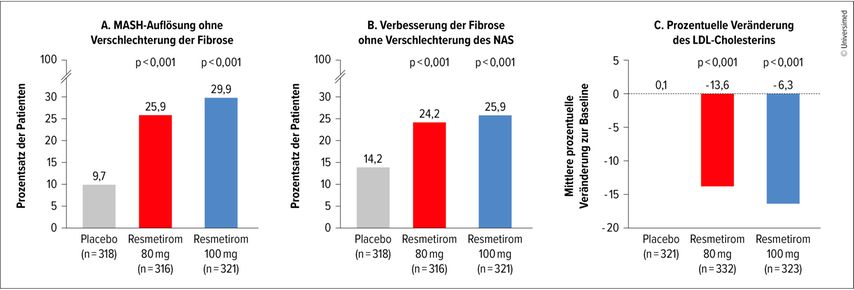
In einer Phase-III-Studie mit knapp 1000 Patienten wurde mit Resmetirom über 52 Wochen bei 25,9% der mit 80mg und bei 29,9% der mit 100mg behandelten Patienten eine Senkung des NAFLD-Activity-Scores (NAS) um mindestens zwei Punkte ohne Verschlechterung der Fibrose beobachtet (Abb.1A). Bei 24,2% (80mg) und 25,9% (100mg) der Patienten konnte eine Reduktion der Fibrose ohne Verschlechterung des NAS erreicht werden (Abb.1B). Resmetirom erwies sich im Vergleich zu Placebo als signifikant überlegen. Zusätzlich kam es in den Verumgruppen zu einer signifikanten Senkung des LDL-Cholesterins zu Woche 24 (Abb.1C).7 Tilg: «Wir beginnen zu verstehen, welche Bedeutung die Schilddrüse für die Leber hat.»
Abb. 1: Ergebnisse der Phase-II-Studie zu Resmetirom bei MASH. A: Senkung des NAFLD-Activity-Scores (NAS) um mindestens zwei Punkte ohne Verschlechterung der Fibrose zu Woche 52. B: Reduktion der Fibrose ohne Verschlechterung des NAS zu Woche 52. C: prozentuelle Veränderung des LDL-Cholesterins zu Woche 24 (modifiziert nach Harrison SA et al. 2024)7
GLP-1-Rezeptor-Agonisten reduzieren Steatose und Entzündung
Eine Substanzgruppe, die sich bereits seit längerer Zeit im klinischen Einsatz befindet und die sich auch bei MASLD/MASH bewährt, sind die GLP-1-RA. Beispielsweise konnte für Semaglutid bei 62,9% einer Kohorte von MASH-Patienten eine Abheilung der Steatohepatitis ohne Verschlechterung der Fibrose gezeigt werden (Placebo: 34,3%), die Fibrose besserte sich unter Semaglutid bei mehr als einem Drittel der Patienten. Auch der Enhanced Liver Fibrosis Score und die Lebersteifigkeit besserten sich. Tilg: «Semaglutid hat also alles gemacht, was wir von einem wirksamen Medikament in dieser Indikation erwarten.» Zusätzlich besserten sich auch zahlreiche metabolische Parameter wie beispielsweise HbA1c und CRP sowie der Blutdruck.8
Ähnliche Ergebnisse wurden in einer Phase-II-Studie mit dem dualen Inkretinmimetikum Tirzepatid demonstriert. Ergebnisse einer Phase-III-Studie werden erwartet.9 In einer Phase-II-Studie in der Indikation MASH untersucht wurde der duale GLP-1-/Glukagon-RA: ebenfalls mit guten Ergebnissen.10 Diese Resultate seien insofern bemerkenswert, als es in der Leber keine GLP-1-Rezeptoren gibt, so Tilg. Dabei wurde jedoch gezeigt, dass GLP-1-RA sowohl fibrotische als auch inflammatorische Pathways beeinflussen.11 Dies dürfte seine Ursache in pleiotropen Wirkungen auf unterschiedliche Organsysteme und möglicherweise auch auf T-Zellen haben und untermauere die Bedeutung extrahepatischer Signale für die Entwicklung von MASLD und MASH.12
Als besonders relevant stuft Tilg jedoch eine Studie mit dem Antisense-Oligonukleotid-DGAT-2-Inhibitor ION224 ein. Dieser blockiert wirksam die Synthese von Triglyzeriden und führte zu einer ausgeprägten Besserung von MASH, Leberfibrose sowie Lebersteatose. Tilg: «Diese Studie belegt das Konzept der Lipotoxizität. Es ist die erste Studie, die zeigt, dass die Toxizität der Lipide einen wesentlichen Einfluss auf die Leber hat.»13
Umstieg auf künstliche Süssstoffe keine gute Idee
Dringend gesucht werden auch wirksame Strategien zur Prävention von MASLD und MASH. Lebensstilmodifikation spielt dabei eine zentrale Rolle. Eine im Rahmen der UEGW 2025 vorgestellte Studie zeigt allerdings, dass der Umstieg von gezuckerten (SSB) auf künstlich gesüsste Getränke (LNSSB) keine sinnvolle Option ist, da beide mit einem erhöhten Risiko für die Entwicklung einer MASLD verbunden sind. Für die Studie wurden Daten von 123788 Individuen aus der UK Biobank ohne Lebererkrankung zu Beginn der Untersuchung ausgewertet. Der Konsum von Getränken wurde anhand wiederholter 24-Stunden-Ernährungsfragebögen bewertet.
Die Auswertungen zeigen, dass ein höherer Konsum von LNSSB und SSB (>250g pro Tag) das Risiko für MASLD um 60% (HR: 1,599) bzw. 50% (HR: 1,469) erhöht. Während der medianen Nachbeobachtungszeit von 10,3 Jahren entwickelten 1178 Teilnehmer eine MASLD und 108 starben an leberbedingten Ursachen. LNSSB wurden auch mit einem höheren Risiko für leberbedingte Todesfälle in Verbindung gebracht. Beide Getränketypen waren positiv mit einem höheren Fettgehalt in der Leber assoziiert.14
Dazu die Erstautorin der Studie, Dr. Lihe Liu, First Affiliated Hospital of Soochow University, Suzhou, China: «SSB stehen seit Langem in der Kritik, während ihre ‹Diät›-Alternativen oft als gesündere Wahl angesehen werden. Beide werden jedoch häufig konsumiert, und ihre Auswirkungen auf die Lebergesundheit werden nicht gut verstanden.» Liu fügte hinzu, dass selbst ein moderater Konsum von LNSSB, wie eine Dose pro Tag, mit einem höheren Risiko für MASLD verbunden ist. Dies stellt die gängige Wahrnehmung infrage, dass diese Getränke harmlos sind, und unterstreicht die Notwendigkeit, ihre Rolle in der Ernährung und Lebergesundheit neu zu bewerten.
Die Studie hebt hervor, dass der Ersatz von SSB und LNSSB durch Wasser das Risiko für MASLD signifikant reduziert – um 12,8% für SSB und 15,2% für LNSSB. Der Austausch zwischen den beiden Getränketypen bietet jedoch keine Risikominderung. Liu betonte, dass Wasser die beste Wahl bleibt, da es die metabolische Belastung verringert, die Fettansammlung in der Leber verhindert und den Körper hydriert. Die Forscher planen, die zugrunde liegenden Mechanismen durch langfristige, randomisierte und genetische Studien weiter zu untersuchen. Eine wichtige Frage wird sein, wie Zucker und seine Ersatzstoffe mit dem Darmmikrobiom interagieren und die Lebererkrankung beeinflussen.
Quelle:
UEG Week 2025, 4. bis 7. Oktober 2025, Berlin
Literatur:
1 Tilg H, Moschen AR: Hepatology 2010; 52: 1836-46 2 Tilg H et al.: Nat Metab 2021; 3: 1596-607 3 Moschen AR et al.: Mol Med 2011; 17: 840-5 4 Dudek M et al.: Nature 2021; 592: 444-9 5 Ridker PM et al.: Lancet 2023; 401: 1293-301 6 Targher G et al.: Gut 2024; 73: 691-702 7 Harrison SA et al.: N Engl J Med 2024; 390: 497-509 8 Sanyal AJ et al.: N Engl J Med 2025; 392: 2089-99 9 Loomba R et al.: N Engl J Med 2024; 391: 299-310 10 Sanyal AJ et al.: N Engl J Med 2024; 391: 311-9 11 Jara M et al.: Nat Med 2025; 31: 3128-40 12 Tilg H, Targher G: Nat Rev Gastroenterol Hepatol 2025; 22: 531-3 13 Loomba R et al.: Lancet 2025; 406: 821-31 14 Liu L et al.: Abstract OP161. UEG Week 2025
Das könnte Sie auch interessieren:
Portale Hypertonie – neue diagnostische und therapeutische Möglichkeiten
Patientinnen und Patienten mit portaler Hypertonie haben ein hohes Risiko, an Komplikationen wie gastroösophagealen Varizen und Blutungen, Aszites oder hepatischer Enzephalopathie zu ...
Fünf Therapien zur Behandlung von MASLD
Mit zunehmendem Übergewicht in der Bevölkerung wird auch die mit metabolischer Dysfunktion assoziierte steatotische Lebererkrankung (MASLD) vermehrt diagnostiziert. PD Dr. Dr. med. David ...
Sonografie der Leber – aktuelle Entwicklungen, quantitative Verfahren und klinische Bedeutung
Der vorliegende Übersichtsartikel fasst aktuelle technische Entwicklungen sowie klinische Anwendungen und Limitationen der Lebersonografie zusammen und diskutiert deren Stellenwert im ...