Portale Hypertonie – neue diagnostische und therapeutische Möglichkeiten
Bericht:
Moana Mika, PhD
Redaktorin
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Patientinnen und Patienten mit portaler Hypertonie haben ein hohes Risiko, an Komplikationen wie gastroösophagealen Varizen und Blutungen, Aszites oder hepatischer Enzephalopathie zu erkranken. Prof. Andrea De Gottardi ist Co-Chefarzt und Leiter der Hepatologie am Luzerner Kantonsspital, LUKS. Am gemeinsamen Jahreskongress der Schweizerischen Gesellschaft für Gastroenterologie (SGGSSG) und der Swiss Association for the Study of the Liver (SASL) erklärte er, wie die portale Hypertonie diagnostiziert und behandelt wird.
Keypoints
-
Der diagnostische Goldstandard bei portaler Hypertonie ist die Bestimmung des Lebervenendruckgradienten. Immer öfter werden aber auch nichtinvasive Methoden angewendet.
-
Bei der Behandlung im Akutstadium geht es darum, die Patientin oder den Patienten hämodynamisch zu stabilisieren.
-
Das Ziel der Behandlung im chronischen Stadium ist, Komplikationen der portalen Hypertonie zu verhindern.
-
Nebst der kausalen Behandlung werden auch nichtätiologische Therapien eingesetzt, wie zum Beispiel Statine oder Antikoagulanzien.
-
Endohepatologische Verfahren werden in Zukunft vermehrt zur Anwendung kommen.
Die Leberzirrhose ist die häufigste Ursache der portalen Hypertonie.1 Einer epidemiologischen Studie zufolge nimmt die Prävalenz der Leberzirrhose in europäischen Ländern weiter zu. Je nach Land hängt der Anstieg mit schädlichem Alkoholkonsum oder Hepatitisvirus-Epidemien zusammen. Aber auch Länder mit historisch niedrigen Raten dürften in Zukunft vermehrt Leberzirrhosen verzeichnen. Dies, weil in der westlichen Bevölkerung die Adipositas zunimmt und dadurch das Risiko für Metabolismus-assoziierte steatotische Lebererkrankungen (MASLD) steigt, so die Schlussfolgerung der Studie.2
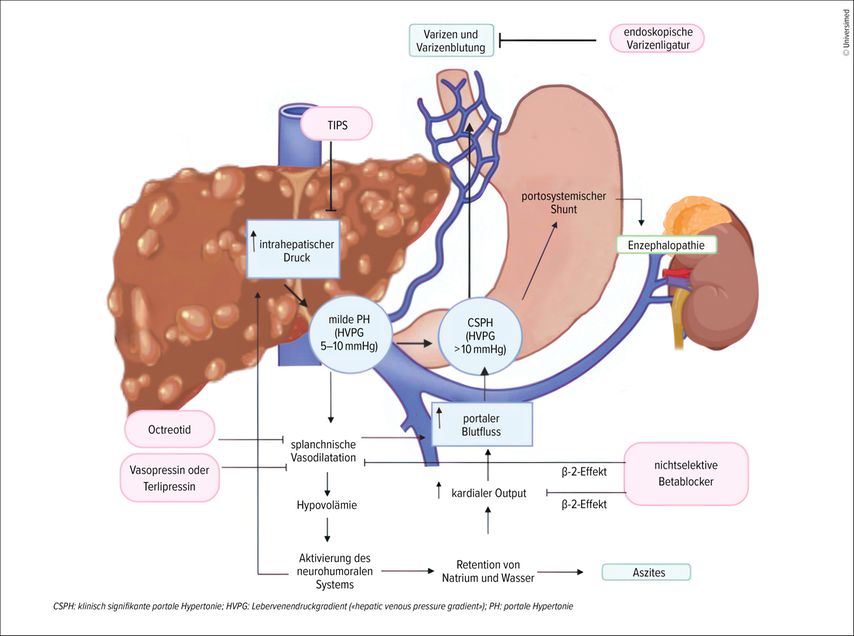
Die portale Hypertonie kann schwerwiegende bis lebensbedrohliche Komplikationen verursachen. Dazu gehören: Aszites, Ösophagus- und Fundusvarizen – und damit ein hohes Risiko gastrointestinaler Blutungen –, Splenomegalie und hepatische Enzephalopathie. Im schlimmsten Fall müssen bei Betroffenen lebenserhaltende Massnahmen innert kürzester Zeit eingeleitet werden.3,4 Für die Behandlung der portalen Hypertonie gilt es also, den Druck in der Pfortader und die Risiken von Komplikationen so weit zu senken, dass der Zustand stabilisiert wird (Abb. 1). Wie das gemacht wird, zeigte De Gottardi in seinem Vortrag auf.
Abb. 1: Pathophysiologie der portalen Hypertonie und Wirkmechanismen verschiedener Therapien (modifiziert nach Diaz-Soto MP et al. 2022)3
Neue Möglichkeiten in der Diagnose
De Gottardi setzte allerdings einen Schritt früher an, und zwar bei der Diagnose: «Eine korrekte Diagnose der portalen Hypertonie ist wichtig», sagte er. Es gebe mehrere Möglichkeiten, diese zu stellen. Der Goldstandard ist die Berechnung des Lebervenendruckgradienten, das heisst des Gradienten zwischen dem Blutdruck in der Pfortader und in den Lebervenen. Die Messung wird invasiv über einen Katheter gemacht. Bei Gesunden liegt der Gradient bei 1–5mmHg, während ein Gradient von mehr als 10mmHg als klinisch signifikante portale Hypertonie definiert wird.1 De Gottardi ergänzte, dass für die Diagnosestellung zusätzlich zum erhöhten Druckgradienten eine klinische Dekompensation vorliegen müsse, die sich zum Beispiel in gastroösophagealen Varizen, portosystemischen Kollateralen oder in einem hepatofugalen Blutfluss zeigt.
«Die zweite Diagnosemöglichkeit ist eine ziemliche Neuheit», sagte De Gottardi und fügte an: «Sie ist nichtinvasiv.» Die Methode misst die Lebersteifigkeit mittels Ultraschall. Sie wird als transiente Elastografie bezeichnet. Eine Diagnose liegt vor, wenn die Lebersteifigkeit mindestens 25kPa beträgt. Ist der Wert kleiner, so wird zusätzlich die Thrombozytenzahl beigezogen, die – um die Diagnose der klinisch signifikanten portalen Hypertonie zu stellen – 150000/mm3 oder kleiner ist.1 «Ausserdem werden wir in Zukunft die Leberzirrhose vermehrt auch über die Steifigkeit der Milz diagnostizieren», sagte De Gottardi weiter. Er bezog sich dabei auf das sogenannte «NICER-Model». «NICER» steht für «non-invasive clinical significant portal hypertension estimated risk». Das Modell schliesst die Steifigkeit der Milz als Surrogatmarker mit ein.5
Im Falle einer portosinusoidalen Gefässkrankheit (PSVD; nichtzirrhotische portale Hypertonie [NCPH]) ist die Lebersteifigkeit im normalen Bereich, allerdings liegen klinische Zeichen der portalen Hypertonie vor: Varizen, Varizenblutungen und Kollateralen sowie Aszites, Splenomegalie und eine Thrombozytenzahl von <150000/mm3.1
Unabhängig von der Diagnosestellung gilt bei allen Ursachen der portalen Hypertonie: Der initiale Pathomechanismus ist ein erhöhter Widerstand des portalen Blutflusses. Je nach Ort des Widerstands wird die portale Hypertonie in prähepatisch, intrahepatisch oder posthepatisch klassifiziert. Beispiele für Ursachen sind bei der prähepatischen Hypertonie eine Thrombose in der Pfortader, bei der intrahepatischen Form eine fortgeschrittene Fibrose oder Zirrhose und bei der posthepatischen Variante eine Lebervenenthrombose.3
Die Behandlung im Akutstadium
De Gottardi unterschied in seinem Vortrag zwischen zwei Settings in der Behandlung: dem akuten und dem chronischen. Zum akuten Setting gehört die Varizenblutung. «Hier geht es darum, die Patientin oder den Patienten hämodynamisch zu stabilisieren», sagte De Gottardi. Dazu gehört, vasoaktive Substanzen wie Octreotid, Somatostatin oder Terlipressin zu verabreichen, eine prophylaktische Antibiotikatherapie einzuleiten und die Varizen endoskopisch zu ligieren. «Bei der Behandlung der Varizenblutung kann es in gewissen Situationen zu Therapieversagen kommen», sagte De Gottardi. In manchen Fällen sei daher auch ein TIPS (transjugulärer intrahepatischer portosystemischer Shunt), der früh eingesetzt wird, «und zwar innerhalb von 72 Stunden», erfolgreich, erklärte De Gottardi. Durch den Eingriff wird Blut aus der Pfortader direkt in den allgemeinen Blutkreislauf geleitet.6
Auch das hepatorenale Syndrom mit nachfolgendem Nierenversagen gehört zu den akuten Situationen. Auch hier sei eine korrekte Diagnosestellung wichtig, sagte De Gottardi. Nebst einer Zirrhose mit Aszites gehören ein rascher Anstieg des Serumkreatinins und womöglich ein Abfall der Urinmenge zu den Definitionskriterien. Verbessern sich diese Anzeichen nach Volumengabe innerhalb von 24 Stunden nicht und lassen sich keine anderen Ursachen finden, sind die Diagnosekriterien eines akuten Nierenversagens bei hepatorenalem Syndrom erfüllt.4 «Der Vasokonstriktor Terlipressin ist die bevorzugte Therapie in dieser Situation», so De Gottardi.
Betablocker im chronischen Setting
Bei der Behandlung im chronischen Setting steht die Prävention von zwei Komplikationen im Fokus: von Varizenblutungen und Aszites. Bei der Varizenblutung unterschied De Gottardi zwischen der Prävention einer ersten und einer erneuten Blutung. Die Datenlage bei der Verhinderung einer erneuten Blutung ist klar: Am erfolgreichsten ist die Kombination aus medikamentöser Therapie mit einem Betablocker und der endoskopischen Varizenligatur.7 Bei der Prävention einer ersten Blutung hingegen müssten Datentrends noch bestätigt werden, sagte De Gottardi. «Allerdings scheint auch hier die Kombinationstherapie erfolgreich zu sein, um die Blutungsinzidenz zu mindern und die Gesamtüberlebenszeit zu verlängern», erklärte er.8
Bei der Wahl des Betablockers empfiehlt De Gottardi Carvedilol. Das Medikament blockiert sowohl den Beta-1-Rezeptor – was den kardialen Output verringert –, als auch den Beta-2-Rezeptor – was zu einer Vasokonstriktion im splanchnischen Gebiet führt. Ausserdem wird der Alpha-1-Rezeptor blockiert, was den intrahepatischen Widerstands vermindert.9 Betablocker kommen auch in der Prävention von Aszites zum Einsatz – die Evidenz ist auch hier gegeben, dass damit die Inzidenz von Aszites signifikant reduziert wird. Ausserdem zeigen Studienergebnisse, dass unter Betablockern nicht nur Aszites weniger häufig auftritt, sondern auch andere Episoden der Dekompensation wie Blutungen oder Enzephalopathie.10
Fortschritte in der Therapie
De Gottardi nannte in seinem Vortrag nebst den kausalen Behandlungsmöglichkeiten der portalen Hypertonie auch zwei nichtätiologische Therapien: Statine und Antikoagulanzien. Eine Metaanalyse zeigte, dass Statine den Pfortaderdruck senken.11 «Patientinnen und Patienten mit Leberzirrhose und einer Indikation für Statine, zum Beispiel aufgrund von Dyslipidämie, sollten Statine erhalten», sagte De Gottardi. Nicht nur reduzierten Statine den Blutdruck in der Pfortader, sondern sie trügen auch zu einer Verlängerung der Gesamtüberlebenszeit bei, erklärte er. Ähnlich positiv ist das Outcome mit Antikoagulanzien: Eine Studie zeigte, dass Zirrhose-Betroffene, die nicht für eine Transplantation gelistet sind und deren Pfortader thrombotisch verschlossen ist, von einer Antikoagulation profitieren. Die medikamentöse Therapie verbesserte den Blutfluss in der Pfortader und reduzierte das Risiko von Varizenblutungen.12
De Gottardi beendete seinen Vortrag mit einem Ausblick: «In Zukunft werden wir vermehrt endohepatologisch arbeiten», sagte er. Die Endohepatologie ist die Überschneidung von endoskopischen Verfahren – insbesondere jenen, die Echoendoskopie nutzen – mit der Praxis der Hepatologie. So wird zum Beispiel mithilfe eines endoskopischen Ultraschalls der Pfortaderdruck gemessen und zugleich die Leber biopsiert oder eine Varize obliteriert.13 Mit dem Fortschritt des endoskopischen Ultraschalls sind damit auch in der Hepatologie neue diagnostische und therapeutische Möglichkeiten dazugekommen.
Quelle:
Jahreskongress der Schweizerischen Gesellschaft für Gastroenterologie (SGGSSG) und der Swiss Association for the Study of the Liver (SASL), 11. bis 12. September 2025, Interlaken
Literatur:
1 Kaplan DE et al.: AASLD Practice Guidance on risk stratification and management of portal hypertension and varices in cirrhosis. Hepatology 2024; 79(5): 1180-211 2 Pimpin L et al.: Burden of liver disease in Europe: Eidemiology and analysis of risk factors to identify prevention policies. J Hepatol 2018; 69(3): 718-35 3 Diaz-Soto MP et al.: Management of varices and variceal hemorrhage in liver cirrhosis: a recent update. Therap Adv Gastroenterol 2022; 15: 17562848221101712 4 Nadim MK et al.: Acute kidney injury in patients with cirrhosis: Acute Disease Quality Initiative (ADQI) and International Club of Ascites (ICA) joint multidisciplinary consensus meeting. J Hepatol 2024; 81(1): 163-83 5 Mandorfer M et al.: Non-invasive assessment of portal hypertension: Liver stiffness and beyond. JHEP Rep 2024; 7(3): 101300 6 Lee EW et al.: AASLD Practice Guidance on the use of TIPS, variceal embolization, and retrograde transvenous obliteration in the management of variceal hemorrhage. Hepatology 2024; 79(1): 224-50 7 Gonzalez R et al.: Meta-analysis: Combination endoscopic and drug therapy to prevent variceal rebleeding in cirrhosis. Ann Intern Med 2008; 149(2): 109-22 8 Tevethia HV et al.: Combination of carvedilol with variceal band ligation in prevention of first variceal bleed in Child-Turcotte-Pugh B and C cirrhosis with high-risk oesophageal varices: the ‚CAVARLY TRIAL‘. Gut 2024; 73(11): 1844-53 9 Reiberger T et al.: Carvedilol for primary prophylaxis of variceal bleeding in cirrhotic patients with haemodynamic non-response to propranolol. Gut 2013; 62(11): 1634-41 10 Villanueva C et al.: β blockers to prevent decompensation of cirrhosis in patients with clinically significant portal hypertension (PREDESCI): a randomised, double-blind, placebo-controlled, multicentre trial. Lancet 2019; 393(10181): 1597-608 11 Wan S et al.: Systematic review with a meta-analysis: clinical effects of statins on the reduction of portal hypertension and variceal haemorrhage in cirrhotic patients. BMJ Open 2019; 9(7): e030038 12 De Franchis R et al.: Baveno VII - Renewing consensus in portal hypertension. J Hepatol 2022; 76(4): 959-74 13 Bazarbashi AN et al.: Endohepatology: Current perspectives and future directions. Hepatol Commun 2025; 9(9): e0767
Das könnte Sie auch interessieren:
UEGW 2025: Neues aus der Hepatologie
In der Indikation metabolisch bedingte Lebersteatose bzw. Steatohepatitis scheiterten über viele Jahre zahlreiche Therapieversuche. Seit Kurzem stehen erstmals wirksame Therapien zur ...
Fünf Therapien zur Behandlung von MASLD
Mit zunehmendem Übergewicht in der Bevölkerung wird auch die mit metabolischer Dysfunktion assoziierte steatotische Lebererkrankung (MASLD) vermehrt diagnostiziert. PD Dr. Dr. med. David ...
Sonografie der Leber – aktuelle Entwicklungen, quantitative Verfahren und klinische Bedeutung
Der vorliegende Übersichtsartikel fasst aktuelle technische Entwicklungen sowie klinische Anwendungen und Limitationen der Lebersonografie zusammen und diskutiert deren Stellenwert im ...