Schwangerschaft mit Multipler Sklerose
Autor:innen:
Dr. med. Alexandra Oancea
Dr. med. Maximilian Einsiedler
Dr. med. Andreea-Alexandra Aldea
Dr. med. Bettina Fischer-Barnicol
Prof. Dr. med. Christina Granziera
Prof. Dr. med. Dr. phil. Jens Kuhle
Prof. Dr. med. Özgür Yaldizli
Klinik und Poliklinik für Neurologie
Universitätsspital Basel
Korrespondierende Autorin:
Dr. med. Alexandra Oancea
E-Mail: alexandra.oancea@usb.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Was früher als Hindernis galt, ist heute gut beherrschbar: Frauen mit Multipler Sklerose (MS) können mit entsprechender Vorbereitung eine Schwangerschaft sicher und selbstbestimmt erleben. Eine MS-Diagnose stellt keine Hochrisikoschwangerschaft dar. Dieser Übersichtsartikel beleuchtet die wichtigsten Aspekte bei Kinderwunsch von Patientinnen mit MS.
Einleitung
Multiple Sklerose (MS) ist eine chronisch-entzündliche Autoimmunerkrankung des zentralen Nervensystems, bei der fehlgeleitete Immunreaktionen zu einer Demyelinisierung führen und auch axonale Schäden sowie Schäden an der gesamten Neuronstruktur verursachen. In der Folge wird die neuronale Signalweiterleitung beeinträchtigt, was zu unterschiedlichen neurologischen Funktionsstörungen führen kann. Frauen sind etwa dreimal häufiger betroffen als Männer. Der Erkrankungsbeginn liegt typischerweise zwischen dem 25. und 35. Lebensjahr und somit in einer Phase, in der Patientinnen oft eine Schwangerschaft in Betracht ziehen. Für eine sorgfältige Familienplanung ist es besonders wertvoll, auf aktuelle und verlässliche Informationen zurückzugreifen. So können Frauen mit MS eine Schwangerschaft gut vorbereitet angehen und zugleich sicherstellen, dass sich eine eingetretene Schwangerschaft unter bestmöglichen Bedingungen entwickelt.
Vor der Schwangerschaft
Bei der Wahl einer Ersttherapie für Frauen mit MS empfiehlt es sich, den Kinderwunsch frühzeitig zu thematisieren. Steht eine Schwangerschaft im Raum, sollten folgende Aspekte berücksichtigt werden:
-
Stabile Krankheitskontrolle vor der Empfängnis: Empfohlen werden eine mindestens einjährige schubfreie Phase bei aktiver MS und eine etwa zweijährige Stabilität bei hochaktiver MS – auch bei Patientinnen, die bereits eine krankheitsmodifizierende Therapie erhalten.
-
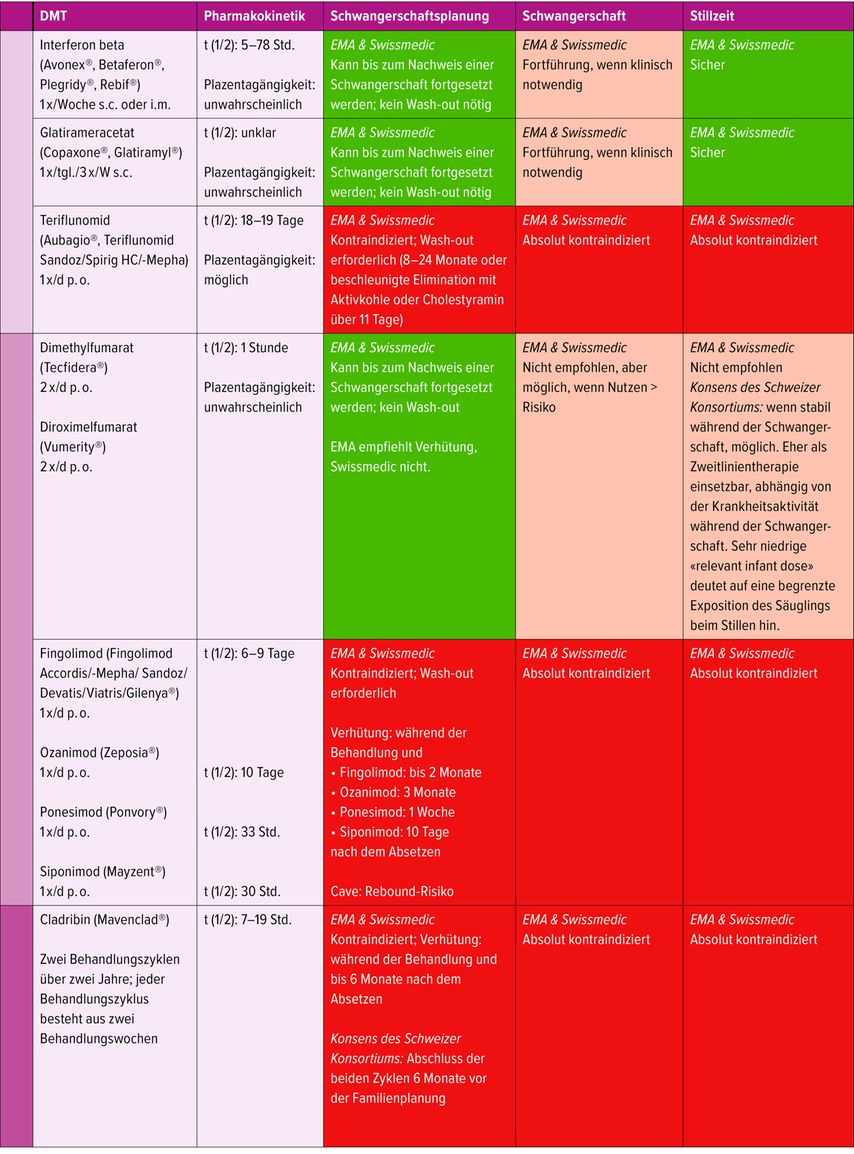
Rebound-Risiko nach Absetzen bestimmter Therapien: Einige Substanzen sind mit einem erhöhten Risiko eines Rebounds verbunden, also einer überproportionalen Zunahme der Krankheitsaktivität nach Therapieende. Daher erfordert ihr Auslass eine sorgfältige Planung. Dazu gehören S1P-Rezeptor-Modulatoren (Fingolimod, Siponimod, Ozanimod und Ponesimod) – hier wird in der Regel eine Überbrückung zu einer höher wirksamen Therapie empfohlen. Ein anderes Medikament, bei dem es nach dem Absetzen zu einem Rebound kommen kann, ist Natalizumab. Werden Patientinnen mit Natalizumab schwanger, wird häufig eine kontrollierte Fortführung während der Schwangerschaft mit einem verlängerten Therapieintervall gewählt. Das Unterbrechen dieser Medikamente ohne Ersatzstrategie sollte vermieden werden.
-
Teratogene Therapien: Einige krankheitsmodifizierende Therapien sind teratogen und sollten bei Frauen im gebärfähigen Alter mit besonderer Zurückhaltung eingesetzt werden, auch wenn die Familienplanung abgeschlossen ist. In der Schweiz ist mehr als ein Drittel aller Schwangerschaften ungeplant. Zu diesen Substanzen zählen Teriflunomid sowie die S1P-Rezeptor-Modulatoren. Bei Cladribin (Mavenclad) wird empfohlen, während der Behandlung und bis 6 Monate nach der letzten Einnahme eine zuverlässige Empfängnisverhütung zu gewährleisten. Für die übrigen Substanzen ist die Einhaltung der jeweiligen Wash-out-Periode zu beachten.
-
Erfolgt im ersten Trimester eine Exposition gegenüber einer teratogenen Therapie, sollten eine frühe morphologische Ultraschalluntersuchung veranlasst und eine engmaschige Verlaufskontrolle gewährleistet werden. Zudem wird eine Meldung an www.swisstis.ch empfohlen. Je nach Medikament kann es auch notwendig sein, Medikamente einzusetzen, die die Resorption des Medikamentes verhindern wie z.B. Teriflunomid. Hier wird bei einem akzidentellen Schwangerschaftseintritt Aktivkohle empfohlen, um die Resorption im Darm zu hemmen.
Während der Schwangerschaft
Eine wichtige ärztliche Aufgabe ist es, die werdende Mutter in diesem neuen, teils unvorhersehbaren Lebensabschnitt zu begleiten und zu stärken. Zugleich wirkt die Schwangerschaft für viele Patientinnen selbst krankheitsstabilisierend: Mehrere systematische Reviews und Metaanalysen bestätigen das bereits aus der PRIMS-Studie (2004) bekannte Muster einer deutlich verminderten Schubrate während der Schwangerschaft, insbesondere im dritten Trimenon. Dieser verminderten Schubrate in der Schwangerschaft folgt aber postpartal eine Phase erhöhter Krankheitsaktivität. Vor diesem Hintergrund ist es zentral zu vermitteln, dass eine engmaschige Betreuung gewährleistet ist, die Krankheitsaktivität zuverlässig überwacht werden kann und im Fall eines Schubes eine adäquate Behandlung zur Verfügung steht.
Die meisten Basistherapien müssen nach Bestätigung der Schwangerschaft (in einigen Fällen bereits zuvor) beendet werden. Es gibt jedoch Substanzen, die bei klarer klinischer Indikation und nur unter definierten Voraussetzungen nach Abwägen von Nutzen und Risiko weitergeführt werden können.
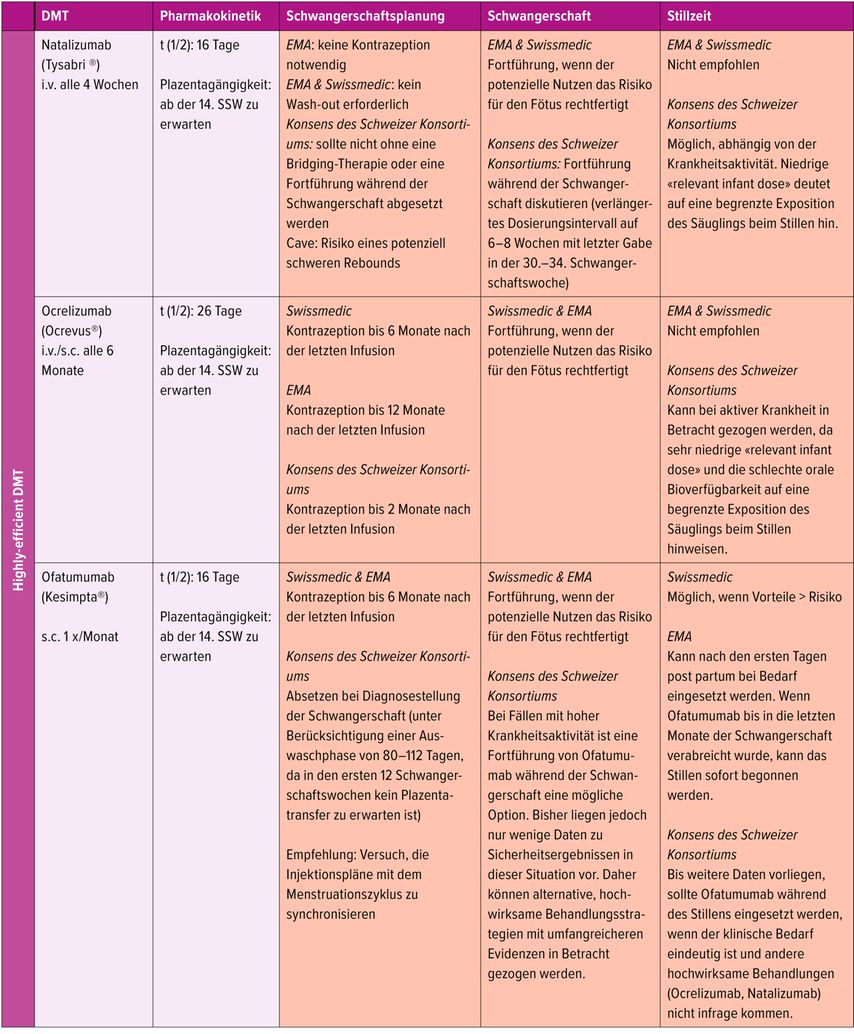
Dazu zählen Interferon β, Glatirameracetat, Fumarate, Natalizumab, Ocrelizumab und Ofatumumab. Werden Patientinnen unter Natalizumab schwanger, empfiehlt es sich, die Therapie in der Schwangerschaft fortzusetzen, denn ein Absetzen geht mit einem signifikanten Rebound-Risiko einher.
-
Wird Natalizumab fortgeführt, empfiehlt sich ein verlängertes Intervallregime (z.B. alle sechs Wochen), wobei die letzte Gabe idealerweise um die 34. Schwangerschaftswoche erfolgt. Es empfiehlt sich dann, das Nabelschnurblut auf Anämie und Thrombozytopenie zu testen. Wenn Anämie oder Thrombozytopenie beim Neugeborenen auftreten, sind sie meist transient und klinisch nicht relevant.
-
Ocrelizumab hat eine lange Halbwertszeit, und da sich der B-Zell-Pool nur langsam regeneriert, hält die Wirkung oft länger als sechs Monate an, was bedeutet, dass die Anwendung während der Schwangerschaft in den meisten Fällen nicht notwendig ist. Ocrelizumab sollte daher in der Schwangerschaft nur bei höchstaktiven MS-Verläufen zum Einsatz kommen. IgG1-Antikörper wie Ocrelizumab überqueren die Plazenta im ersten Trimester nicht, weshalb eine Applikation bis zur 28. Schwangerschaftswoche in solchen Ausnahmefällen gemäss dem Konsens des Schweizerischen Expertengremiums möglich ist (siehe oben). Auch eine Exposition gegenüber Ocrelizumab in utero sollte als sicher betrachtet werden. In einer Analyse von 3244 Schwangerschaften bei Frauen mit MS, die Ocrelizumab erhielten, wurde keine Assoziation zwischen einer intrauterinen Exposition gegenüber Ocrelizumab und einem erhöhten Risiko für ungünstige Schwangerschafts- oder Säuglingsausgänge festgestellt (Daten bis zum 12. Juli 2023, Roche Global Pharmacovigilance). Die Gabe während der Schwangerschaft ist zwar prinzipiell möglich, aber nicht zu empfehlen.
-
Die deutsche DGN-Leitlinie erwähnt, dass die Gabe von Ofatumumab bis zum Eintritt der Schwangerschaft und in ausgewählten Einzelfällen (nach sorgfältiger Risiko-Nutzen-Abwägung) auch während der Schwangerschaft, insbesondere bis zur 20. Schwangerschaftswoche, möglich erscheint.
Tabelle 1 fasst die aktuellen Therapieempfehlungen für die Zeit vor und während der Schwangerschaft sowie für die Stillzeit zusammen, basierend auf den Vorgaben von Swissmedic und EMA sowie auf dem Konsens eines schweizerischen Expertengremiums.
Tab. 1: Die zulässige MS-Therapie vor und während der Schwangerschaft richtet sich in Europa nach den Empfehlungen der EMA (European Medicines Agency), die jedoch nicht immer mit denen von Swissmedicübereinstimmen. Beide Behörden verfolgen einen eher konservativen Ansatz, da nur wenige Studien zu Sicherheitsdaten in der Schwangerschaft vorliegen. Unter Berücksichtigung pharmakologischer Daten (insbesondere Halbwertszeiten) sowie neuer Evidenz, etwa bei Patientinnen, bei denen während der Therapie eine ungewollte Schwangerschaft auftritt, beauftragte 2024 ein Konsortium aus der Schweizerischen Multiplen Sklerose Gesellschaft, der Schweizerischen Neurologischen Gesellschaft und der Schweizerischen Gesellschaft für Gynäkologie und Geburtshilfe eine interdisziplinäre Schweizer Autorengruppe mit der Aufbereitung der aktuellsten evidenzbasierten Daten
Schubverdacht während der Schwangerschaft
Bei Verdacht auf einen Schub gilt die Magnetresonanztomografie als unbedenklich. Gadolinium kann die Plazenta passieren und in den Fötus gelangen. Daher werden MRI in der Schwangerschaft ohne Gadolinium durchgeführt.
Im Falle eines bestätigten Schubs ist zu berücksichtigen, dass nicht jeder Schub eine unmittelbare Behandlung erfordert. Bei deutlich beeinträchtigenden Symptomen kann jedoch eine hochdosierte Glukokortikoidtherapie in der Schwangerschaft durchgeführt werden. Besonders im ersten Trimenon ist eine strenge Indikationsstellung geboten, da einzelne Studien auf ein potenziell erhöhtes Fehlbildungsrisiko hinweisen. In erfahrenen Händen und mit sorgfältiger Überwachung kann auch die Plasmapherese sicher angewendet werden, eine individuelle Risiko-Nutzen-Abwägung bleibt jedoch essenziell.
Schwangere mit MS haben ein leicht erhöhtes Risiko für Frühgeburten und Geburtseinleitungen. Andere Schwangerschaftsausgänge, etwa intrauterine Wachstumsverzögerung oder Präeklampsie, treten hingegen nicht häufiger auf als in der Allgemeinbevölkerung.
Vitamin-D-Supplementierung
Frauen mit MS wird empfohlen, während der Schwangerschaft Vitamin D einzunehmen. Für die optimale Dosierung liegt zwar nur begrenzte Evidenz vor, doch wird in der Regel eine tägliche Zufuhr von 1000 bis 5000 Internationalen Einheiten empfohlen. Die Supplementierung mit Folsäure erfolgt wie in der allgemeinen Schwangerschaftsmedizin nach den üblichen Empfehlungen.
Nach der Schwangerschaft & Stillzeit
Post partum
Mehrere Studien weisen auf ein erhöhtes Risiko für eine Krankheitsreaktivierung in der postpartalen Phase hin, insbesondere in den ersten 4 bis 6 Monaten nach der Entbindung. Für Patientinnen mit hochaktiver MS ist ein rascher Wiederbeginn der Therapie nach der Geburt essenziell. Bei mildem bis moderatem Krankheitsverlauf kann dagegen eine zeitlich verzögerte Wiederaufnahme der Behandlung erwogen werden.
Stillzeit
Es gibt zunehmende Hinweise darauf, dass Stillen einen protektiven Effekt auf die postpartale Krankheitsaktivität haben kann. Die über die Muttermilch übertragenen Wirkstoffmengen sind bei den meisten Therapien sehr gering, dennoch bestehen für einige Substanzen spezifische Einschränkungen (siehe Tabelle). Neuere Daten aus den primären Analysen MINORE und SOPRANINO, in denen 35 bzw. 13 stillende Frauen mit MS untersucht wurden, zeigen nur eine minimale Übertragung von Ocrelizumab über Plazenta und Muttermilch. Die B-Zell-Spiegel der Säuglinge lagen sowohl in der 6. Lebenswoche als auch an Tag 30 nach mütterlicher Ocrelizumab-Infusion im normalen Bereich.
Bei Bedarf kann eine MRT-Untersuchung während der Stillzeit ohne Einschränkung durchgeführt werden, auch unter Verwendung von Kontrastmittel. Gadolinium gilt beim Stillen als sicher. Ein Stillabbruch ist nicht erforderlich. Nur <0,04% der applizierten Gadolinium-Dosis gehen in die Muttermilch über. Davon werden beim Säugling nur <1% aus seinem Gastrointestinaltrakt resorbiert. Wenn die Mutter dennoch besorgt ist, kann sie einmalig für 24h das Stillen pausieren und die zuvor abgepumpte Milch zum Stillen verwenden.
Impfung des Kindes
Die EMA empfiehlt, Säuglinge von Müttern, die während der Schwangerschaft eine Anti-CD20-Therapie (z.B. Ocrelizumab oder Ofatumumab) erhalten haben, erst dann mit Lebendimpfstoffen zu immunisieren, wenn sich die B-Zell-Zahl des Kindes erholt hat. Nichtlebendimpfstoffe können grundsätzlich früher verabreicht werden; jedoch sollte die Impfantwort des Säuglings individuell überprüft werden.
Gesundheit des Kindes
Bei Säuglingen, die in utero oder peripartal immunsuppressiven Therapien ausgesetzt waren, ist ein potenziell erhöhtes Infektionsrisiko zu berücksichtigen (z.B. für Listeriose, CMV, Toxoplasmose). Registerdaten aus Schweden, die Anti-CD20-Therapien und Natalizumab mit anderen DMTs verglichen, deuten auf ein möglicherweise erhöhtes allgemeines Infektionsrisiko in den ersten Lebensjahren hin – insbesondere akute Infektionen der oberen Atemwege nach mütterlicher Anti-CD20-Exposition. Für Natalizumab zeigte sich hingegen kein vergleichbarer Anstieg. Bei fortgeführter Ocrelizumab-Therapie während der Schwangerschaft sollte nach Geburt eine hämatologische Untersuchung des Neugeborenen erfolgen, insbesondere wenn die Behandlung über das zweite Trimenon hinaus fortgesetzt wurde. Das Kind gilt in den 24 Wochen nach der letzten mütterlichen Infusion als potenziell immunsupprimiert; eine B-Zell-Depletion und gelegentlich auch eine Lymphopenie sind zu erwarten.
Literatur:
● Graber M et al.: Recommendations for the treatment of multiple sclerosis in family planning, pregnancy and lactation in Switzerland: Immunotherapy. Clin Transl Neurosci 2024; 8(3): 26 ● Graham EL et al.: Practical considerations for managing pregnancy in patients with multiple sclerosis: Dispelling the myths. Neurol Clin Pract 2024; 14(2): e200253 ● Kozik V et al.: Multiple sclerosis relapse treatment during pregnancy and offspring functional and structural neurodevelopment: A cross-sectional study. Neurology 2025; 105(9): e214217 ● DeSesso JM et al.: The placenta, transfer of immunoglobulins, and safety assessment of biopharmaceuticals in pregnancy. Crit Rev Toxicol 2012; 42(3): 185-210 ● Palmeira P et al.: IgG placental transfer in healthy and pathological pregnancies. Clin Dev Immunol 2012; 2012: 985646 ● Vukusic S et al.: Pregnancy and infant outcomes in women with multiple sclerosis treated with ocrelizumab. Neurol Neuroimmunol Neuroinflamm 2025; 12(1): e200349 ● Dobson R et al.: Anti-CD20 therapies in pregnancy and breast feeding: a review and ABN guidelines. Pract Neurol 2023; 23(1): 6-14
Das könnte Sie auch interessieren:
Menopause: Rettung oder Gefahr bei Endometriose?
Die Endometriose wird klassischerweise als östrogenabhängige Erkrankung des reproduktiven Alters betrachtet. Die weitverbreitete Annahme, dass sie mit Eintritt der Menopause verschwindet ...
Resilienz in den Wechseljahren: Strategien gegen Stimmungsschwankungen
Stimmungsschwankungen gehören zu den häufigsten und zugleich am meisten unterschätzten Symptomen der menopausalen Transition. Neben pharmakologischen Therapien gewinnen daher zunehmend ...
Physiotherapie als zentraler Baustein im Behandlungsmanagement
Der Beckenboden spielt in der Menopause eine zentrale Rolle für Kontinenz, Stabilität und Lebensqualität. Hormonelle Veränderungen können zu einer Schwächung der Beckenbodenmuskulatur ...