Hypermenorrhö: Ausführliche Diagnostik ist essenziell
Bericht:
Dr. med. Felicitas Witte
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Leidet eine Frau unter übermässigen Monatsblutungen oder Dysmenorrhö, kann sich dies massiv auf den Alltag auswirken. Was das Problem bei der Therapie ist, beschrieb Prof. Petra Stute beim 24. Kongress für praktische Gynäkologie und Geburtshilfe im Juni in Näfels.
«Heavy menstrual bleeding» (HMB)/abnorme uterine Blutung (AUB)
Je nach Studie leiden zwischen 16% und 91% der Frauen unter Dysmenorrhö, und jede vierte Frau klagt über verstärkte Monatsblutungen.1,2
Im Deutschen wird vielfach der Begriff Hypermenorrhö für eine überstarke Blutung mit einem Blutverlust von mehr als 80ml bei normaler Dauer und normalem Menstruationszyklus verwendet.3 In Japan, wo kürzlich eine Studie über die Behandlung mit einer Levonorgestrel-haltigen Spirale (LNG-IUD) erschienen ist, wird «heavy menstrual bleeding» (HMB) als ein Blutverlust von mehr als 140ml pro Zyklus definiert.4 Obwohl solche Milliliter-Angaben zur Klassifikation nützen mögen und für Studien hilfreich sind, sind sie im Alltag schwierig einzuordnen: Kaum eine Patientin kann die Menge des Menstruationsblutes messen. Deshalb gilt in der aktuellen Klassifikation der Federation of Gynecology and Obstetrics (FIGO) für abnorme uterine Blutungen (AUB) das Kriterium, ob die Frau das Blutvolumen als leicht, normal oder stark empfindet.5 Zugrunde liegt die Definition des National Institute for Health and Clinical Excellence (NICE). HMB ist dort definiert als exzessiver menstrueller Blutverlust, der das körperliche, emotionale und soziale Leben der Frau und/oder ihre Lebensqualität beeinflusst.6 HMB ist demnach ein Symptom und keine Diagnose.
Ursachen und diagnostische Abklärung
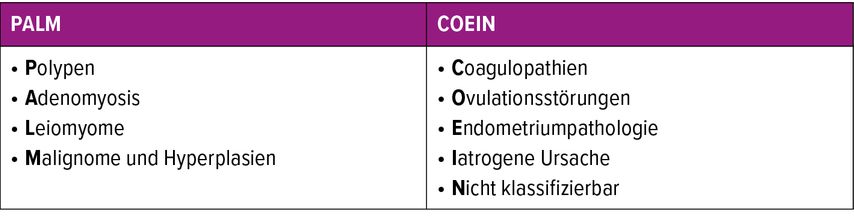
Die möglichen Ursachen für prämenopausale AUB können gemäss FIGO mit dem PALM-COEIN-System eruiert werden (Tab.1).5 «Strukturelle Gründe, wie Polypen, ein Leiomyom oder eine Adenomyosis, lassen sich meist recht rasch durch körperliche Untersuchung und Sonografie diagnostizieren», sagt Prof. Dr. med. Petra Stute, Leitende Ärztin Gynäkologische Endokrinologie und Reproduktionsmedizin, Universitätsklinik für Frauenheilkunde, Inselspital Bern. «Und auch nichtstrukturelle Ursachen wie Ovulationsstörungen oder eine Koagulopathie kann man teilweise schon durch eine gründliche Anamnese erkennen.»
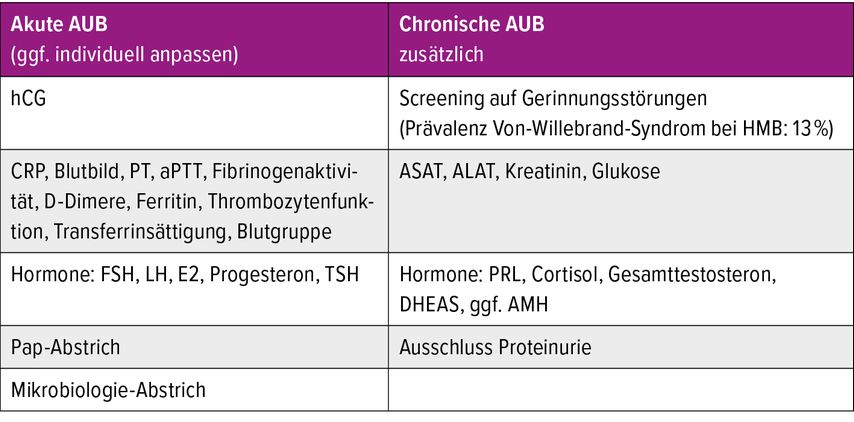
Unterschieden werden akute von chronischen AUB. Diagnostik und Therapie unterscheiden sich zum Teil. So ist es beispielsweise bei akuter AUB/HMB notwendig, die Vitalparameter zu bestimmen und bei hämodynamischer Instabilität zuerst den Kreislauf zu stabilisieren. Essenziell sind eine ausführliche Anamnese und körperliche Untersuchung, bevor weitere diagnostische Schritte, wie Abklärung des Hormonstatus, Blutbild, Bestimmung der Entzündungsmarker oder des Gerinnungsstatus, eingeleitet werden (Tab. 2).
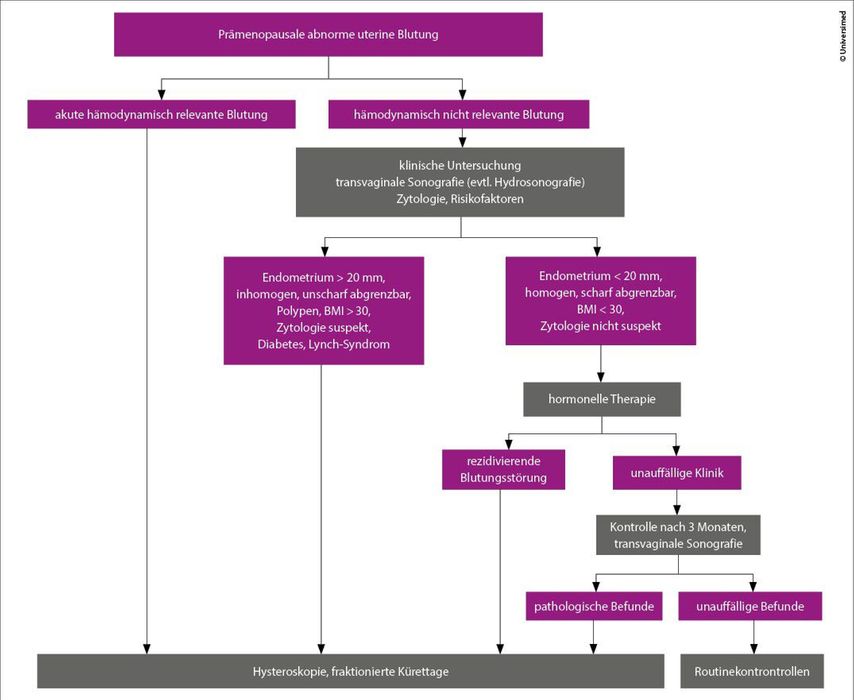
Wie bei Frauen mit abnormer uteriner Blutung (AUB) in der Prämenopause vorzugehen ist, ist anschaulich in einem Algorithmus in der AWMF-Leitlinie zum Endometriumkarzinom erklärt (Abb.1).7 Wichtig ist, zunächst zu klären, ob die Frau hämodynamisch stabil ist oder nicht. Ist die Blutung hämodynamisch relevant, ist sofort eine Hysteroskopie mit fraktionierter Kürettage erforderlich. Ist die Blutung hämodynamisch nicht relevant, wird eine Diagnostik eingeleitet: klinische Untersuchung, transvaginale Sonografie, Zytologie und Ermittlung von Risikofaktoren, etwa Familienanamnese in Bezug auf Gerinnungsstörungen oder vorausgegangene Operationen. Bei bestimmten Kriterien ist auch eine histologische Abklärung empfohlen, um ein Endometriumkarzinom auszuschliessen, etwa wenn das Endometrium mehr als 20mm misst, inhomogen und unscharf abgrenzbar ist oder wenn die Frau einen BMI >30 hat oder an Diabetes leidet. Ergeben sich keine Hinweise darauf, kann eine hormonelle Therapie gestartet werden. Besteht die Blutungsstörung weiterhin, sollte man auch hier beizeiten kürettieren, während bei unauffälliger Klinik nach 3Monaten kontrolliert werden kann. Wenn dann alles in Ordnung ist, genügen die normalen Routinekontrollen.
Therapie
Eine akute AUB bei hämodynamisch stabilen Frauen wird mit kombinierten oralen Kontrazeptiva, einer sequenziellen Östrogen-Gestagen-Therapie, einem reinen Gestagen-Präparat oder oraler Tranexamsäure behandelt.
Ob man einer Frau mit chronischer AUB eine Pille oder eine Hormonspirale verschreibt, hänge von vielen Faktoren ab, sagt Stute: «Das muss man mit der Patientin ausführlich besprechen und ihr die jeweiligen Vor- und Nachteile erklären.» Es spielt beispielsweise eine wesentliche Rolle, ob Kinderwunsch besteht oder mit der Therapie gleichzeitig verhütet werden soll. Zu klären ist auch, ob es Kontraindikationen gegen Hormone gibt, wie sehr die Frau im Alltag durch die Blutung eingeschränkt ist oder ob sie an anderen Krankheiten leidet. So ist etwa die Kombi-Pille bekanntermassen bei Frauen mit Zustand nach Thrombose oder Embolie oder einem hohen Risiko dafür, bei Zustand nach östrogenabhängigen Tumoren oder bekannter thrombophiler Erkrankung kontraindiziert. Die Hormonspirale wiederum sollte nicht eingelegt werden bei gestagenabhängigen Tumoren. Tabelle 3 zeigt eine Übersicht über die Behandlungsmöglichkeiten.
Kasuistik aus der Praxis
Wie wichtig die genaue Abklärung ist, machte Stute an einem Fallbeispiel deutlich: Die Frau ist 31 Jahre alt, leidet unter HMB, progredientem Haarausfall und chronischer Müdigkeit. Gewicht und BMI sind normal, sie nimmt keine Medikamente, die gynäkologische Untersuchung zeigt keine Auffälligkeiten. «Es wäre falsch, der Frau wegen ihrer HMB nur eine Pille oder eine Spirale zu verschreiben und sie nach Hause zu schicken», meint Stute. «Möglicherweise bessern sich damit die Blutungsprobleme, aber nicht die Lebensqualität, weil noch etwas anderes dahintersteckt.» Daher sei eine ausführliche Diagnostik notwendig.
«Die Therapie der Blutungsursache beseitigt nicht automatisch andere Probleme», betonte Stute. «Das darf man im Alltag nie vergessen.» So wirkte die erwähnte Patientin auf den ersten Blick zwar gesund, hatte aber mit einem Ferritin von 28ng/ml und einer Transferrinsättigung von 19% einen deutlichen Eisenmangel. Der Hb-Wert war mit 13g/dl noch normal. «Durch ständige Müdigkeit kann Eisenmangel bei Frauen die Lebensqualität stark beeinträchtigen – etwa zu Schwierigkeiten im Berufsleben oder zu Problemen in der Familie führen», so Stute. Therapieziel bei dieser Patientin war ein Ferritin von >70ng/ml, was mit einer langfristigen oralen Eisengabe gewährleistet werden sollte.
Aktuelle Studie aus Japan
Frauen mit Hypermenorrhö, Dysmenorrhö oder beidem haben nach Einlage einer Levonorgestrel(LNG)-haltigen Spirale eine bessere Lebensqualität. Das ist das Ergebnis einer Studie aus Japan, die im Juni 2022 publiziert wurde.4 «Dass die Spirale die Lebensqualität verbessern kann, überrascht mich nicht», kommentiert Stute. «Schliesslich sind Mirena® und Levosert® zur Behandlung einer idiopathischen Hypermenorrhö explizit zugelassen, und bereits im letzten Jahr gab es einen Review, der positive Effekte auf die Lebensqualität zeigte.»8
In der nichtinterventionellen prospektiven einarmigen Studie wurden insgesamt 593Frauen mit HMB, Dysmenorrhö oder beidem untersucht, die dann eine Hormonspirale mit 52mg LNG bekamen. Primäre Endpunkte waren Veränderungen im «Menstrual Distress»-Fragebogen (MDQ) und in der «Menorrhagia Multi-Attribute»-Skala (MMAS). Menstruationsbeschwerden und die Menge des Menstruationsblutes wurden mittels visueller Analogskala und eines Piktogramms, des «pictorial blood assessment chart», ermittelt. Erhoben wurden die Daten jeweils 1 Monat vor Einlage der Spirale sowie 3 bzw. 12Monate danach. Zur Erfassung der Lebensqualität wurde zusätzlich noch der «EuroQol Five Dimensions Five Levels»(EQ- 5D-5L)-Fragebogen angewendet.
Nach 3 und 12 Monaten nahmen medianer MDQ- und MMAS-Wert ab, gleichzeitig besserten sich die Menstruationsbeschwerden und die Frauen bluteten weniger. Die Spirale trug zu einer verbesserten Lebensqualität bei, schliessen die Autoren, unabhängig vom sozialen Hintergrund oder von demografischen Charakteristika.
Es gibt aber Kritikpunkte an der Studie. Zum einen hatten nur 108 der 593 Frauen den MDQ komplett in der prämenstruellen Zeit ausgefüllt und nur 109 nach der Periode, wie es das Studienprotokoll vorsah. Und den MMAS hatten nur 186 beantwortet. «Von den übrigen Frauen wissen wir nicht, wie deren Lebensqualität war. Vielleicht war sie vor Einlage der Spirale gar nicht so schlecht», meint Stute. Ein weiterer Kritikpunkt ist, dass die Frauen im Schnitt 42 Jahre alt waren, also in der Perimenopause. «Bei Frauen in der Perimenopause muss man eher nach Endometriumpathologien suchen als bei prämenopausalen Frauen, bevor man eine Spirale einlegt», sagt Stute. «Vielleicht waren die Frauen auf andere Weise abgeklärt worden, aber das hätten die Autoren dann beschreiben sollen.» 416 Frauen – also mehr als zwei Drittel – hatten eine sekundäre Dysmenorrhö oder HMB. Die häufigsten zugrunde liegenden Ursachen waren Adenomyose, Myome, Endometriose und Endometriumhyperplasie. Es wurde aber nicht angegeben, um welche Form der Endometriumhyperplasie – also mit oder ohne Atypien – es sich handelte.
Überrascht habe sie zudem, sagt Stute, dass Frauen mit primären und sekundären Ursachen von Dysmenorrhö und HMB «in einen Topf geworfen» wurden. «Vielleicht bekamen die Frauen noch andere Behandlungen, die die Lebensqualität verbesserten. Bevor man eine Spirale einsetzt, muss man ja erst einmal die Grundkrankheit behandeln und beispielsweise Polypen beseitigen. Vielleicht hat das schon Lebensqualität und Symptome gebessert.» Es sei zwar nicht von der Hand zu weisen, dass HMB und Dysmenorrhö die Gesundheit und den Alltag von Frauen enorm beeinträchtigen können und dass die Spirale dies möglicherweise bessern könne, sagt Stute. Orale Kontrazeptiva könnten aber ebenso Lebensqualität und Symptome verbessern. «Ich hätte mir gewünscht, dass die Autoren das in einer prospektiven, zweiarmigen Studie untersucht hätten.»
Weiterführend dazu das Interview
mit Dr. med. Thomas Eggimann:
«Ergebnisoffen beraten, auch wenn es zeitaufwendig wird»
Quelle:
24. Kongress für praktische Gynäkologie & Geburtshilfe, 2.–3. Juni 2022, Näfels
Literatur:
1 Ju H et al.: Epidemiol Rev 2014; 36: 104-13 2 Fraser IS et al.: Int J Gynaecol Obstet 2015; 128: 196-200 3 https://www.pschyrembel.de/Hypermenorrhö/K0AA0 4 Momoeda M et al.: Adv Ther 2022; online ahead of print 5 Munro MG et al.: Int J Gynaecol Obstet 2018; 143: 393-408 6 www.nice.org.uk/guidance/ng88 7 www.leitlinienprogramm-onkologie.de/leitlinien/endometriumkarzinom 8 Bürger Z et al.: Front Neuroendocrinol 2021; 63: 100943
Das könnte Sie auch interessieren:
Organische Quervernetzer als Schlüssel zur Osteoporoseprophylaxe
Osteoporose gehört zu den häufigsten altersbedingten Erkrankungen und betrifft vor allem postmenopausale Frauen. Während die Leitlinie zur Prävention vorrangig Kalzium und Vitamin D zur ...
Ernährung und Supplemente in der Menopause
Die Menopause ist eine Phase tiefgreifender hormoneller Veränderungen, die mit verschiedenen Beschwerden einhergehen kann. Parallel dazu wächst das Angebot an Ernährungskonzepten und ...
Hormonelle Veränderungen erkennen und begleiten
In Österreich sind rund 56% aller Frauen über 40 Jahre alt, die Menopause tritt im Mittel mit 51,7 Jahren ein. Damit verbringen Frauen etwa ein Drittel ihres Lebens in der Postmenopause ...