Temps forts en gastroentérologie
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Voici quelques-uns des thèmes abordés au Congrès annuel de la SSG à Interlaken: médicaments actuels et nouveautés en cas d’œsophagite à éosinophiles, algorithme simple et pratique pour l’évaluation et le traitement de la constipation chronique et options thérapeutiques destinées aux patients atteints d’un syndrome de l’intestin irritable accompagné de diarrhées.
En plus du contrôle de l’inflammation et de l’amélioration des symptômes, le traitement de l’œsophagite à éosinophiles (EoE) poursuit un objectif, qui est de réduire les modifications dues à une fibrose et le risque inhérent d’impaction alimentaire. Le risque de strictures de l’œsophage augmente en cas d’EoE non traitée: après 20 ans, environ 60% des personnes concernées présentent des strictures fibreuses.1 Comme le montrent des données récentes de Suisse, le diagnostic d’EoE est encore et toujours posé avec un retard de plusieurs années, 30 ans après sa première description.2
DDD: Drugs, Diet, Dilation
Les inhibiteurs de la pompe à protons (IPP) sont les médicaments le plus fréquemment instaurés pour le traitement de première intention de l’EoE. En fonction de l’objectif thérapeutique fixé (rémission clinique, histologique, endoscopique), environ un tiers à 50% des patients répondent au traitement par IPP. Au cours d’une étude espagnole récente, un traitement par IPP de 8 semaines a induit une rémission clinique et histologique chez 50% des patients traités. Le succès thérapeutique s’est également maintenu sous traitement d’entretien par une dose réduite d’IPP chez une proportion de patients allant jusqu’à 70%.3
L’un des premiers médicaments étudiés chez les patients présentant une EoE était le budésonide, un corticostéroïde topique. Au cours d’une étude de phase III en double aveugle, menée chez des patients présentant une EoE en rémission clinique et histologique, un traitement par 1mg de budésonide 2x/j pendant 48 semaines a permis un maintien de la rémission chez 75% des patients (critère d’évaluation primaire).4 Chez la plupart des patients qui participaient à l’étude d’extension «open label» de 48 semaines, la rémission s’est maintenue également sous une dose réduite de budésonide (0,5mg 2x/j). L’étude n’a apporté aucune indication concernant des effets indésirables sévères ou une suppression surrénalienne consécutive à un traitement à long terme par corticostéroïdes.5 «Il s’agit ici de nouvelles positives, car beaucoup de ces patients ont besoin d’un traitement à long terme», a souligné le PD Dr méd. Luc Biedermann, de la Clinique de gastroentérologie de l’Hôpital universitaire de Zurich.
Nous avons aussi de bonnes nouvelles concernant la limitation de la prescription de comprimés dispersibles de budésonide. Jusqu’à ce jour, seulement deux cycles de traitement de 12 semaines étaient remboursés par année. Depuis peu, après demande de remboursement, un traitement d’entretien allant jusqu’à 48 semaines est pris en charge, lorsque les patients présentent des antécédents de la maladie attestés depuis plusieurs années ou lorsqu’ils souffrent d’une inflammation œsophagienne étendue.
Traitements par anticorps spécifiques
Entre temps, le développement de traitements par anticorps spécifiques (Ac) s’est tellement développé pour l’EoE qu’en quelques années, plusieurs principes actifs ont été mis à disposition. Celui qui est le mieux étudié est le dupilumab, l’Ac de l’interleukine-4/interleukine-13 (IL-4/IL-13), suivi par le cendakimab, l’Ac de l’IL-13. D’autres candidats potentiels sont le benralizumab, l’anticorps du récepteur de l’IL-5, le lirentélimab, un Ac dirigé contre le Siglec-8, et l’étrasimod, un modulateur du récepteur S1P, qui est instauré depuis plusieurs années avec succès dans le traitement de la sclérose en plaques et dans les maladies intestinales inflammatoires. Les nouveaux traitements sont prometteurs avant tout pour les patients qui ne répondent pas à un traitement d’induction par des stéroïdes topiques, et chez ceux qui ont présenté une rechute sous traitement d’entretien. L. Biedermann a ajouté: «il serait idéal d’instaurer l’anticorps pour traiter simultanément les patients qui présentent une EoE et des comorbidités atopiques, comme de l’asthme bronchique et une dermatite atopique».
Les nouveautés relatives au régime propice à l’élimination sont peu nombreuses. «La mise en œuvre est complexe et difficile», a souligné le gastroentérologue. D’habitude, la chance de rémission histologique est à la hauteur du nombre d’aliment auquel on renonce. Il n’y a malheureusement à ce jour aucun moyen d’identifier à l’avance les aliments responsables. La bonne nouvelle, c’est que l’échange entre spécialistes de la nutrition en Suisse augmente et qu’ils discutent actuellement de la manière de mettre en place de la meilleure façon possible un régime favorisant l’élimination. Le «Bougie-Cap» est une nouveauté dans le domaine du traitement par dilatation, puisqu’il permet de procéder à l’intervention sous contrôle visuel. En matière de succès, le procédé ne se distingue pas des techniques conventionnelles de dilatation par ballon ou bougie. «Ce qui compte en pratique, c’est qu’on se décide pour une méthode et qu’on y acquière de l’expérience», a noté L. Biedermann.
Constipation
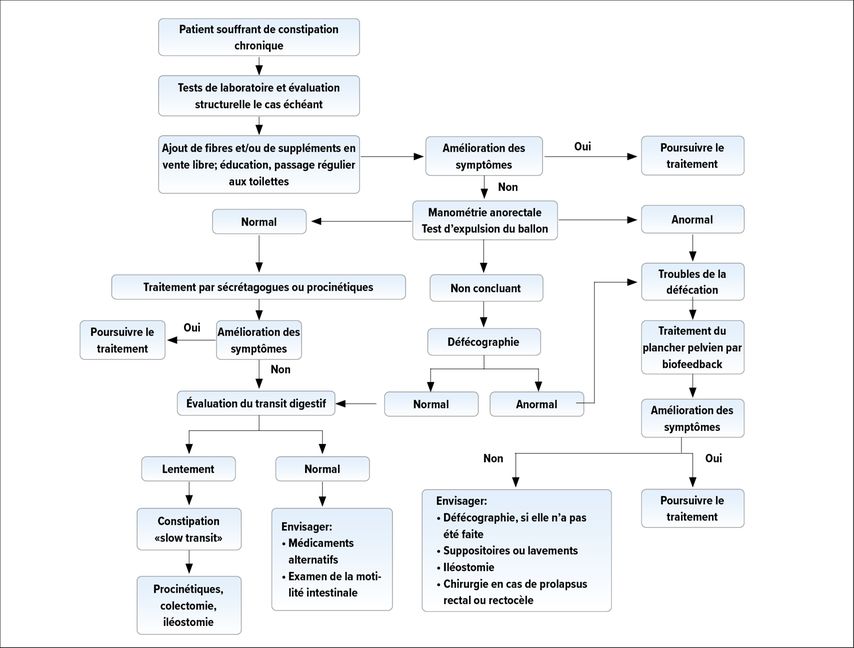
La prévalence de la constipation dans le monde s’élève à 15%, mais seule une petite proportion des patients concernés est traitée de manière adéquate. «ll y a deux ans, des spécialistes de la Clinique Mayo en Floride ont publié un algorithme facile destiné à évaluer et traiter les patients souffrant de constipation chronique; il a aujourd’hui quasiment la valeur d’une directive», a exposé le Prof. ém. Dr méd. Michael Fried, GastroPraxis Enge, de Zurich (Fig. 1).6 Il recommande, après avoir exclu des causes secondaires de constipation, de traiter initialement par laxatifs conventionnels. Selon une méta-analyse, la meilleure évidence provenait d’un traitement par PEG (polyéthylène glycol 3350), suivi de laxatifs contenant du séné et de bisacodyl, tandis que le psyllium et d’autres fibres solubles avaient des résultats plutôt médiocres. En comparaison directe, le psyllium était aussi inférieur au traitement par lactulose et laxatifs à base de fruits comme les pruneaux ou les mangues, en termes de fréquence des selles et de consistance.7 La consommation de kiwis donnait aussi de bons résultats, comme l’a montré une étude de l’American Journal of Gastroenterology.8 Si le traitement par laxatif ne donne pas le résultat escompté, il conviendra de se demander si la cause est une dysfonction anorectale ou un «slow transit». «Tant qu’on ignore si le patient souffre d’un trouble fonctionnel de la défécation, il n’est pas judicieux d’investiguer un ‹slow transit›», a souligné le spécialiste. La prochaine étape est donc la manométrie anorectale.
Fig. 1: Algorithme de traitement pour les patients présentant une constipation chronique (adapté d’après Bharucha et Lacy)6
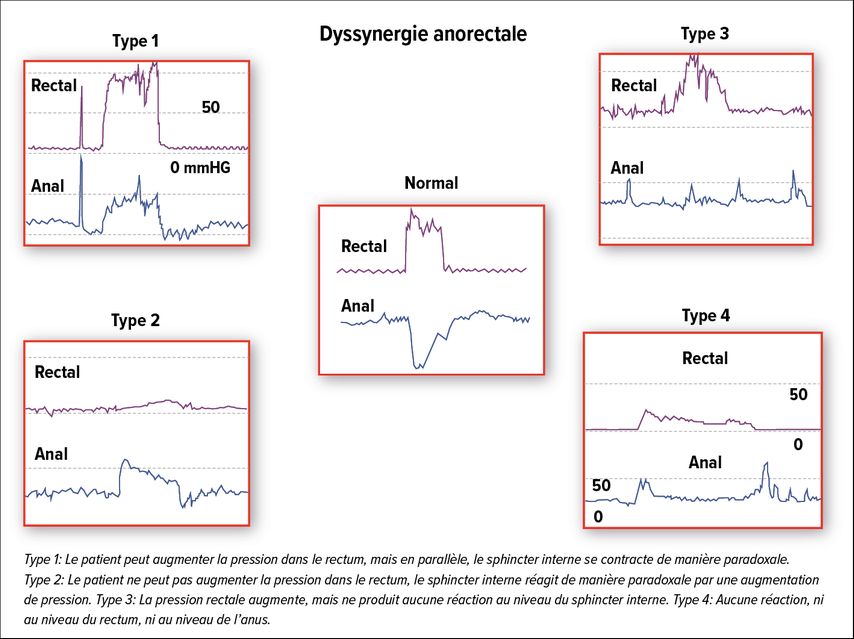
En temps normal, en cas de poussée, il se produit une augmentation de pression dans le rectum, et le sphincter interne se relâche simultanément. On distingue quatre types principaux de dysfonctions anorectales (Fig. 2).9 Plus de 50% des patients souffrent d’une «outlet obstruction» avec ou sans «slow transit», et environ 17% des patients d’un «slow transit» uniquement; on ne retrouve aucune anomalie chez le reste des patients.10 «En général, il s’agit de patients présentant un syndrome de l’intestin irritable», a expliqué M. Fried. Le remède de choix en cas de troubles fonctionnels anorectaux est la rééducation du plancher pelvien par traitement de biofeeback. Comme l’a montré une étude, le taux de réponse chez les patients traités par biofeedback était de 70% et était donc clairement supérieur au traitement par laxatifs.11
Si la fonction anorectale est normale, des procinétiques peuvent être instaurés à titre expérimental. Si les troubles de constipation ne s’améliorent pas ainsi, il convient de procéder à des examens du transit. Le temps de transit est influencé par le sexe, le cycle féminin, et des composantes du style de vie, comme le tabagisme. Le temps de transit normal à travers le colon est <70heures chez les femmes, et <60heures chez les hommes. Chez les personnes présentant une constipation «low transit» et une défécation normale, les directives recommandent un traitement par les nouvelles substances stimulant la sécrétion, le linaclotide et la lubiprostone, ou le procinétique et puissant agoniste 5-HT4, le prucalopride.12 L’efficacité de ces substances semble être presque comparables, mais il n’existe aucune étude de comparaison directe. Selon une méta-analyse, le nombre de vidanges complètes du tube digestif a été augmenté de ≥3 à 4 par semaine.13
Si ce traitement ne donne aucun résultat, les patients doivent être adressés à un centre spécialisé et traité de manière pluridisciplinaire. «La colectomie ne s’adresse finalement qu’à une partie sélectionnée de patients», a expliqué M. Fried. Il s’agit généralement d’une iléo-rectostomie, pouvant dans de rares cas impliquer le cæcum. Le succès thérapeutique est de 80% mais ce traitement a un prix. Le taux de complications post-opératoires est élevé et de nombreux patients présentent des troubles comme des maux de ventre ou des migraines.
IBS avec diarrhée
Pour environ 30 à 40% des patients présentant un syndrome de l’intestin irritable («irritable bowel syndrome», IBS), les diarrhées représentent les symptômes prédominants (IBS-D).14 «La maladie est la cause d’une véritable souffrance, d’une perte de qualité de vie, d’un taux élevé de comorbidités psychologiques et d’un coût thérapeutique important», comme l’a expliqué le Prof. Dr méd. Lukas Degen du Centre digestif universitaire Clarunis à Bâle. Chez environ deux tiers des personnes concernées, les symptômes s’aggravent après la prise de nourriture, et jusqu’à 84% des patients rapportent une intolérance alimentaire.15 Des mesures diététiques, comme la prise de fibres solubles destinées à améliorer la fréquence des selles ou le respect d’un régime pauvre en FODMAP peuvent soulager les symptômes d’IBS-D. D’autres moyens non médicamenteux sont disponibles tels que l’acupuncture, des mesures destinées à améliorer l’activité physique et l’hygiène du sommeil ainsi que des traitements psychologiques. Mais il existe très peu de données convaincantes concernant l’efficacité de ces mesures sur l’IBS-D. Il en est de même pour l’utilisation de traitement phytothérapeutiques et de compléments nutritionnels tels que probiotiques, prébiotiques et symbiotiques.16 Quant aux souches bactériennes dont on pourrait tenir compte pour le traitement de l’IBS-D, il s’agit de Lact. plantarum (DSM 9843), Strep. faecium, E. coli (DSM 7252) ou Bifidobacterium. «Il est important de s’en tenir à une seule souche bactérienne lors du traitement, et d’en observer les effets», a précisé le spécialiste. Chez les personnes immunocompétentes, le traitement est inoffensif; par contre, en cas d’immunosuppression, la prudence est requise lors de l’utilisation de probiotiques. Actuellement, il n’existe aucune donnée concernant l’instauration de prébiotiques ou de symbiotiques destinés à l’amélioration des symptômes en cas d’IBS-D.
L’huile de menthe poivrée est un principe actif phytothérapeutique doté d’un effet relaxant sur la musculature lisse, de propriétés antimicrobiennes et antiinflammatoires.17 La plupart des études portant sur l’huile de menthe poivrée sont restreintes et ne se concentrent pas particulièrement sur l’IBS-D. L’association d’agents phytothérapeutiques STW-5 fait preuve d’une bonne efficacité, pas spécialement en cas d’IBS-D, mais en cas de troubles fonctionnels dyspeptiques.13 La prise de glutamine pourrait représenter une option pour les patients présentant un IBS-D en phase post-infectieuse. Les compléments alimentaires souvent contenus dans la nutrition du sportif ont un effet positif sur la fréquence des selles et sur les douleurs abdominales et améliorent la qualité de vie, comme l’a montré une étude.18
Options thérapeutiques médicamenteuses
Le lopéramide, un agoniste du récepteur périphérique des opiacés, est doté d’une bonne efficacité et d’une bonne tolérance en cas de diarrhée. On ignore si le principe actif a aussi un effet sur les douleurs abdominales. «Mon expérience montre que les patients peuvent tout de même présenter des douleurs abdominales», a expliqué L. Degen. Le traitement recommandé est de 1 à 2 comprimés par jour. Un surdosage doit être évité en raison de l’effet cardiotoxique et du risque de pancréatite. Les spasmolytiques sont également des substances très appréciées et fréquemment prescrites. Toutefois, il n’existe quasiment aucune donnée en faveur de leur utilisation en cas d’IBS-D.19 Les neuromodulateurs, tels que les antidépresseurs tricycliques font partie des substances recommandées en cas d’IBS-D. Ceux-ci ralentissent le temps de transit intestinal et provoquent habituellement une constipation. Par contre, le traitement par inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) peut induire une diarrhée et est contre-indiqué pour cette raison. L’éluxadoline, le modulateur du récepteur des opiacés autorisé en 2018 pour le traitement de l’IBS-D, n’est plus disponible en Suisse. Le traitement par rifaximine représente une alternative thérapeutique en cas d’IBS-D.16 Cet antibiotique à large spectre est doté d’une faible activité systémique et il est bien toléré. La posologie est de 3x 550mg par jour pendant 2 semaines. L’effet positif sur les symptômes de l’IBS-D peut être prolongé par un 2e cycle de traitement. L’utilisation a lieu «off-label», les coûts du traitement ne sont donc pas pris en charge par les caisses-maladie.
Source:
Congrès annuel de la Société suisse de gastroentérologie, 15 et 16 septembre 2022, Interlaken
Littérature:
1 Schoepfer AM et al: Delay in diagnosis of eosinophilic esophagitis increases risk for stricture formation in a time-dependent manner. Gastroenterology 2013; 145: 1230-6 2 Murray FR et al.: Diagnostic delay in patients with eosinophilic esophagitis has not changed since first description 30 years ago. Am J Gastroenterol 2022 Aug 12. Online ahead of print 3 Laserna-Medieta EJ et al.: Efficacy of proton pump inhibitor therapy for eosinophilic oesophagitis in 630 patients: results from the EoE connect registry. Aliment Pharmacol Ther 2020; 52: 798-807 4 Straumann A et al.: Budesonide orodispersible tablets maintain remission in a randomized, placebo-controlled trial of patients with eosinophilic esophagitis. Gastroenterology 2020; 159: 1672-85 5 Mueller R et al.: Budesonide orodispersible tablets are able to maintain clinical, histological and endoscopic remission in adult patients with eosinophilic esophagitis: results from the first 48-weeks open-label extension phase of the 1-year double-blind EOS-2 trial. United European Gastroenterology Journal 2021; 9 (Suppl. 1) 6 Bharucha AE, Lacy BE: Mechanisms, evaluation, and management of chronic constipation. Gastroenterology 2020; 158: 1232-49 7 Rao SSC, Brenner DM: Efficacy and safety of over-the-counter therapies for chronic constipation: an updated systematic review. Am J Gastroenterol 2021; 116: 1156-81 8 Chey SW et al.: Exploratory comparative effectiveness trial of freen kiwifruit, psyllium, or prunes in US patients with chronic constipation. Am J Gastroenterol 2021; 116: 1304-12 9 Rao SSC: Dyssynergic defecation and biofeedback therapy. Gastroenterol Clin North Am 2008; 37: 569-86 10 Wald A et al.: ACG clinical guidelines: management of benign anorectal disorders. Am J Gastroenterol 2021; 116: 1987-2008 11 Rao SSC et al.: Home-based versus office-based biofeedback therapy for constipation with dyssynergic defecation: a randomised controlled trial. Lancet 2018; 3: 768-77 12 Ford AC et al.: American College of Gastroenterology monograph on the management of irritable bowel syndrome and chronic idiopathic constipation. Am J Gastroenterol 2014; 109 Suppl 1:S2-26 13 Camilleri M, Brandler J.: Refractory constipation: How to evaluate and treat. Gastroenterol Clin North Am 2020; 49: 623-42 14 Lacy BE. Diagnosis and treatment of diarrhea-predominant irritable bowel syndrome. Int J Gen Med 2016; 9: 7-17 15 Jones J et al.: Management of irritable bowel syndrome with diarrhea: focus on eluxadoline. Curr Med Res Opin 2021; 37: 567-78 16 Ford AC et al.: Systematic review with meta-analysis: the efficacy of prebiotics, probiotics, synbiotics and antibiotics in irritable bowel syndrome. Aliment Pharmacol Ther 2018; 48: 1044-60 17 Chumpitazi BP et al.: Review article: the physiological effects and safety of peppermint oil and its efficacy in irritable bowel syndrome and other functional disorders. Aliment Pharmacol Ther 2018; 47: 738-52 18 Ford AC, Gibson PR: Efficacy of glutamine in postinfection IBS. Gut 2019; 68: 1905-06 19 Ruepert L et al.: Bulking agents, antispasmodics and antidepressants for the treatment of irritable bowel syndrome. Cochrane Database Syst Rev 2011; 2011: CD003460
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...