BPCO: identification de patients non diagnostiqués
Compte-rendu:
Reno Barth
Journaliste médical
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce problème. Entre autres, la Global Initiative For Chronic Obstructive Lung Disease (GOLD) a permis de mieux adapter les normes diagnostiques aux réalités de la pratique médicale quotidienne.
Les données de l’US National Health and Nutrition Examination Survey réalisé entre 2007 et 2012 révèlent des maladies pulmonaires obstructives chez 13% des Américains sélectionnés de manière aléatoire. Plus de 70% des personnes concernées n’avaient pas encore reçu de diagnostic et n’étaient donc pas traitées.1
Pour le Pr Shawn Aaron de l’Université d’Ottawa, cela soulève deux questions: «Pouvons-nous identifier les personnes dont la BPCO n’a pas été diagnostiquée? Et si nous les identifions, que pouvons-nous faire pour améliorer leur état de santé?» Ces derniers mois, cinq études répondant à ces questions ont été publiées.
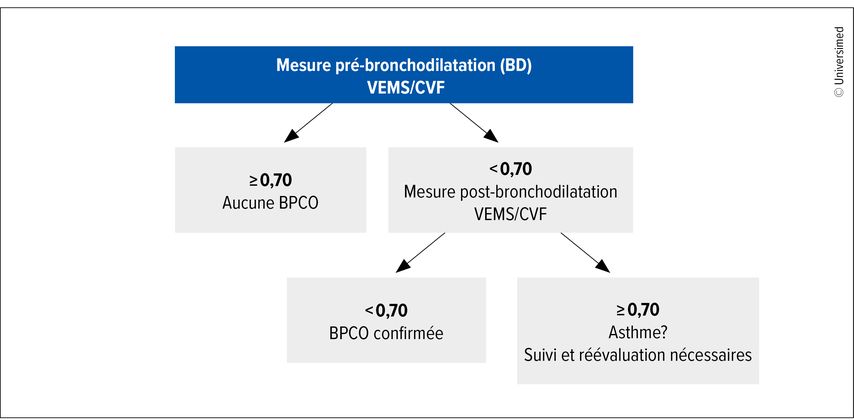
L’un de ces travaux consiste essentiellement en une adaptation des recommandations sur la spirométrie par le comité scientifique de la GOLD. Le diagnostic de BPCO nécessitait un rapport volume expiratoire maximal par seconde/capacité vitale forcée (VEMS/CVF) <0,7 après bronchodilatation, selon la GOLD. D’après S. Aaron, cela est judicieux d’un point de vue pneumologique, mais trop coûteux pour des examens de dépistage à grande échelle. La GOLD reconnaît maintenant qu’il est peu probable que le rapport se détériore post-bronchodilatation chez les personnes présentant un rapport VEMS/CVF >0,7 sans bronchodilatation. Il en résulte un nouvel algorithme de dépistage: la GOLD recommande de procéder d’abord à une spirométrie sans bronchodilatation afin d’exclure une BPCO (Fig.1). Si le rapport VEMS/CVF est <0,7, la mesure doit être répétée post-bronchodilatation pour confirmer le diagnostic. Si la valeur mesurée se normalise post-bronchodilatation, il faut penser à d’autres diagnostics, tels que l’asthme.2 S. Aaron a déclaré: «Cela nous facilite grandement la vie lorsque nous cherchons à identifier des personnes atteintes de BPCO dans ce cadre».
Fig.1: Recommandations de la GOLD sur l’utilisation de la spirométrie dans le diagnostic de la BPCO (modifiée selon Singh D et al. 2025)2
Les symptômes ne sont pas un bon facteur prédictif du diagnostic ultérieur de BPCO
Une étude menée dans le cadre de la Tasmanian Longitudinal Health Study a cherché à savoir s’il était possible d’identifier des personnes âgées de 45 ans souffrant de «pré-BPCO» (définie par la fonction pulmonaire et les symptômes), quel était l’impact sur la probabilité d’un diagnostic de BPCO à l’âge de 53 ans et quels étaient les facteurs prédictifs d’un diagnostic ultérieur de BPCO. Des examens diagnostiques complexes ont été effectués et la capacité de diffusion, par exemple, a également été déterminée. Les résultats ont été décevants. Seul un rapport VEMS/CVF anormal était associé à un diagnostic ultérieur de BPCO et ce de manière significative. Lorsque le rapport VEMS/CVF était inférieur au 10e percentile, la probabilité d’un diagnostic de BPCO était multipliée par 36 huit ans plus tard. Ni les volumes pulmonaires, ni la capacité de diffusion, ni les symptômes n’avaient de valeur prédictive.3 «C’est peu surprenant. Si vous présentez une obstruction des voies respiratoires à 45 ans, vous présenterez la même obstruction à 53 ans», a déclaré S. Aaron.
Le Brigham and Women’s Hospital de la Harvard Medical School s’est penché sur le sujet avec encore plus d’efforts, en développant un score de risque polygénique de BPCO. Dans une étude, ce score a été examiné conjointement avec un questionnaire sur les symptômes. Il s’est avéré que la pertinence du questionnaire s’améliorait légèrement si l’on y ajoutait le score génétique.4 «Cela n’est pas pertinent actuellement, car cela signifierait que nous devrions effectuer un ‹whole genome sequencing› de chaque patient·e que nous évaluons pour la BPCO. Ce n’est généralement pas le cas, mais il est possible que cela change à l’avenir», a ajouté S. Aaron.
Une autre étude a examiné si un dépistage à l’aide d’un questionnaire (score CAPTURE) distribué dans les cabinets de médecine de premier recours modifiait l’approche des médecins qui y travaillent. Pour ce faire, les patients ont reçu le questionnaire dans la salle d’attente. Les résultats ont été communiqués ou non aux médecins de manière randomisée. Le critère d’évaluation primaire était le changement de comportement des médecins. La question a donc été posée de savoir si le score avait entraîné une augmentation des orientations vers un pneumologue, des spirométries, des prescriptions de médicaments inhalés, etc. La réponse est non. Cependant, S. Aaron a fait remarquer que le nombre d’orientations, de diagnostics de BPCO, etc., était élevé dans les deux groupes, ce qui pourrait s’expliquer par le fait que les médecins participants avaient reçu des informations détaillées sur la BPCO lors de la planification de l’étude. Les patients n’en ont toutefois pas bénéficié. Le groupe CAPTURE a présenté un nombre significativement plus élevé de maladies des voies respiratoires aiguës, qui est resté inexpliqué.5
Un million d’appels téléphoniques, 595 diagnostics de BPCO ou d’asthme
Les auteurs de l’étude canadienne UCAP ont suivi une toute autre voie: ils ont contacté 1,1 million de personnes par le biais d’appels téléphoniques générés par l’IA et ont demandé à l’IA de poser des questions sur les symptômes respiratoires. 946000 personnes ont simplement raccroché. Sur environ 50000 appels, les personnes contactées ont indiqué qu’un membre de leur famille souffrait de symptômes respiratoires inexpliqués. Au final, 2857 spirométries ont été réalisées et un diagnostic d’asthme ou de BPCO a été posé chez 595 personnes symptomatiques. Ces patients ont été randomisés pour être soit traités par leur médecin de premier recours (ce qui correspond à la norme de soins), soit orientés vers un centre spécialisé pour un traitement et une formation conformes aux directives. Le critère d’évaluation primaire était le taux annuel de contacts initiés par les patients avec des établissements de santé pour des symptômes respiratoires. Les critères d’évaluation secondaires étaient la qualité de vie, les symptômes et la fonction pulmonaire.
L’étude a montré une supériorité significative de plus de 50% de l’intervention. Dans le groupe de traitement, la qualité de vie était également meilleure et la charge symptomatique moins importante. Les patients du groupe Usual Care ont également vu leur état de santé s’améliorer, mais pas dans la même mesure. La fonction pulmonaire s’est aussi améliorée dans les deux groupes, mais plus nettement dans le groupe de traitement.6 «Ce sont des personnes qui étaient symptomatiques et n’avaient pas de diagnostic. Elles reçoivent un diagnostic, un traitement, et elles vont mieux», a résumé S. Aaron.
Source:
Congrès 2025 de l’ERS, du 27 septembre au 1er octobre 2025, à Amsterdam
Littérature:
1 Martinez CH et al.: Undiagnosed obstructive lung disease in the United States. Associated factors and long-term mortality. Ann Am Thorac Soc 2015; 12(12): 1788-95 2 Singh D et al.: GOLD Science Committee recommendations for the use of pre- and post-bronchodilator spirometry for the diagnosis of COPD. Eur Respir J 2025; 65(2): 2401603 3 Tan DJ et al.: Can we use lung function thresholds and respiratory symptoms to identify pre-chronic obstructive pulmonary disease? A prospective, population-based cohort study. Am J Respir Crit Care Med 2024; 209(12): 1431-40
Das könnte Sie auch interessieren:
Traitements pharmacologiques innovants dans la pneumopathie interstitielle diffuse
Plusieurs principes actifs sont actuellement en cours de développement dans le traitement de la fibrose pulmonaire idiopathique (FPI) et de la fibrose pulmonaire progressive (FPP), en ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...