L’obésité et ses conséquences sur les reins
Auteur·es:
Dre méd. Mira Hintermann
Pr Dr méd. Stephan Segerer
Abteilung für Nephrologie
Kantonsspital Aarau
E-mail: stephan.segerer@ksa.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
L’obésité est devenue l’un des principaux problèmes de santé dans le monde. Elle a des conséquences directes et indirectes sur les reins. Outre le risque de glomérulopathie et l’accélération de la perte de la fonction rénale, l’association de l’obésité et de maladies rénales comporte un risque cardiovasculaire très important («cardiovascular-kidney-metabolic syndrome», CKM syndrome).
Keypoints
-
L’obésité et ses conséquences, sous la forme d’un syndrome métabolique, sont associées à un risque rénal significatif.
-
L’obésité peut entraîner une glomérulopathie avec une nette albuminurie. Celle-ci se caractérise par une glomérulomégalie, une hyperperfusion glomérulaire et une glomérulosclérose segmentaire focale.
-
L’obésité est associée au développement et à la progression de la maladie rénale chronique et les maladies rénales telles que la forme autosomique dominante de la polykystose rénale présentent une évolution moins favorable chez les patients souffrant d’obésité.
-
Le traitement systématique de l’obésité (conseils nutritionnels, activité physique, médicaments, chirurgie bariatrique) est une option thérapeutique importante (jusqu’à présent trop peu utilisée) dans les maladies rénales.
L’obésité est devenue l’un des principaux problèmes de santé dans le monde. L’accumulation de graisse qui conduit à un indice de masse corporelle (IMC) supérieur à 25kg/m2 est appelée surpoids. Lorsque l’IMC est supérieur à 30kg/m2, on parle d’obésité (OMS: Obesity. https://www.who.int/health-topics/obesity#tab=tab_1 ). Le nombre de patients souffrant d’obésité est en augmentation dans le monde entier, la proportion d’enfants concernés ayant quadruplé entre 1990 et 2022 et plus que doublé chez les adultes (OMS, 2024).
L’obésité est une maladie chronique, récidivante et progressive.1 Des aliments omniprésents (souvent à haute densité énergétique ou sous forme de boissons sucrées) se combinent à une faible activité physique et une prédisposition génétique. Il en résulte un déséquilibre chronique entre l’apport et les dépenses énergétiques, l’excédent étant stocké dans les cellules adipeuses. Cela a des conséquences négatives directes et indirectes sur les artères ainsi que différents organes tels que le cœur, le foie, les muscles, le pancréas et les reins.
Une multitude de facteurs favorisent la prise de poids dans notre société moderne, par exemple un mode de vie sédentaire avec une faible activité physique ainsi que la disponibilité omniprésente d’aliments souvent bon marché et à haute densité énergétique.2 La question de savoir si l’utilisation constante des téléphones modernes contribue à la prise de poids reste pour l’instant une hypothèse. Le temps passé devant l’écran est associé au «stress» et à divers changements hormonaux, qui peuvent à leur tour donner envie de manger des aliments riches en sucre et en graisse.
La prise de poids entraîne une spirale infernale, car le surpoids entraîne une diminution de l’activité physique et donc de la quantité d’énergie qui n’entraîne pas de prise de poids. Les conséquences négatives sur les reins peuvent être indirectes (via l’hypertension artérielle, le diabète, les lésions vasculaires), mais aussi directes via l’obésité.
Maladies rénales métaboliques
Ces dernières années, le nombre de publications portant sur les conséquences métaboliques sur les reins a augmenté rapidement. Bansal et Chonchol utilisent le terme de «metabolic dysfunction-associated kidney disease» (MDAKD).3 Ils ont regroupé sous cette appellation les maladies rénales qui résultent des conséquences de l’obésité viscérale et des troubles métaboliques associés. Il s’agit notamment de la glomérulopathie associée à l’obésité (conséquence directe de l’obésité sur les reins), de la néphropathie diabétique (conséquence indirecte après la survenue de modifications métaboliques induites par un diabète) et de l’accélération de la progression des maladies rénales par l’obésité. La forme autosomique dominante de la polykystose rénale (ADPKD) est celle qui a été la plus étudiée jusqu’à présent. La quatrième forme décrite est le «fatty kidney», qui constitue une conséquence directe de l’accumulation de cellules adipeuses sur et autour des reins. Cette entité semble encore peu différenciée, c’est pourquoi nous ne l’abordons pas plus en détail.
Dans un résumé d’une conférence de consensus, Rico-Fontalvo et ses collègues ont décrit cinq formes de maladie rénale chronique associée à l’obésité («obesity-related CKD», Ob-CKD).4 L’Ob-CKD de type 1 englobe les conséquences fonctionnelles de l’obésité sur les reins avec hyperfiltration et albuminurie potentielle (sans manifestation morphologique). L’Ob-CKD de type 2 comprend les modifications morphologiques de la glomérulopathie associée à l’obésité (voir section suivante). L’Ob-CKD de type 3 décrit l’association de l’obésité et d’autres maladies rénales (p.ex. néphropathie diabétique, maladies génétiques ou glomérulopathies). L’Ob-CKD de type4 correspond à l’obésité chez les patients sous dialyse et l’Ob-CKD de type5 à l’obésité chez les patients ayant subi une transplantation rénale.
Il reste à voir si cette classification s’imposera dans la pratique clinique, d’autant plus que la distinction entre les trois premiers types nécessite une biopsie rénale. Sur le plan clinique, il est pertinent de noter que le traitement de l’obésité chez les patients atteints de maladie rénale occupera une place importante à l’avenir.
Glomérulopathie associée à l’obésité: une conséquence directe de l’obésité sur les reins
La glomérulopathie associée à l’obésité est décrite comme une conséquence directe de l’obésité.5 Il s’agit d’une entité clinico-pathologique diagnostiquée par biopsie rénale. On observe une glomérulomégalie, une glomérulosclérose segmentaire focale principalement périhilaire, et l’examen au microscope électronique révèle un effacement léger des pédicelles ainsi qu’une diminution du nombre de podocytes. Une nette dilatation de l’artériole glomérulaire afférente est un signe d’hyperperfusion.5 La prévalence n’est pas clairement établie. Environ 4 à 10% des patients souffrant d’obésité présentent une protéinurie. Une protéinurie sévère est relativement fréquente (10 à 48%), mais un syndrome néphrotique ne survient que rarement (0 à 6%). Par conséquent, l’absence de syndrome néphrotique malgré une excrétion de protéines significative chez un patient souffrant d’obésité rend le diagnostic probable. Une biopsie rénale est nécessaire pour confirmer le diagnostic et poser un diagnostic différentiel.
Conséquences indirectes de l’obésité
L’obésité augmente le risque de développer une hypertension, un diabète, une dyslipidémie et leur association sous la forme d’un syndrome métabolique. Si l’on prend comme référence des personnes ayant un poids normal, les patients souffrant d’obésité de grade 3 selon l’OMS présentent un risque 4,8 fois supérieur de développer une hypertension artérielle, 5,1 fois supérieur de développer un diabète et 2 fois supérieur de développer un syndrome métabolique.6 Le diabète et l’hypertension artérielle constituant des facteurs de risque importants pour les lésions rénales, il n’est pas surprenant que l’obésité soit associée au développement d’une maladie rénale chronique et d’une albuminurie dans la population normale.7,8 Le rôle de la glomérulopathie associée à l’obésité dans ce contexte n’est pas clair, car les patients âgés souffrant de diabète et d’hypertension artérielle font rarement l’objet d’une biopsie.
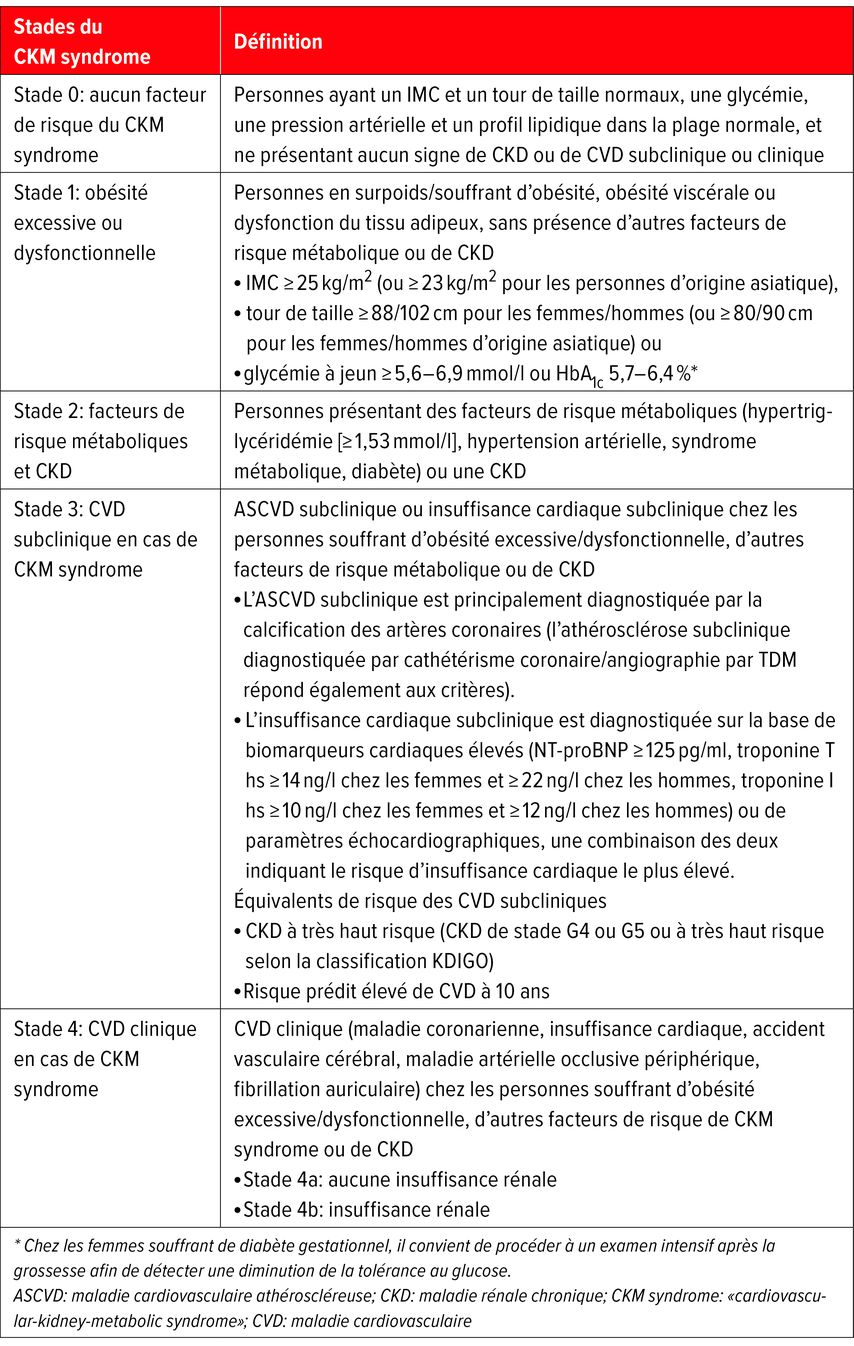
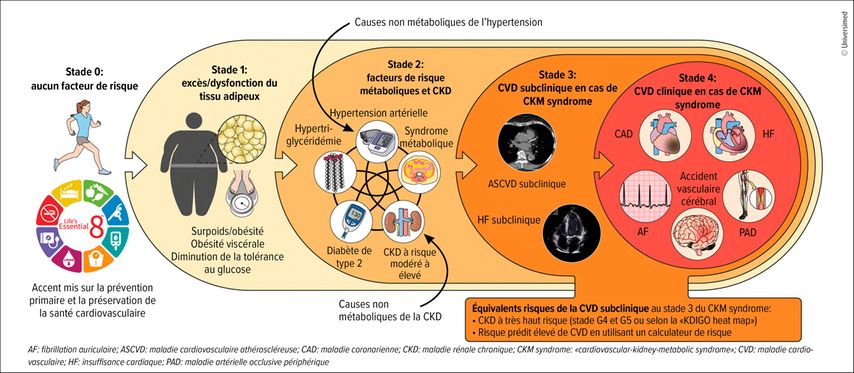
«Cardiovascular-kidney-metabolic syndrome» (CKM syndrome)
L’association des maladies rénales, de l’obésité, du diabète, de l’hypertension artérielle et des maladies cardiaques est regroupée sous le terme de CKM syndrome, et des recommandations thérapeutiques détaillées ont été émises en 2023 pour les quatre stades de ce syndrome (Tab.1, Fig.1).9 Il regroupe à la fois des patients à risque et des patients atteints de maladies cardiovasculaires manifestes. Au stade 0 (sans obésité), des mesures préventives pour préserver la santé cardiovasculaire sont recommandées. Elles sont regroupées sous les «Life’s Essential 8», qui incluent une alimentation équilibrée, l’activité physique, l’absence de tabagisme, un bon sommeil ainsi que le contrôle du poids, des lipides, du glucose et de la pression artérielle.9 Au stade 1 (surpoids/obésité avec/sans intolérance au glucose), le traitement repose sur des conseils nutritionnels et l’activité physique, des médicaments («glutides») en cas d’IMC supérieur à 30kg/m2 et la chirurgie bariatrique en cas d’IMC supérieur à 40kg/m2.
Tab.1: Définition des stades du CKM syndrome («cardiovascular-kidney-metabolic syndrome») (adapté selon Ndumele CE et al. 2023)9
Fig.1: Stades du CKM syndrome («cardiovascular-kidney-metabolic syndrome») (adaptée selon Ndumele CE et al. 2023)9
Au stade 2, il existe des composantes du syndrome métabolique et de la maladie rénale chronique à risque modéré/élevé. Outre l’inhibition du SRA en fonction de l’albuminurie, les inhibiteurs du SGLT2 et la finérénone sont recommandés en association avec un traitement intensif de l’hypercholestérolémie. Aux stades 3 et 4, l’AAS100, les bêtabloquants et les inhibiteurs du SGLT2 sont utilisés en fonction des manifestations. La CKD à haut risque correspond dans cette classification à la mise en évidence d’une maladie cardiovasculaire cliniquement asymptomatique.9
Obésité et risque de progression
L’obésité constitue un facteur de risque de progression des maladies rénales existantes. Actuellement, ce phénomène est le mieux démontré dans la polykystose rénale autosomique dominante. Dans des analyses rétrospectives de vastes études, l’obésité était associée à une croissance plus importante des kystes, à un risque de progression supérieur et à une efficacité thérapeutique inférieure du tolvaptan.10 Il est probable que l’obésité ait un effet négatif similaire sur d’autres maladies rénales.
Traitement de l’obésité
Pour la perte de poids, les piliers du traitement sont les conseils nutritionnels et le régime, le traitement par l’activité physique, les médicaments et la chirurgie bariatrique. Il s’agit toujours d’un traitement combiné, la modification de l’alimentation (à vie) et le traitement par l’activité physique constituant les piliers, et les médicaments ainsi que la chirurgie bariatrique des mesures facultatives.
Une méta-analyse des études randomisées portant sur les agonistes des récepteurs au GLP-1 a mis en évidence une influence significative sur la combinaison des critères d’évaluation rénaux.11 Chez les patients atteints de néphropathie diabétique, le sémaglutide a entraîné une réduction significative du critère d’évaluation primaire (critère composite rénal) de 23,2 jusqu’à 18,7%, et il a fallu traiter 20 patients pendant trois ans pour éviter un critère d’évaluation rénal sévère.12 Il n’est actuellement pas encore clair si l’association avec un inhibiteur du SGLT2 permet d’améliorer davantage les critères d’évaluation rénaux ni si le traitement a un effet sur l’albuminurie chez les patients souffrant d’obésité non diabétiques.
La chirurgie bariatrique est utilisée lorsque l’IMC est supérieure à 40kg/m2. Des séries de cas et une étude cas-témoins de plus grande envergure ont suggéré que la perte de fonction rénale était ralentie après une chirurgie bariatrique.13
Littérature:
1 Bray GA etal.: Obesity: a chronic relapsing progressive disease process. A position statement of the World Obesity Federation. Obes Rev 2017; 18: 715-23 2 Ahmed SK, Mohammed RA: Obesity: Prevalence, causes, consequences, management, preventive strategies and future research directions. Metabol Open 2025; 27: 100375 3 Bansal A, Chonchol M: Metabolic dysfunction-associated kidney disease: pathogenesis and clinical manifestations. Kidney Int 2025; 108: 194-200 4 Rico-Fontalvo J et al.: S.E.N., SLANH, and SEEDO consensus report on obesity-related kidney disease: proposal for a new classification. Kidney Int 2025; 108: 572-83 5 D’Agati VD et al.: Obesity-related glomerulopathy: clinical and pathologic characteristics and pathogenesis. Nat Rev Nephrol 2016; 12: 453-71 6 Nguyen NT et al.: Association of hypertension, diabetes, dyslipidemia, and metabolic syndrome with obesity: findings from the National Health and Nutrition Examination Survey, 1999 to 2004. J Am Coll Surg 2008; 207: 928-34 7 Garofalo C et al.: A systematic review and meta-analysis suggests obesity predicts onset of chronic kidney disease in the general population. Kidney Int 2017; 91: 1224-35 8 Chang AR et al.: Adiposity and risk of decline in glomerular filtration rate: meta-analysis of individual participant data in a global consortium. BMJ 2019; 364: k5301 9 Ndumele CE et al.: Cardiovascular-kidney-metabolic health: A presidential advisory from the American Heart Association. Circulation 2023; 148: 1606-35 10 Nowak KL et al.: Overweight and obesity are predictors of progression in early autosomal dominant polycystic kidney disease. J Am Soc Nephrol 2018; 29: 571-8 11 Sattar N et al.: Cardiovascular, mortality, and kidney outcomes with GLP-1 receptor agonists in patients with type 2 diabetes: a systematic review and meta-analysis of randomised trials. Lancet Diabetes Endocrinol 2021; 9: 653-62 12 Perkovic V et al.: Effects of semaglutide on chronic kidney disease in patients with type 2 diabetes. N Engl J Med 2024; 391: 109-21 13 Chang AR et al.: Bariatric surgery is associated with improvement in kidney outcomes. Kidney Int 2016; 90: 164-71
Das könnte Sie auch interessieren:
Traitement ostéoanabolique: quels médicaments, quand et pendant combien de temps?
Actuellement, trois médicaments ostéoanaboliques sont autorisés en Suisse dans le traitement de l’ostéoporose sévère. Le Pr Dr méd. Christian Meier de l’Hôpital universitaire de Bâle a ...
Une perte de poids précoce peut favoriser la rémission du diabète de type 2
De nouveaux concepts physiopathologiques remettent en question la compréhension actuelle du diabète de type 2 (DT2). L’accent n’est plus mis sur l’augmentation de la glycémie, mais sur ...
Suivi à long terme après un cancer de l’enfant ou de l’adolescent: points pertinents pour les internistes et les médecins de famille
En raison de l’augmentation de la survie globale après un cancer de l’enfant ou de l’adolescent, la population de patients ayant survécu à un cancer de l’enfant ne cesse de croître et de ...