Maladie de Crohn et colite ulcéreuse en progression dans le monde entier
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
De plus en plus souvent, des personnes âgées sont touchées. Les présentations de l’édition de cette année de l’IBDnet Summer School ont montré comment la maladie a évolué sous l’effet de traitements pharmacologiques et chirurgicaux et quelles questions se posent dans des situations de vie spécifiques. Depuis plusieurs années, la Summer School est l’un des événements de formation permanente les plus réputés, réunissant des experts internationaux et suisses dans le domaine des maladies inflammatoires chroniques de l’intestin. Elle est organisée, sous les auspices de l’association suisse IBDnet, par les gastroentérologues Gerhard Rogler, Stephan Vavricka et Luc Biedermann.
Depuis les années 1950, les maladies inflammatoires chroniques de l’intestin (MICI, ou «Inflammatory Bowel Disease», IBD) ont fortement progressé dans les pays occidentaux. Avec la mondialisation, au XXIe siècle, on observe également une augmentation significative de l’incidence dans les pays nouvellement industrialisés d’Europe de l’Est et d’Asie. «La maladie doit donc avoir un lien avec le passage d’un mode de vie rural à un mode de vie urbain», a déclaré le Prof. Ebbe Langholz, de l’Hôpital Herlef Gentofte de l’Université de Copenhague (Danemark). Aujourd’hui, environ 0,8 à 0,9% de la population des pays occidentaux souffre de MICI. La prévalence et le nombre de nouveaux cas sont les plus élevés en Amérique du Nord, en Europe et en Australie.1
Différences dans les évolutions de la maladie
Les MICI présentent des schémas d’activité distincts. Une analyse de la cohorte norvégienne IBSEN sur l’évolution clinique de la colite ulcéreuse a montré que la plupart des patients (55%) présentaient des symptômes intestinaux légers ou étaient en rémission après une activité initiale élevée de la maladie. La deuxième position (37%) était occupée par une évolution chronique intermittente de la maladie. En revanche, les évolutions chroniques persistantes ou une augmentation des symptômes intestinaux après une faible activité de la maladie au départ étaient rares.2 «Tous les patients atteints de colite ulcéreuse ou de maladie de Crohn ne présentent pas une maladie active», a déclaré l’intervenant. «Environ la moitié des patients que nous voyons pendant une année sont en rémission.» L’évolution de la maladie, dans le contexte des MICI, est influencée positivement par le traitement. Comme l’ont montré deux études de cohorte danoises, la probabilité d’une intervention chirurgicale chez les patients atteints de maladie de Crohn étudiés a diminué, passant d’environ 50% à environ 23% entre 1979 et 2011. Chez les patients atteints de colite ulcéreuse, le taux de résection s’est réduit, passant de 14,5% à 9,1% au cours de la même période.3 Parallèlement, l’utilisation d’azathioprine (AZA) et d’inhibiteurs du TNF-α (anti-TNF-α) a augmenté et le traitement par acide 5-aminosalicylique (5-ASA) et corticostéroïdes oraux a diminué. Une méta-analyse récente a montré une diminution comparable du risque à 10 ans de colectomie en cas de colite ulcéreuse ou de chirurgie en cas de maladie de Crohn.4 Outre le risque de résection, le traitement des MICI affecte également le risque de tumeurs. Une analyse réalisée en 1971 sur des patients souffrant de colite ulcéreuse étendue depuis l’enfance a montré que le risque de cancer colorectal (CCR) augmentait d’environ 10% par an.5 Des études plus récentes, comme le suivi sur 20 ans de la cohorte IBSEN, ont révélé un risque légèrement accru de CCR chez les hommes mais pas chez les femmes souffrant de colite ulcéreuse. Le risque de CCR des patients atteints de la maladie de Crohn n’était pas élevé.6 «Il existe des sous-groupes de patients atteints de MICI qui présentent un risque accru de cancer colorectal», a déclaré E. Langholz. Il a cité les facteurs de risque connus suivants: apparition de la maladie dans l’enfance, maladie étendue au moment du diagnostic et cholangite sclérosante primaire. Une méta-analyse récente réalisée au Danemark a en outre fait ressortir un risque accru de cancers extra-intestinaux tels que les carcinomes hépatobiliaires et les cancers hématologiques et dermatologiques chez les patients atteints de MICI.7
Les progrès réalisés dans le traitement des MICI ont permis de réduire considérablement la mortalité en cas de colite ulcéreuse, qui est, avec un taux de mortalité de 1/1 million, comparable à celui de la maladie de Crohn.8
Médicaments et hospitalisations sont les principaux facteurs de coûts
Les conséquences économiques des MICI sont difficiles à évaluer en raison des systèmes de santé différents. «Toutefois, on peut dire qu’il s’agit d’une maladie coûteuse dont les principaux facteurs de coût sont les traitements médicamenteux et les hospitalisations», a déclaré le spécialiste. Les coûts directs résultant des interventions chirurgicales et des hospitalisations se déplacent vers le traitement pharmacologique au fur et à mesure de la maladie. L’introduction des médicaments biologiques a permis d’améliorer le traitement des MICI, mais a entraîné une augmentation significative des coûts de santé. Ceux-ci pourraient être réduits grâce à l’utilisation de biosimilaires.
Grossesse et MICI
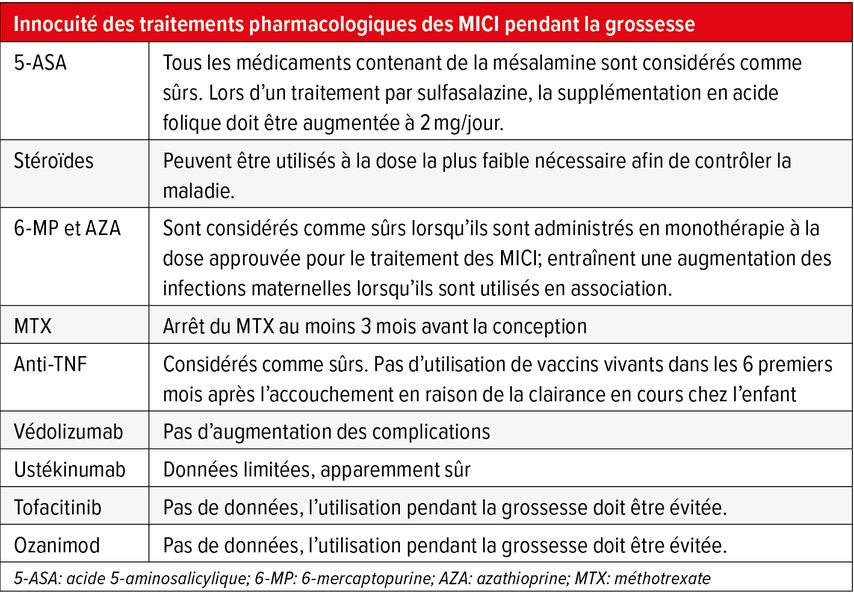
Les MICI affectent à la fois la fertilité et la grossesse. «Nous recommandons à nos patientes atteintes de MICI d’être en rémission pendant 6 à 12 mois avant de planifier une grossesse», a déclaré le Prof. Hans Herfarth, du département de gastroentérologie et d’hépatologie de l’Université de Caroline du Nord à Chapel Hill. La fertilité est réduite pendant la phase active de la maladie et après la réalisation d’une anastomose iléo-anale (AIA). Si la conception a lieu pendant une phase de maladie active, le risque de récidive pendant la grossesse est multiplié par huit environ.9 Pendant la grossesse, un conseil nutritionnel précoce est indiqué pour plusieurs raisons. Ainsi par exemple, une colite ulcéreuse active est associée à un faible poids de naissance, tandis qu’une MICI inactive peut entraîner une prise de poids excessive et un risque accru de naissance prématurée. Des informations sur l’innocuité des traitements immunomodulateurs et des médicaments biologiques durant la grossesse sont données dans le Tableau 1. Pour l’antibiothérapie de la maladie périanale et de la pochite pendant la grossesse, il est préférable d’utiliser de l’amoxicilline/métronidazole plutôt que de la ciprofloxacine. À l’exception du MTX, du tofacitinib et de l’ozanimod, les autres médicaments contre les MICI peuvent également être utilisés pendant l’allaitement. Les poussées de la maladie doivent être traitées comme chez les patientes non enceintes. Cependant, l’administration de MTX pendant la grossesse est également contre-indiquée ici. Le tofacitinib et l’ozanimod ainsi que le lopéramide et le diphénoxylate doivent également être évités en raison du manque de données. En raison du risque de pancréatite ou de leucopénie, les patients naïfs de thiopurines ne doivent pas être traités par des thiopurines. Une revue complète sur la grossesse et les MICI a été publiée par l’«IBD Parenthood Project Working Group» de l’American Gastroenterology Association.10
Patients âgés atteints de MICI
La proportion de personnes âgées de plus de 60 ans dans la population atteinte de MICI augmente rapidement. Par rapport aux patients plus jeunes, les personnes chez qui une MICI a été diagnostiquée à un âge >60 ans présentent souvent une évolution plus bénigne de la maladie. Cette constatation est confirmée par les résultats d’un suivi sur 10 ans de patients atteints de MICI diagnostiqués après l’âge de 60 ans. Cette étude a montré que 54% des patients étudiés souffrant de la maladie de Crohn et 66% de ceux souffrant de colite ulcéreuse n’avaient jamais été traités avec une quelconque forme de stéroïdes.11 «Il est peu probable que la plupart de ces patients aient besoin d’un traitement par médicaments biologiques», a déclaré H. Herfarth.
Les patients âgés sont généralement sous-représentés dans les études sur les MICI. Comme l’a montré une revue systématique, seules 26 études sur un total de 46 consacrées au traitement médicamenteux des MICI avaient ne serait-ce qu’inclus des personnes ≥65 ans. Dans ces études, la proportion totale de patients de cette tranche d’âge était <1%. «Outre le manque de données issues d’essais contrôlés randomisés, il n’existe pas encore de données réelles sur l’efficacité des médicaments contre les MICI chez les patients âgés», a déclaré H. Herfarth.
L’une des principales préoccupations est que les patients âgés présentent un risque plus élevé d’infections et de complications liées au traitement des MICI. Une étude comparant un traitement par anti-TNF-α chez des personnes ≥65 ans et <65 ans et un traitement immunomodulateur chez des personnes ≥65 ans a montré que les patients âgés avaient une moins bonne réponse initiale au traitement et étaient plus fréquemment susceptibles de présenter des infections et des complications.12 Une autre étude qui a analysé les résultats d’une pharmacothérapie par rapport à une chirurgie élective chez des patients de plus de 50 ans atteints de colite ulcéreuse a mis en évidence une mortalité significativement plus élevée chez les patients traités selon une approche conservatrice.13 «Plutôt que d’essayer différents traitements pharmacologiques chez les patients de plus de 50 ans atteints de colite ulcéreuse réfractaire, une intervention chirurgicale devrait être envisagée de manière précoce», a déclaré le spécialiste. D’autres décisions, comme par exemple celle de doter les personnes âgées de >65 ans souffrant de colite ulcéreuse grave de préférence d’une AIA ou d’une iléostomie, devraient être prises sur une base individuelle. «Le facteur décisif n’est pas l’âge chronologique, mais l’âge biologique des patients», précise H. Herfarth. Afin de mieux évaluer le résultat d’une intervention chez les personnes âgées, le spécialiste a recommandé auparavant une évaluation cognitive et physique pour évaluer la «frailty» (fragilité). Une étude qui a suivi ce concept et qui a d’abord évalué la frailty avant de commencer un traitement par immunomodulateurs ou anti-TNF-α a montré que les patients en bonne santé développaient beaucoup moins d’infections sous ce traitement que les personnes fragiles comparées.14
Carence martiale en cas de MICI
L’anémie et la carence martiale font partie des manifestations extra-intestinales non classiques des MICI. La probabilité d’anémie semble s’accroître avec la durée de la maladie. Dans une étude actuelle portant sur des patients atteints de colite ulcéreuse et de maladie de Crohn, la probabilité à 36 mois était de 20% et 40%, respectivement.15 L’anémie peut survenir avant le diagnostic d’une MICI et présenter un profil épisodique ou persistant/récurrent au fur et à mesure de l’évolution de la maladie. Le consensus européen sur le diagnostic et la prise en charge de la carence martiale et de l’anémie dans les MICI recommande que toutes les personnes atteintes fassent l’objet d’un dépistage de l’anémie.16 Les critères de diagnostic de la carence martiale dépendent de l’activité inflammatoire. Les valeurs seuils chez les patients ne présentant aucun signe clinique, endoscopique ou biochimique de maladie active sont une ferritine sérique <30µg/l et une saturation de la transferrine (TSAT) <20%. En cas d’inflammation active, des taux de ferritine sérique allant jusqu’à 100µg/l sont compatibles avec une carence martiale.
Les causes de l’anémie dans les MICI comprennent une absorption limitée du fer dans le segment intestinal affecté (duodénum ou intestin grêle proximal), des pertes sanguines des muqueuses intestinales ulcérées, une augmentation des taux d’hepcidine due à l’inflammation et une mobilisation réduite du fer à partir des réserves de fer. Outre les symptômes connus de la carence martiale, celle-ci entraîne une diminution de la qualité de vie, une augmentation de la mortalité «hospitalière» et des coûts d’hospitalisation liés à la maladie. Chez tous les patients atteints de MICI et présentant une carence martiale, une supplémentation en fer est recommandée. L’objectif est une normalisation du taux d’hémoglobine et des réserves de fer. Chez les patients présentant une MICI cliniquement active, une intolérance aux préparations de fer par voie orale et une concentration d’Hb <10g/dl qui nécessitent des agents stimulant l’érythropoïèse, la supplémentation en fer par voie intraveineuse doit être envisagée comme traitement de première intention.
Thromboembolies veineuses en cas de MICI
Les patients atteints de MICI présentent un risque accru de thromboembolies artérielles et veineuses (TEV). «Les mécanismes précis de ce phénomène sont inconnus», a déclaré le Prof. Laurent Peyrin-Biroulet, de l’Hôpital universitaire de Nancy (France). Un rapport de consensus international résume désormais ce que l’on sait du développement et de la prévention des complications thrombotiques ainsi que de l’influence du traitement pharmacologique des MICI, et formule des recommandations.17 En voici quelques-unes:
-
Le risque de TEV chez les patients atteints de MICI est multiplié par deux.
-
Les patients atteints de MICI doivent faire l’objet d’un dépistage des facteurs de risque de TEV.
-
Le risque de TEV dépend de l’activité de la maladie et augmente encore avec l’hospitalisation.
-
Tous les patients atteints de MICI qui sont hospitalisés doivent recevoir une thromboprophylaxie.
-
Chez les patients ambulatoires atteints de MICI actives et présentant des facteurs de risque connus de TEV, une thromboprophylaxie doit être envisagée.
-
La thromboprophylaxie n’augmente pas le risque d’hémorragie associé aux MICI chez les patients atteints de MICI active.
-
Le contrôle de l’activité de la maladie est important pour réduire le risque d’événements thrombotiques veineux et artériels.
Source:
IBDnet Summer School, 26 et 27 août 2021
Information:
Le 8e Postgraduate Course in IBD se déroulera du 1er au 3 décembre 2022. Vous trouverez plus d’informations sur www.ibdnet.ch .
Littérature:
1 Kaplan GG, Ng SC: Understanding and preventing the global increase of inflammatory bowel disease. Gastroenterology 2017; 152: 313-21 2 Solberg IC et al.: Clinical course during the first 10 years of ulcerative colitis: results from a population-based inception cohort (IBSEN Study). Scand J Gastroenterol 2009; 44: 431-40 3 Rungoe C et al.: Changes in medical treatment and surgery rates in inflammatory bowel disease: a nationwide cohort study 1979-2011. Gut 2014; 63: 1607-16 4 Tsai L et al.: Contemporary risk of surgery in patients with ulcerative colitis and Crohn‘s disease: a meta-analysis of population-based cohorts. Clin Gastroenterol Hepatol. 2021; 19: 2031-45 5 Devroede GJ et al.: Cancer risk and life expectancy of children with ulcerative colitis. N Engl J Med 1971; 285: 17-21 6 Monstad IL et al.: Outcome of ulcerative colitis 20 years after diagnosis in a prospective population-based inception cohort from south-eastern Norway, the IBSEN Study. J Crohns Colitis 2021;15: 969-79 7 Lo B et al.: The risk of extraintestinal cancer in inflammatory bowel disease: a systematic review and meta-analysis of population-based cohort studies. Clin Gastroenterol Hepatol 2021; 19: 1117-38 8 Sonnenberg A: Time trends of mortality from Crohn‘s disease and ulcerative colitis. Int J Epidemiol 2007; 36: 890-9 9 De Lima-Karagiannis A et al.: The effects of active IBD during pregnancy in the era of novel IBD therapies. Am J Gastroenterol 2016; 111: 1305-12 10 Mahadevan U et al.: Inflammatory bowel disease in pregnancy clinical care pathway: a report from the American Gastroenterological Association IBD parenthood project working group. Gastroenterology 2019; 156: 1508-24 11 Coward S et al.: Past and future burden of inflammatory bowel diseases based on modeling of population-based data. Gastroenterology 2019; 156: 1345-53 12 Lobaton T et al.: Efficacy and safety of anti-TNF therapy in elderly patients with inflammatory bowel disease. Aliment Pharmacol Ther 2015; 42: 441-51 13 Bewtra M et al.: Mortality associated with medical therapy versus elective colectomy in ulcerative colitis. Ann Intern Med 2015; 1634: 262-70 14 Kochar B et al.: Pretreatment frailty is independently associated with increased risk of infections after immunosuppression in patients with inflammatory bowel diseases. Gastroenterology 2020; 158: 2104-11 15 Bager P et al.: High burden of iron deficiency and different types of anemia in inflammatory bowel disease outpatients in Scandinavia: a longitudinal 2-year follow-up study. Scand J Gastroenterol 2013; 48: 1286-93 16 Dignass AU et al.: European consensus on the diagnosis and management of iron deficiency and anaemia in inflammatory bowel diseases. J Crohn’s Colitis 2015; 9: 211-22 17 Olivera PA et al.: International consensus on the prevention of venous and arterial thrombotic events in patients with inflammatory bowel disease. Nat Rev Gastroenterol Hepatol 2021; Aug 27 (Epub ahead of print)
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...