Lésions hépatiques dues à l’alcool et aux médicaments
Compte-rendu:
Regina Scharf, MPH
Rédactrice
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
L’alcool et les médicaments ont un point commun: ils peuvent porter atteinte au foie. Alors que la fréquence et les conséquences d’une consommation accrue d’alcool sont bien documentées, l’incidence des lésions hépatiques induites par les médicaments est probablement sous-estimée.
La fréquence des lésions hépatiques liées à l’alcool n’est pas surprenante, car la consommation d’alcool est très répandue. Fait intéressant: sur le continent européen, dans des pays comme la France, l’Espagne et l’Allemagne, où l’on buvait traditionnellement beaucoup d’alcool, cette consommation a constamment diminué au cours des dernières décennies. Lors de la même période, des pays tels que le Luxembourg, l’Irlande, la Grande-Bretagne et la Finlande ont enregistré une augmentation significative de la consommation d’alcool.
Le risque de «maladie alcoolique du foie» (MAF) augmente avec la fréquence et la quantité d’alcool consommée.1 Les limites recommandées par l’OMS sont de 30g d’alcool/jour pour les hommes et de 20g d’alcool/jour pour les femmes. Mais il ne s’agit pas de chiffres absolus. «Certaines personnes supportent une quantité beaucoup plus importante d’alcool, d’autres présentent des lésions hépatiques malgré le respect des valeurs limites», a déclaré le Prof. Dr méd. Felix Stickel, de la Clinique Hirslanden Beau-Site à Berne, lors de l’Update Refresher Médecine interne générale. Outre le respect des limites recommandées, l’OMS conseille de ne pas consommer de l’alcool plusieurs jours de suite, mais de faire des pauses.
Une minorité présente des lésions hépatiques sévères
La consommation chronique et excessive d’alcool entraîne presque toujours une stéatose hépatique plus ou moins prononcée, environ 10 à 35% des personnes concernées présentent également une stéatohépatite, associée ou non à des altérations fibrotiques, et près de 8 à 20% une cirrhose hépatique. Le fait que seule une minorité de personnes présentent des lésions hépatiques sévères liées à l’alcool est dû à la complexité de la maladie. Les facteurs de risque importants qui contribuent à la MAF sont les maladies concomitantes, en particulier les hépatopathies telles que l’hépatite virale, le syndrome métabolique ou le diabète. Par ailleurs, le sexe (les femmes sont plus souvent touchées que les hommes), l’origine ethnique et des facteurs génétiques, tels que le polymorphisme de PNPLA3, sont des facteurs prédisposant à la MAF.2
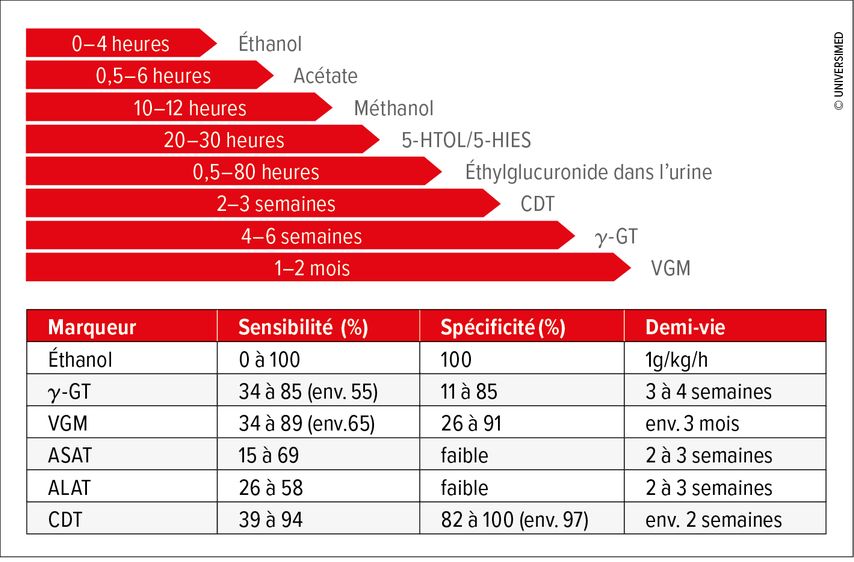
Le diagnostic de la MAF est basé sur l’anamnèse, les signes cliniques, les modifications des valeurs biologiques et les résultats d’examens invasifs ou non invasifs. Outre les paramètres biologiques habituels tels que l’ASAT/GOT, l’ALAT/GPT, la γ-GT, la PAL, la LDH, la bilirubine, le temps de prothrombine, etc., la détermination de marqueurs spécifiques de l’alcool peut être utile. En raison de sa spécificité élevée, le dosage de l’éthanol est le plus approprié. En revanche, la dégradation rapide s’avère être un inconvénient du dosage de l’éthanol. Il existe en outre une série de paramètres de substitution qui présentent une demi-vie nettement plus longue et qui peuvent également être utilisés pour évaluer la consommation d’alcool (Fig. 1). Dans la pratique, un rapport ALAT/ASAT >1,5 associé à des valeurs élevées de γ-GT, d’IgA (isolées) et de CDT («carbohydrate-deficient transferrin») se sont avérés être des paramètres indiquant la présence très probable d’une MAF.3 La quantification de la fibrose et de la stéatose en cas de MAF est effectuée par élastographie (Fibro-scan®) ou biopsie. Les signes histologiques de la MAF comprennent des modifications telles qu’une stéatose, la mise en évidence de corps de Mallory-Denk et d’une ballonisation des hépatocytes indiquant des lésions hépatocellulaires et des infiltrats inflammatoires, principalement par des granulocytes neutrophiles.4
L’abstinence: le commandement suprême
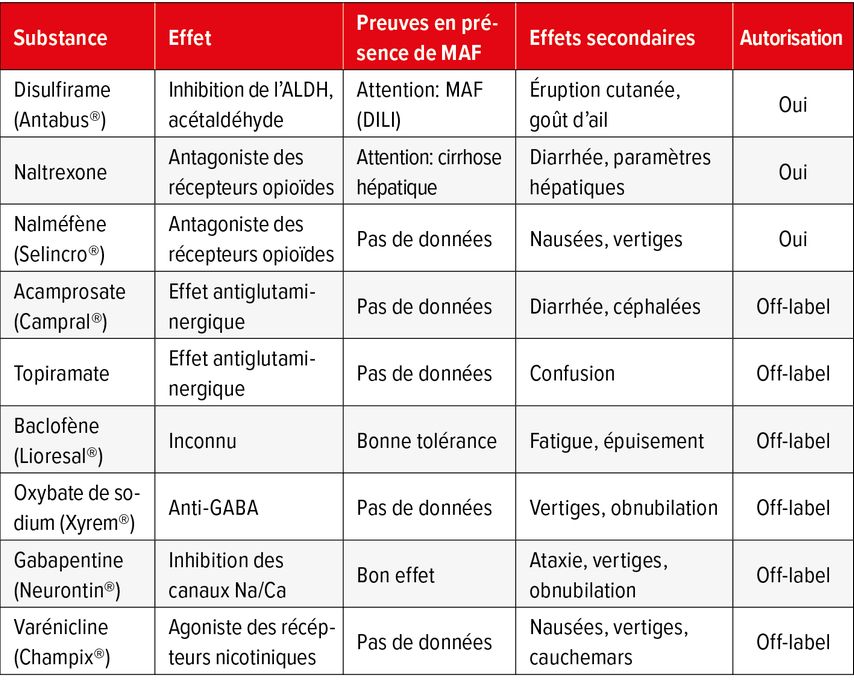
«L’abstinence est la seule mesure thérapeutique qui a un impact positif sur les lésions hépatiques en présence de MAF», a déclaré Stickel. Aucune preuve d’un effet positif des traitements antifibrotiques, notamment la silymarine, la colchicine ou le propylthiouracile, n’a pu jusqu’à présent être apportée. Les interventions brèves telles que les psychothérapies centrées sur la personne, qui peuvent également être menées par des non-spécialistes des addictions, et d’autres approches thérapeutiques des addictions, sont des mesures efficaces permettant de réduire la consommation quotidienne d’alcool.5 «Fidèles au proverbe allemand: Qui a des soucis a aussi des liqueurs, la plupart des patients ont une raison de boire», a déclaré le spécialiste. Et, selon lui, cela vaut la peine de rechercher le motif qui les incite à boire. De plus, des traitements pharmacologiques peuvent modifier la consommation d’alcool (Tab. 1).
DILI: difficile à diagnostiquer
La fréquence des lésions hépatiques induites par les médicaments («drug-induced liver injury», DILI) est probablement sous-estimée, car il n’y a souvent aucun symptôme clinique. De plus, la détection s’avère difficile; en effet, le tableau clinique et les résultats des analyses biologiques sont similaires à ceux d’autres hépatopathies, telles que les hépatites aiguës ou chroniques, les cholestases, etc. En outre, l’identification de la substance est compliquée par les traitements concomitants et en raison d’un «biais de rappel» ou de fausses déclarations délibérées des patients. Contrairement à de nombreuses autres hépatopathies qui peuvent être confirmées ou exclues par des méthodes de détection spécifiques (p.ex. hépatite virale chronique, hépatite auto-immune), de telles méthodes de détection n’existent pas pour les lésions hépatiques médicamenteuses. Ces circonstances expliquent sans doute en partie la réticence à déclarer les effets indésirables (EI) hépatiques. Une étude récente a chiffré l’incidence des EI chez les patients ambulatoires à 14 cas pour 100000 patients et l’incidence des EI en milieu hospitalier à 1 cas pour 100 patients.6 Avec un rapport de 70%/30%, les femmes sont deux fois plus touchées que les hommes. Outre les facteurs de risque tels que le sexe et l’âge (>50ans), des antécédents de lésions hépatiques médicamenteuses pourraient suggérer une vulnérabilité accrue. La prudence est par ailleurs de mise pour les médicaments récemment autorisés (<6mois) ou présentant des propriétés lipophiles, mais aussi en cas de polymédication ou de dosage élevé. «Une atteinte hépatique préexistante, telle qu’une stéatose hépatique ou une MAF, n’est pas prédictive d’une intolérance médicamenteuse», précise Stickel.
Globalement, la DILI est un diagnostic d’exclusion. Il est important de procéder à une anamnèse minutieuse et, si l’origine n’est pas claire, de demander à plusieurs reprises si le patient prend des produits pharmaceutiques non conventionnels. Àtitre d’exemple récent observé à son cabinet, le spécialiste a mentionné l’apparition d’une maladie hépatique cholestatique sévère après la consommation d’un champignon chenille chinois (cordyceps sinensis) chez un patient auparavant en bonne santé. Cette hépatopathie a été entièrement réversible après l’arrêt du traitement.
Différents schémas de toxicité
Plus de la moitié des cas d’insuffisance hépatique aiguë sont causés par des médicaments.7 En revanche, les lésions hépatiques chroniques associées aux médicaments sont rares.
L’hépatotoxicité médicamenteuse repose sur différents mécanismes. L’hépatotoxicité intrinsèque se produit de manière prévisible et est dose-dépendante; le déclencheur typique est une dose trop élevée de paracétamol (≥4g/j). Dans le cas de l’hépatotoxicité idiosyncrasique indépendante de la dose et imprévisible, on distingue les réactions immuno-allergiques (p.ex. amoxicilline/acide clavulanique, inhibiteurs de l’ECA) et les réactions métaboliques (acide valproïque, isoniazide). Une analyse de plus de 46000 cas de DILI idiosyncrasiques a montré que les antibiotiques amoxicilline/acide clavulanique et flucloxacilline, mais aussi l’hypolipémiant atorvastatine sont les causes les plus fréquentes de DILI.4 Des informations actualisées sur les causes, le diagnostic et la fréquence, les profils cliniques et la prise en charge de la DILI sont disponibles sur le site LiverTox ( www.livertox.nih.gov ).
Source:
FOMF Update Refresher Médecine interne générale, 17 au 20 novembre 2021, Zurich
Littérature:
1 Bellentani S et al.: Gut 1997; 41: 845-50 2 Stickel F et al.: J Hepatol 2017; 66: 195-211 3 Helander A, Tabokoff B: Alcohol Alcohol 1997; 32: 133-44 4 Altamirano J et al.: Gastroenterology 2014; 146: 1231-9 5 Avancena ALV et al.: J Hepatol 2021; 74: 1286-94 6 Teschke R: Front Pharmacol 2019; 10: 730 7 Ostapowicz G et al.: Ann Intern Med 2002; 137: 947-54
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...